小肠淀粉样变性1例并文献复习
2017-12-19郭俊芝姜丽君许翠萍山西医科大学第一医院消化科太原030001通讯作者mail13623601428163com
郭俊芝,姜丽君,许翠萍(山西医科大学第一医院消化科,太原 030001;通讯作者,E-mail:13623601428@163.com)
小肠淀粉样变性1例并文献复习
郭俊芝*,姜丽君,许翠萍
(山西医科大学第一医院消化科,太原 030001;*通讯作者,E-mail:13623601428@163.com)
小肠淀粉样变性; 单气囊小肠镜; 刚果红染色
淀粉样变性是由于“淀粉样”物质在皮肤、心脏、肾脏、消化道、神经系统等脏器浸润引起一系列临床综合征,消化系统淀粉样变性发病率低,文献以肝脏受累多见[1,2],而小肠淀粉样变性国内报道少见[3-7]。由于该病发病隐匿,临床症状缺乏特异性,极易误诊。现将我院确诊的1例小肠淀粉样变性患者的临床资料进行回顾性分析,并对相关文献进行复习。
1 病例报告
患者,女,70岁,因间断呕吐伴腹泻6年入院。呕吐物呈黄色水样,与进食无关,伴腹泻,为稀水样便,2-3次/d,对症治疗可缓解。既往体健,个人史和家族史无特殊。入院查体:浅表淋巴结未触及肿大,舌无肿大及齿痕。双肺底可闻及湿性啰音,心律齐,78次/min,腹软,全腹无压痛及反跳痛,肝脾肋下未触及,肠鸣音正常。
入院时立位腹平片中腹部多发小气液平面,给予短时间禁饮食、抑酸、补液、营养支持治疗。血细胞分析:WBC及分类、PLT正常,RBC 3.75×1012/L(正常范围3.8×1012-5.1×1012/L)、Hb 114 g/L
(正常范围115-150 g/L);便常规潜血(+);ESR 35 mm/第1小时末;血清总蛋白42.7 g/L、白蛋白23.6 g/L、前白蛋白103 mg/L,转氨酶、钾、钠、氯及肾功能、尿常规、肝炎抗原抗体、消化肿瘤系列、凝血检查正常;甲功FT3和FT4正常、TSH 15.34 μIU/ml(正常范围0.27-4.2 μIU/ml)。胸片:①双肺纹理增重伴陈旧性病灶;②主动脉迂曲管壁钙化;③两下肺支气管感染?腹部彩超及心电图正常。心脏超声:①左房扩大、升主动脉增宽;②二尖瓣、三尖瓣关闭不全(轻度);③左室舒张功能减低。甲状腺彩超:甲状腺实质回声不均匀。全腹部CT:①空肠多发息肉样改变;空肠管壁节段性增厚(见图1),考虑恶变可能;伴肠系膜区多发淋巴结转移;②食管裂孔疝。胃镜:十二指肠病变待查(球后及降部多发结节样隆起,部分血肿样改变),反流性食管炎,食管裂孔疝,慢性非萎缩性胃炎。十二指肠活检,质脆,出血多,病理诊断:肠黏膜间质内淋巴细胞(++)、嗜酸性粒细胞(+)浸润,黏膜下平滑肌组织增生,CD20(+),CD3(+),CK(+),Ki-67(约30%+),SMA(+)。结肠镜及病理:横结肠息肉(腺瘤Ⅰ级)。小肠镜可见十二指肠球后、降部、水平部、空肠上段肠腔弥漫性黏膜隆起性病变,部分隆起表面黏膜糜烂凹陷(见图2),隆起及糜烂部位深挖活检质脆、易出血。十二指肠水平部及空肠上段活检病理诊断:镜下少许肠黏膜间质内急慢性炎细胞浸润,黏膜下及其余组织均为粉染,无明显结构特征的组织,CD117(-),CD20(+),CD3(+),Desmin(-),Dog-1(-),Ki-67(约5%+),Myoglobin(-),刚果红(+),考虑淀粉样变性(见图3)。骨髓穿刺及活检报告:①骨髓组织增生活跃;②粒系各阶段细胞均可见到,以中晚杆状粒细胞阶段为主;③红系增生好,以中晚红为主;④巨核细胞1-3HPF;⑤网染(-);⑥PAS粒细胞、巨核细胞(+);CD3(-),CD5(-),CD19部分细胞弱(+);骨髓血液肿瘤免疫分型未见异常。
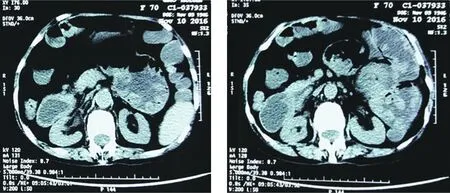
A.空肠上段弥漫性黏膜隆起 B.部分隆起表面黏膜糜烂图1 该患者的全腹部CT图像
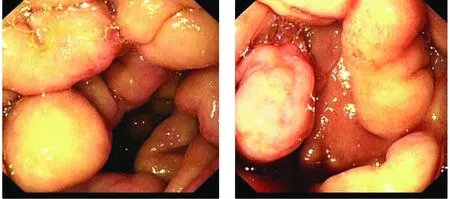
A.空肠多发息肉样改变 B.空肠管壁节段性增厚图2 该患者的单气囊小肠镜检查
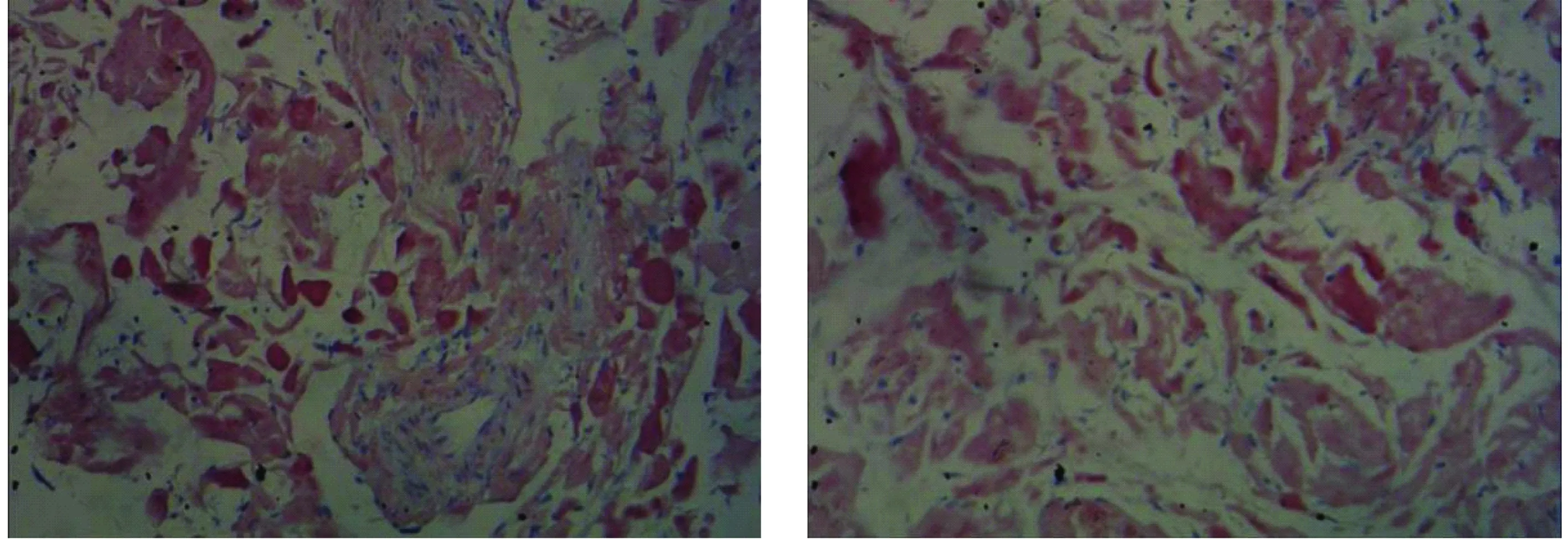
图3 该患者的空肠上段黏膜刚果红染色阳性病理结果(×100)
根据甲功化验补充诊断亚临床甲状腺功能减退症,给予左甲状腺素钠片12.5 μg/次,1次/d,口服。经对症支持治疗,患者恶心、呕吐症状较前明显缓解,大小便正常,家属不同意进一步化验免疫球蛋白、M蛋白、免疫固定电泳、血尿游离轻链及风湿免疫指标和甲状腺穿刺检查,于2016年11月28日出院。
出院半年后电话随访,患者出院后一直口服左甲状腺素钠片12.5 μg/次,1次/d,出院1月复查甲功正常;仍间断呕吐、腹泻,口服多潘立酮片10 mg/次,3次/d,蒙脱石散3 g/次,3次/d及酪酸梭菌活菌胶囊3粒/次,2次/d,症状可暂时缓解。因年龄大及经济原因,未进一步检查。
2 讨论
查阅万方数据网、维普数据网国内近20年文献,消化系统受累的淀粉样变性103例,累及小肠淀粉样变性仅有7例[3-7]。7例小肠淀粉样变性病例中,病程20 d-10年,临床表现为呕吐、腹胀、腹泻、消瘦、黑便、脓血便,化验提示程度不等的贫血、低蛋白血症。3例立位腹平片中腹部多发气液平面,3例消化道造影提示小肠受累(1例小肠充盈,回肠扩张;1例小肠黏膜略粗糙;1例小肠肠管略粗,张力低)。1例手术切除空肠及部分回肠,2例行单气囊小肠镜检查,4例行胃镜及肠镜检查,7例病理均刚果红染色阳性。术中及镜下表现为:十二指肠、空肠、回肠近端肠腔狭窄,肠壁明显肥厚水肿,黏膜膜糜烂及出血斑,黏膜隆起性改变或息肉样改变;十二指肠球部以下多发溃疡。1例先后误诊为淋巴瘤、Crohn’s病,1例误诊为溃疡性结肠炎。另有报道[8]1例十二指肠淀粉样变性患者内镜下表现为十二指肠溃疡,溃疡位于球部前壁、球后和降部,不规则;患者有明显腹胀、贫血、低蛋白血症,高度怀疑空肠受累,但因未行小肠镜检查,未明确小肠淀粉样变性诊断。
淀粉样变性是淀粉样物质沉积于器官或组织细胞外区,导致相应器官或组织功能障碍的一组疾病。淀粉样变性发病年龄以40-60岁为多。通常分为原发性和继发性[9]。原发性淀粉样变性发病机制尚未明确;继发性淀粉样变性可由许多疾病诱发,如结缔组织病、结核病、慢性乙型肝炎、炎症性肠病和肿瘤。淀粉样物质是不可溶性纤维,刚果红染色呈阳性。不同分型尽管成分不一样,但刚果红染色呈砖红色,偏光显微镜下为苹果绿双折光是其特征性诊断。本例患者空肠上段及十二指肠水平部活检病理刚果红染色阳性,可确诊小肠淀粉样变性。
淀粉样变性一般累及全身多个器官或组织,也可以单个器官受累为主,常见的是心脏、肾脏、外周神经组织和肝脏等,胃肠道受累较为少见。胃肠道淀粉样变性的临床表现缺乏特异性,可表现为胃食管反流、恶心、呕吐、腹胀、腹痛、腹泻、早饱、体重减轻、消化道出血、肠梗阻以及便秘等[8-11]。腹胀、腹泻、肠梗阻、低蛋白血症在小肠淀粉样变性中更为多见[9,11],发展至晚期多有严重吸收不良综合征、黑便或便血。文献报道加上本例患者共8例小肠淀粉样变性患者中,4例立位腹平片有小肠梗阻,其原因可能为为淀粉样物质沉积于小肠黏膜引起黏膜肿胀、结节状或息肉样隆起、管腔狭窄,同时淀粉样物质可累及自主神经,间接影响肠道运动功能。消化道出血可能与胃肠道溃疡形成,病变累及黏膜下血管有关。腹泻发生可能与下列因素有关:①胃肠运动障碍致细菌过长,引起胆酸结合不良等,有时甚至发生脂肪泻;②淀粉样物质沉积于黏膜上皮,在肠腔与肠壁之间形成屏障或沉积于血管壁,造成血液供应不足等;③淀粉样物质侵及肠壁和神经致肠功能紊乱,可出现腹泻与便秘交替[6]。
小肠淀粉样变性以空肠多发,镜下表现为黏膜肿胀、糜烂、出血、血肿、结节状或息肉样隆起、管腔狭窄,易误诊为淋巴瘤、克罗恩病等。小肠淀粉样变性多伴有胃十二指肠淀粉样变性,镜下表现为黏膜红斑、糜烂、溃疡、血泡、瘀斑,胃肠镜下活检阳性率相对较高[8],国外报道十二指肠黏膜活检的阳性率为100%,直肠94%,结肠73%,胃86%[10];国内报道胃十二指肠黏膜活检的阳性率为60%,直肠40%[6]。3例病理诊断小肠淀粉样变性的患者中1例为手术标本,2例为单气囊小肠镜活检标本,随着单(双)气囊小肠镜的开展,镜下发现血肿、隆起、溃疡等非特异表现时,及时活检行刚果红染色可提高确诊率。淀粉样物质主要沉积在黏膜下组织的血管壁,因此,内镜下活检时应有一定的深度,同一部位深挖活检,同时也要多点取材[12]。
小肠淀粉样变性目前尚无特异性治疗。胃肠道局灶性病变可行手术切除。对症支持治疗疗效欠佳。系统性淀粉样变性累及胃肠道、尤其累及小肠的患者,主要死因为晚期严重吸收不良及蛋白丢失过多而造成的营养不良。
[1] 中国系统性淀粉样变性协作组,国家肾脏疾病临床医学研究中心.系统性轻链型淀粉样变性诊断和治疗指南[J].中华医学杂志,2016,96(44):3540-3548.
[2] 朱婵艳,曹海霞,段晓燕,等.原发性肝淀粉样变性并消化道出血1例[J].中华肝脏病杂志,2015,23(6):469-470.
[3] 沈洪章,王冠庭.小肠淀粉样变性不全性肠梗阻1例[J].新消化病学杂志,1996,4(10):59.
[4] 代文杰,姜洪池,乔海泉,等.小肠淀粉样变性病一例[J].中华普通外科杂志,2001,16(3):167.
[5] 朱振红,徐华,冉志华,等.胃肠道原发性淀粉样变1例[J].胃肠病学,2003,8(6):382-383.
[6] 吕红,杨立新,王志刚,等.原发性系统性淀粉样变的消化系统临床表现和诊断[J].胃肠病学,2006,11(7):404-407.
[7] 李舒丹,金杭斌,张筱凤,等.肠道淀粉样变性伴出血二例并文献复习[J].中华消化杂志,2012,32(8):561-562.
[8] 刘继喜,刘芳,史艳芬,等.消化道淀粉样变性患者17例临床及内镜分析[J].疑难病杂志,2017,16(1):84-86.
[9] Gould M,Zarrin-Khameh N,Sellin J. Small bowel amyloidosis[J]. Curr Gastroenterol Rep,2013,15(10):350.
[10] Cowan AJ,Skinner M,Seldin DC,etal. Amyloidosis of the gastrointestinal tract:a 13-year,single-center,referral experience[J]. Haematologica,2013,98(1):141-146.
[11] Lim AY,Lee JH,Jung KS,etal.Clinical features and outcomes of systemic amyloidosis with gastrointestinal involvement:a single-center experience[J].Korean J Intern Med,2015,30 (4):496-505.
[12] 贾陌杨,王要军.胃肠道淀粉样变性二例并文献复习[J].中华消化内镜杂志,2015,32(2):121-122.
郭俊芝,女,1968-08生,硕士,副主任医师,E-mail:13623601428@163.com
2017-08-25
R574.5
B
1007-6611(2017)12-1313-03
10.13753/j.issn.1007-6611.2017.12.026
