超声引导下使用猪尾巴导管置管引流治疗左肺脓肿1例
2017-12-18彭龙平陈爱武
彭龙平,李 伟,陈爱武⋆
(成都军区机关医院ICU,四川 成都 610014)
·病例报告·
超声引导下使用猪尾巴导管置管引流治疗左肺脓肿1例
彭龙平,李 伟,陈爱武⋆
(成都军区机关医院ICU,四川 成都 610014)
左肺脓肿;猪尾巴导管;置管引流;超声引导
1 临床资料
1.1 现病史简介
患者男性,69岁,因“反复咳嗽30年,咳浓痰2月,加重伴厌食10天”于2017年7月收入成都军区机关医院ICU。
患者慢性咳嗽、咳痰30年,每年累计时间大约3月,外院多次住院治疗,诊断“慢性阻塞性肺部疾病急性加重”。2月前患者受凉后出现咳嗽、咳灰白色浓痰,起初每次约5 mL,浓痰逐步增多至约7~8 mL,无畏寒、发热,无胸痛,无咯血;在当地诊所就诊,经“抗感染”治疗(具体不详)后咳嗽、咳痰稍好转。10天前患者开始出现厌食、纳差,伴吞咽困难,每日进食少量流质饮食,偶有呛咳及呕吐胃内容物,卧床懒动,精神差;家属送其到“邛崃市人民医院”就诊,胸部CT示:左肺感染性病变伴脓肿形成,右肺散在感染灶。感染指标升高,先后予以“哌拉西林他唑巴坦、阿米卡星、亚胺培南西司他丁”抗感染治疗,抗感染治疗效果不佳,并出现下肢水肿、精神状态进一步变差,病情加重;自行转入我院。
1.2 既往史
①类风湿关节炎、痛风病史7年余,长期服用“泼尼松片10 mg/日”控制病情。②半年前发现血糖升高,未进一步明确诊断及治疗。在“邛崃市人民医院”住院期间发现血糖仍然高,给予胰岛素控制血糖。③慢性胃炎病史50余年。
1.3 入院查体
T:36.8℃,P:128次/分,R:24次/分,BP:90/50 mmHg,BMI:15.5;神志清楚,精神差,软弱,消瘦,查体欠合作;眼睑苍白,巩膜无黄染,口唇、甲床轻微紫绀。口腔内无溃疡、白斑;舌干燥,伸舌居中;咽部无充血,双侧扁桃体无肿大。颈静脉充盈,气管居中。桶装胸,左侧胸壁较右侧稍饱满,局部无红肿及压痛,无胸膜摩擦感,左肺呼吸音减弱,双下肺可闻及哮鸣音及湿性啰音。心界不大,心率128次/分,心音弱,节律整齐,心脏各瓣膜听诊区未闻及病理性杂音。腹稍膨隆,叩诊鼓音;全腹无压痛、反跳痛及肌紧张;肝颈回流征阳性。移动性浊音(-),肠鸣音5次/分。双手指近端指间关节稍肿胀,无压痛,双下肢凹陷性水肿。无杵状指、趾。四肢肌肉明显萎缩,四肢肌力、肌张力正常。生理反射存在,病理征未引出。
1.4 入院辅助检查
血常规:WBC:9.18×109/L,N:0.8674,RBC:3.14×1012/L,Hb:88 g/L,HCT:0.27,PLT:3489.18×109/L,CRP>200 mg/L。PCT:5.19 ng/mL。血生化示:总蛋白50.2 g/L,白蛋白18.1 g/L,球蛋白32.1 g/L,前白蛋白62 mg/L,ALT:70 U/L,AST:121 U/L,尿素:24.7 mmol/L,肌酐:237 umol/L,尿酸:630 umol/L,总胆固醇:1 mmol/L,甘油三酯:0.5 mmol/L,K:3.54 mmol/L,钠:124 mmol/L。BNP:2951 pg/mL,肌钙蛋白:23.81 pg/mL,CKMB:2.58 ng/mL。凝血六项提示:纤维蛋白原:5.18 g/L,INR:1.48,凝血酶原时间17.7 S,凝血酶时间24.2 S,部分凝血酶时间39.3 S,纤维蛋白(原)降解产物18.8 mg/L,D-二聚体5.8 mg/L。糖化血红蛋白9.9。血气分析(吸氧3 L/分)示:PH:7.452,PCO2:27.4 mmHg,PO2:80.8 mmHg,BE:-4.7 mmol/L,HCO3:18.7 mmol/L,SaO2:96.6%;氧合指数:245 mmHg。

7月12日肺脓肿图片
胸部CT示:左肺脓肿,慢性支气管炎、肺气肿征象,双肺散在感染;左肺下叶部分肺组织实变;双侧少量胸腔积液。肝胆胰脾CT平扫未见确切异常。
1.5 入院诊断
①左肺脓肿,感染性休克;②AECOPD,Ⅰ型呼吸衰竭;③类风湿性关节炎;④2型糖尿病;⑤严重营养不良;⑥慢性肾功能不全;⑦慢性心功能不全。
1.6 入院病情综合评估
①患者严重营养不良,系免疫力低下人群。理由:消瘦、低蛋白血症、贫血、糖尿病、长期服用免疫抑制剂。②本次发病2月,发病后病情未得到有效的控制,感染病灶一直存在。③目前肺部严重感染、感染性休克,左肺脓肿形成。④入院前抗感染治疗效果差原因:脓肿病灶未清除。
1.7 诊疗计划
①送血、痰、尿标本后立即给予“亚胺培南西司他丁1 g静滴,Q6 h”抗感染、乌司他丁抗炎抗应激;同时给予补液、补充人血白蛋白、去甲肾升压、营养支持、抑酸、改善心肾功能、保肝、提高免疫力、维持内环境稳定等综合处理。②中心静脉置管,以便监测CVP及补液。③患者凝血功能异常、肝功能异常,安排输注新鲜冰冻血浆。④患者呼吸衰竭,全身衰竭明显,给予无创呼吸机辅助通气。⑤安排胸部CT检查后行肺脓肿引流。同时行上腹部CT,排除肝脏等病变。
2 脓肿引流方案
肺脓肿引流方法一:使用传统硅橡胶管引流。优点:引流管内径大,单位时间引流量大;管道不易堵塞。缺点:①手术切口大、创伤大;②患者免疫力低下、蛋白低、凝血功能异常,易发生切口水肿、感染、出血;③有可能出现皮下气肿;④灌洗操作不方便;⑤护理难度升高。
肺脓肿引流方法二:使用猪尾巴导管(12#)引流。优点:①穿刺点创伤小,引流管容易固定;②灌洗操作方便;③皮下气肿发生率低。缺点:①单位时间引流量少,管道易堵塞;②猪尾巴导管为自费材料。
7月12日猪尾巴导管安置成功后,立即抽出1200 mL巧克力色(脓液混合血液的颜色)浑浊液体及部分气体,不凝固、无恶臭。并用甲硝唑注射液200 mL、碳酸氢钠注射液250 mL反复灌洗。之后每8小时使用甲硝唑注射液、碳酸氢钠注射液、生理盐水反复冲洗脓腔。7月14日下午灌洗后抽出等量淡黄色冲洗液及900 mL气体。
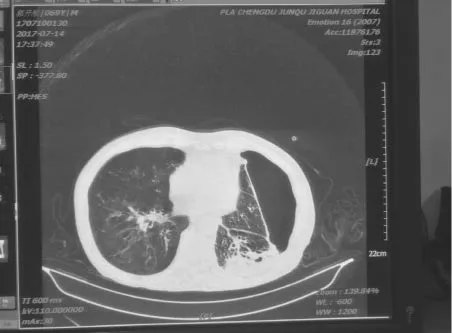
7月14日复查胸部CT图片
胸部CT示:左肺脓肿,较前明显好转,左侧液气胸,肺压缩约50~60%,左侧胸腔少量积液,引流管内置;慢性支气管炎、肺气肿征象,双肺散在感染;左肺下叶部分肺组织实变,较前明显减少。
7月17日,抽出等量冲洗液,气体约500 mL/次。18日抽出气体约200 mL/次。19日抽出气体20 mL/次。

7月18日复查胸部CT图片
胸部CT示:左肺脓肿术后,左侧液气胸,肺组织较前腹张,肺压缩约20%,引流管内置;慢性支气管炎、肺气肿征象。
7月20日患者精神、饮食较前好转,感染逐步得到控制,无咳浓痰、畏寒、发热;给予生理盐水灌洗后抽出等量淡红色液体及少许气体;拔出胸腔引流管。

7月24日复查胸部CT图片
胸部CT示:左肺脓肿术后,双肺感染病灶较前减少;左侧液气胸,左肺压缩约15~20%,较前略复张;慢性支气管炎、肺气肿征象。心包少量积液。
病程中,患者使用无创呼吸机治疗5天;停用泼尼松后患者出现饮食变差,皮肤触痛,给予口服泼尼松5 mg/天,上诉症状缓解。至7月24日,患者生命体征正常范围,仍然咳嗽、咳少许淡黄色粘痰,无畏寒、发热,无胸闷、胸痛,精神、饮食尚可,大小便正常;病情相对平稳,安排转入普通病区继续抗感染及静脉+肠内营养支持等巩固治疗。
[1] 陈灏珠,林果为,王吉耀.实用内科学(第14版)[M].北京:人民卫生出版社,2013.
[2] 杨东辉.糖尿病合并肺脓肿86例临床治疗分析.现代诊断与治疗,2017,28(9):1736-1737.
R563.2
B
ISSN.2095-8242.2017.066.13039.03
陈爱武
李新刚
