孟鲁司特联合常规疗法治疗过敏性紫癜患儿肾损害的疗效及安全性分析
2017-12-11方梅荣肖友文董艳潘红霞董建华
方梅荣 肖友文 董艳 潘红霞 董建华
614000四川省乐山市人民医院
孟鲁司特联合常规疗法治疗过敏性紫癜患儿肾损害的疗效及安全性分析
方梅荣 肖友文 董艳 潘红霞 董建华
614000四川省乐山市人民医院
目的:探讨孟鲁司特治疗过敏性紫癜(HSP)患儿肾损伤的临床疗效。方法:收治HSP患儿104例,分为参照组和研究组。参照组采用常规治疗,研究组采用常规治疗联合孟鲁司特治疗,比较两组治疗效果。结果:治疗后,研究组各项尿检指标和总有效率显著优于参照组(P<0.05)。结论:孟鲁司特治疗HSP患儿肾损伤的临床疗效显著。
孟鲁司特;小儿过敏性紫癜;肾损害
过敏性紫癜又名亨-舒综合征(HSP),属于小儿常见疾病。相关调查指出[1],30%~50%的HSP患儿可发生肾损害,发生紫癜性肾炎(HSPN),且7%~11%的HSPN患儿可发展成肾疾病终末期,严重影响患儿健康成长。我院对就诊的HSP患儿在常规治疗基础上联合用药孟鲁司特,取得了显著的效果,现报告如下。
资料与方法
2014年8月-2017年7月收治HSP患儿104例,分为参照组51例和研究组53例。参照组男27例,女24例;年龄6个月~12岁,平均(5.43±2.17)岁;病程5~24 d,平均(10.51±4.26)d;症状表现:皮肤症状型21例,关节疼痛型16例,腹痛型9例,混合型5例。研究组男28例,女25例;年龄7个月~12岁,平均(5.38±2.14)岁;病程4~26 d,平均(10.60±4.25)d;皮肤症状型22例,关节疼痛型17例,腹痛型9例,混合型5例。两组基本资料对比,差异无统计学意义(P>0.05),可分组比较。
纳入标准:①均符合《儿童过敏性紫癜的家庭养护》诊断标准[2];②典型紫癜与机械腹痛表现者,且年龄<20岁;③经组织切片检查显示小静脉及小动脉周围存在嗜中性粒细胞浸润者。
排除标准:①治疗前有使用激素类或抗菌消炎药物者;②合并心、脑血管疾病者;③本次研究药物过敏患者。
治疗方法:两组入院后根据个体体重按比例用药。具体如下:西咪替丁肌内注射,1次/d,剂量20 mg/kg;分别口服双嘧达莫片(潘生丁)4 mg/kg和雷公藤多苷片1 mg/kg,1次/d;当患儿紫癜症状消失后可停药。合并消化道出血或腹痛每日口服1次泼尼松片,剂量1 mg/kg,治疗1个月后可逐渐减量。研究组常规治疗后口服孟鲁司特,用药剂量<6岁4 mg/次,≥6岁5 mg/次,1次/d均在睡前使用。全部患儿均治疗1个月后进行疗效评估。
评估标准:全部患儿分别在入院时、治疗1个月后取晨尿待查,离心10 min后取上清液检测尿微量蛋白与脲酶。具体包含以下6项:①微量白蛋白(ALB)为早期检测肾病的可靠诊断;②免疫球蛋白G(IgG),低于正常值可诊断肾病综合征或病毒感染;③尿α1-微球蛋白(α1-MG),增高指示肝肾疾病;④尿β2-微球蛋白(β2-MG),增高提示肾小管损坏或滤过负荷增高;⑤转铁蛋白(TRF),低于正常值考虑肾病或尿毒症疾病;⑥N-乙酰-β-D氨基葡萄糖苷酶(NAG),指标变化可提示肾病类型。观察两组患者治疗效果及不良反应率。
统计学方法:采用SPSS 17.0软件进行分析,计量资料采用(±s)表示,采用t检验;计数资料采用率(%)表示,采用χ2检验,P<0.05为差异有统计学意义。
结 果
两组尿生化指标变化比较:全部患者经治疗后尿检6项指标与治疗前对比,差异有统计学意义(P<0.05);研究组治疗1个月后各项指标与参照组相比,差异有统计学意义(P<0.05),见表1。
两组治疗效果比较:研究组治疗总有效率96.23%,显著高于参照组的80.39%(P<0.05),见表2。
两组不良反应比较:研究组用药后患者不良反应总发生率5.66%,与参照组的13.73%对比,差异无统计学意义(P>0.05),见表3。
讨 论
HSP属于侵犯皮肤与其他脏器细小动脉及毛细血管形成的过敏性血管炎,以皮肤皮疹、关节疼痛等表现为主,临床认为该病属于变态性疾病,多数患儿均存在不同程度肾损害,严重影响生活与健康。如何有效治疗HSP且预防肾损害对临床患儿预后具有关键意义。
表1 两组治疗前后尿液检查指标变化比较(±s)
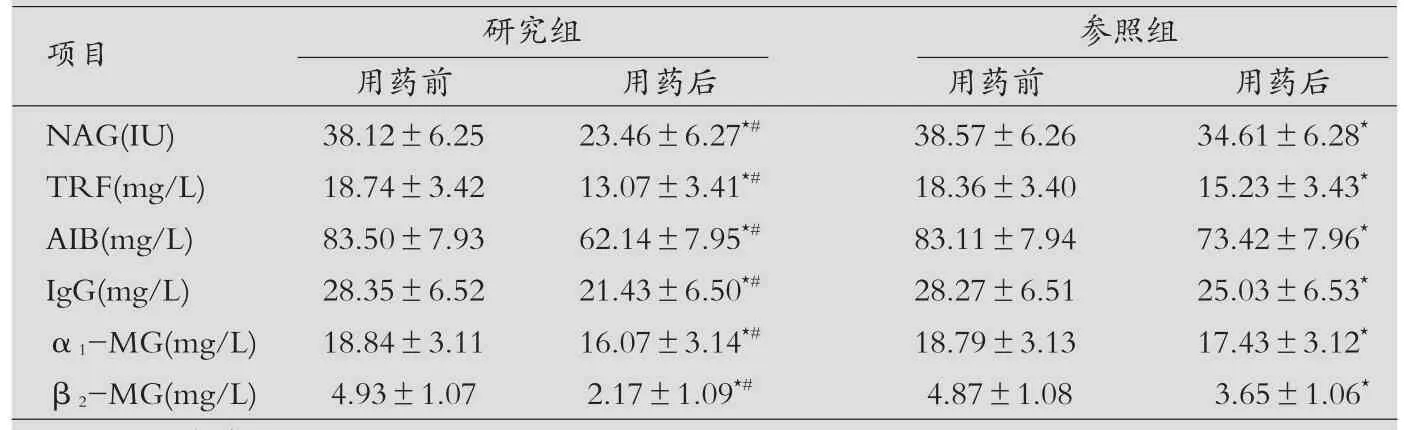
表1 两组治疗前后尿液检查指标变化比较(±s)
注:与治疗前比较,⋆P<0.05,组间对比,#P<0.05。
项目 研究组 参照组用药前 用药后 用药前 用药后NAG(IU) 38.12±6.25 23.46±6.27⋆# 38.57±6.26 34.61±6.28⋆TRF(mg/L) 18.74±3.42 13.07±3.41⋆# 18.36±3.40 15.23±3.43⋆AIB(mg/L) 83.50±7.93 62.14±7.95⋆# 83.11±7.94 73.42±7.96⋆IgG(mg/L) 28.35±6.52 21.43±6.50⋆# 28.27±6.51 25.03±6.53⋆α1-MG(mg/L) 18.84±3.11 16.07±3.14⋆# 18.79±3.13 17.43±3.12⋆β2-MG(mg/L) 4.93±1.07 2.17±1.09⋆# 4.87±1.08 3.65±1.06⋆

表2 两组疗效比较[n(%)]

表3 两组不良反应比较[n(%)]
目前临床上未统一HSP的治疗方案,多采用糖皮质激素抑制药物改善患儿血管性炎症、水肿、关节痛及消化道症状,但在相关性肾损害预防中无法取得显著效果。本次研究参照组治疗中,双嘧达莫、潘生丁片具有抗血小板聚集抑制作用,西咪替丁可抑制胃酸分泌,雷公藤多苷片、泼尼松片主要有抗炎及抑制细胞和体液免疫效果,结合治疗可预防患者胃出血、血栓等并发症。孟鲁司特是一种强效LTs受体拮抗剂,属于非甾体抗炎药,可根据人体情况选择抑制气道内平滑肌肽类激素的活性,有效改善血管的通透性,抑制黏膜水肿和小血管的炎性反应,临床上多用于过敏性鼻炎、支气管炎及哮喘等的治疗。
孟鲁司特受体拮抗剂对HSP患儿肾小球、肾小管损伤具有保护作用,且无明显不良反应发生。本次探讨中,两组患者治疗后TRF、α1-MG、β2-MG等指标明显低于治疗前,研究组各项指标指数与参照组对比,差异具有统计学意义。可见,孟鲁司特在HSP患儿治疗中也具有显著效果,能改善HSPN、促进疗效。研究组治疗后患者不良反应发生率与参照组对比,差异无统计学意义,但孟鲁司特结合常规治疗HSP患儿不产生腹泻、烦躁不安等并发症,可见该种疗法安全、有效。丁娴研究指出,常规抗炎、抗血小板凝聚等药物结合孟鲁司特在HSP治疗中起到辅助作用,可有效促进患儿肾功能恢复,改善尿微量蛋白及脲酶各项指标[3]。本次探讨结果得出,研究组经治疗1个月后51例患儿均有效,其占比例显著高于参照组,与以上研究结果一致。
总之,HSP患儿在常规消炎抗凝基础上结合孟鲁司特进行治疗,可有效改善肾功能,降低各项尿检指数,且不良反应少,治疗效果显著,临床可拓展运用。
[1]马洪美.孟鲁司特钠治疗小儿过敏性紫癜的临床疗效[J].中国临床医生杂志,2014,36(10):77-78.
[2]佚名.儿童过敏性紫癜的家庭养护[M].北京:人民卫生出版社,2014.
[3]丁娴,冯仕品,郑东辉,等.孟鲁司特钠联合双嘧达莫对儿童过敏性紫癜肾损害的保护作用[J].临床肾脏病杂志,2014,14(4):200-203.
Efficacy and safety of montelukast combined with conventional therapy in the treatment of renal impairment in children with allergic purpura
Fang Meirong,Xiao Youwen,Dong Yan,Pan Hongxia,Dong Jianhua
The People's Hospital of Leshan City,Sichuan Province 614000
Objective:To explore the efficacy of montelukast in the treatment of renal impairment in children with HSP.Methods:104 cases of children with allergic purpura were selected.They were divided into the reference group and the study group.The reference group was treated with conventional treatment,and the study group was treated with montelukast combined with conventional therapy.We compared the efficacy of two groups.Results:After treatment,in the study group,the urine indicators and the total efficiency were significantly better than the control group(P<0.05).Conclusion:The efficacy of montelukast in the treatment of renal impairment in children with HSP was significant.
Montelukast;Children with allergic purpura;Renal impairment
10.3969/j.issn.1007-614x.2017.32.17
