肝囊性包虫病手术的治疗体会:附87例报告
2017-12-06周斌贤李川江
周斌贤,阿 多,李川江,2
1西藏林芝市人民医院外二科,西藏 林芝 860100;2南方医科大学南方医院肝胆外科,广东 广州 510515
肝囊性包虫病手术的治疗体会:附87例报告
周斌贤1,阿 多1,李川江1,2
1西藏林芝市人民医院外二科,西藏 林芝 860100;2南方医科大学南方医院肝胆外科,广东 广州 510515
目的总结手术治疗肝囊性包虫病的的经验体会。方法回顾性分析近3年我院手术治疗的87例肝囊性包虫病患者的情况,手术方法分成2组:内囊摘除加外囊次全切除组(64例)和外囊完整剥除术组(23例)。结果两组手术方式中,内囊摘除加外囊次全切除组在术中出血量、手术时间方面优于肝囊型包虫病外囊完整剥除术组(P<0.05),外囊完整剥除术组在术后带管时间、残腔积液感染方面优于内囊摘除加外囊次全切除组(P<0.05),两组在住院时间、原位复发率方面,差异无统计学意义(P>0.05)。结论肝包虫内囊摘除加外囊次全切除术和外囊完整剥除术均各有优缺点,具体手术方式应根据患者病情,影像学资料,当地医疗水平进行合理选择。
囊性包虫病;肝脏;手术治疗
肝包虫病又称肝棘球蚴病,系棘球绦虫的蚴或包囊感染所致,是一种流行于牧区,危害严重的人畜共患病。我国23个省、自治区均有包虫病例报道,我国西部人类包虫病的感染率在3.1%~31.5%,患病率在0.5%~5.0%[1]。目前公认的绦虫有4种:细粒棘球绦虫、泡状棘球绦虫、伏式棘球绦虫和少节棘球绦虫,致病绦虫以细粒棘球绦虫多见,其导致囊性包虫病。最常发生部位为肝,其次是肺。目前,治疗包虫病尚无特效药物,外科手术治疗仍然是最主要的治疗方法[2]。包虫病分布的农牧疫区各级医院受制于地域、医疗水平,仍以传统简单内囊手术治疗为主,手术操作不规范,治疗后复发率及并发症高。针对肝包虫病高术后复发率、手术方式繁多等特点,需要规范手术步骤、评价不同手术方式的利弊,这在肝包虫病临床治疗上具有重大意义。国内彭心宇等[3]率先开展了包虫外囊完整剥除术,后续发展出了外囊次全切除术。目前西藏地区尚无两种术式的对照研究,本文报道的是我院近3年87例均为细粒棘球绦虫感染病例,手术方式为肝包虫内囊摘除加外囊次全切除和外囊完整剥除术2种,均取得了非常显著的疗效。
1 资料与方法
1.1 一般资料
选取近3年囊型肝包虫病手术病例共计87例,其中男40例,女47例;年龄12~69岁;包虫直径6~28 cm;肝包虫囊肿均为单发,且无其它器官包虫,包虫位置左肝38例,右肝49例;按照世界卫生组织包虫病专家工作组(WHO/IWGE)推荐的囊型肝包虫病的分型标准[4-5],确定囊型肝包虫病的分型,其中单囊型(CE1)19例,多子囊型(CE2)32例,内囊塌陷型(CE3)15例,实变型(CE4)10例,钙化型(CE5)11例;按手术方式分为内囊摘除加外囊次全切除组64例,外囊完整剥除术组23例。两组患者在性别、年龄、包虫大小及位置、包虫类型等方面无显著差别。
1.2 临床表现
患者中出现上腹部胀满感,疼痛症状者65例;无任何不适症状,体检发现肝脏囊性占位就诊22例,其中45例出现黄疸、低蛋白血症、贫血、恶液质等严重合并症。
1.3 手术方式
内囊摘除加外囊次全切除选择适应症包括:影像学检查提示靠近肝门及重要脉管巨大肝包虫;再次手术或与四周组织粘连严重不宜分离者;位置深在、肥胖,不能充分显露手术野者;包虫外囊壁薄易破裂者;行完整剥除术中出现外囊破裂较大或出血明显、不能耐受手术者则术中临时改行内囊摘除加外囊次全切除术式。内囊摘除加外囊次全切除术:先常规行内囊摘除术,开放外囊后,紧贴外囊在肝包虫外囊及外膜之间分离,尽量切除残余外囊壁,对于贴近重要血管、胆管或肝门重要结构的外囊壁则予以小片状留。外囊完整剥除术:不开放外囊的闭合式剥除,即在肝包虫外囊与外膜之间潜在间隙分离,逐渐将肝包虫外囊完整剥除,在剥离过程中仔细辨认肝包虫外囊与外膜以及被外囊压迫的肝内各管道,将外膜及各管道完整的保留在肝实质一侧。
1.4 统计学处理
采用SPSS 20.0软件包对数据行统计学分析,计量资料用均数±标准差表示,采用t检验比较,计数资料以百分率表示,比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
所有病例均治愈,无死亡病例。两组手术方式中,内囊摘除加外囊次全切除组在术中出血、手术时间方面优于外囊完整剥除术组,差异有统计学意义(P<0.05);外囊完整剥除术组在术后带管时间、残腔积液感染方面优于内囊摘除加外囊次全切除组,差异有统计学意义(P<0.05)。两组在住院时间、原位复发率方面,差异无统计学意义(P>0.05,表1)。
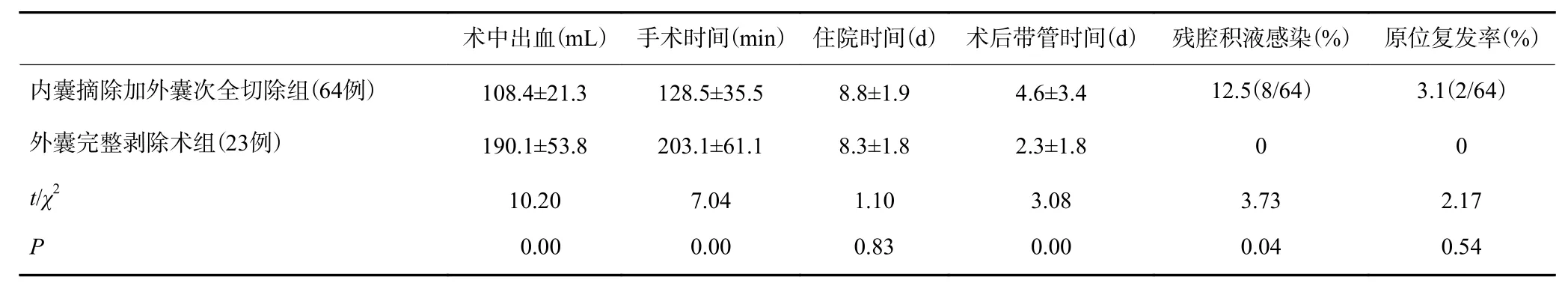
表1 两种术式临床疗效比较
3 讨论
我院地处青藏高原,包虫病长期以来作为地方病,严重危害当地群众的健康,因药物治疗通常难以达到治愈的效果,所以外科治疗一直都是首选治疗方式[6-7],主要手术方式有经典的内囊摘除术,内囊摘除加外囊部份切除术,内囊摘除加外囊次全切除术,外囊完整剥除术,腹腔镜下肝囊型包虫病摘除术,肝部分切除术等术式[8]。
因为肝包虫病手术门槛不高,各医疗机构技术水平差异大,造成患者术后恢复情况也千差万别,而一旦出现胆漏、残腔感染及原位复发等并发症,反复多次手术将严重影响患者术后生活质量。因而首次就诊的手术方式选择尤其重要,我院根据多年的实践,优先选择内囊摘除加外囊次全切除术和外囊完整剥除术式,以上两种术式都是积极对肝包虫外囊进行切除[9],对外囊剥离间隙的理论依据是彭心宇等[10]提出的,紧贴肝包虫外囊的肝实质面上存在着一层明确的纤维膜即肝包虫外膜, 而且肝包虫外囊与肝包虫外膜之间存在着一个潜在可分离的间隙, 沿此间隙可完整摘除肝包虫或剥除纤维壁。我们注意到内囊摘除加外囊次全切除术组术后残腔积液约10%,远远低于以往最常用的内囊摘除术的并发症发生率,该手术方式存在着术后复发或播散种植、胆瘘及残腔感染等难治性并发症(21.8%~65.8%)的风险[11];而完整外囊切除术式是囊型肝包虫的“根治术”,无术后残腔及复发问题,证明积极的肝包虫外囊的切除可以最大限度的降低肝包囊虫的术后残腔及复发。
以上两种手术方式的不同之处:一是否为开放式,即是否切开外囊,二是否行外囊完全剥除,相比较完整外囊剥除术,内囊摘除加外囊次全切除术组的缺点正是由于需切开外囊,未杀灭的活性包虫液外溢可能引起包虫复发或播散,其次仍留有部份残腔壁,该术式仍不能完全消除包虫术后残腔问题。其优点正是因为保留了贴近重要血管、胆管或肝门重要结构的外囊壁,相对外囊完整剥除术出血量少,手术时间短,对患者的损伤小,手术相对较安全[12]。完整外囊剥除术可更好地解决术后复发,残腔积液或感染等难题[13-14],是根治性治疗肝囊型包虫病的理想术式,该术式适应于一般情况良好、患侧肝脏可充分游离、外囊与肝组织或肝门主要血管或胆管存在可分离间隙的患者。
我区肝包虫患者大部份为农牧民,保健意识弱,大都出现临床症状,严重影响生活才到院就诊[15-16]。术前检查发现:73.6%(64/87)肝包虫直径超过10 cm,出现周围脏器压迫症状;51.7%(45/87)患者合并有肝功能受损,营养不良,白蛋白降低等合并症;29.9%(26/87)患者术后证实合并胆瘘及包囊内感染,鉴于以上特点,87例中64例选择了内囊摘除加外囊次全切除术,该手术方式在术中出血、手术时间方面明显要优于外囊完整剥除术组。本研究显示外囊完整剥除术在术后效果上要优于内囊摘除加外囊次全切除术,这与郭强等[17]对两种手术方式的Meta分析结论一致。该Meta分析纳入10个随机或非随机对照试验,共2123例患者,证明肝囊型包虫病外囊完整剥除术并发症少、复发率低,是治疗肝囊型包虫病的一种比较理想的根治疗法。但对于西藏地区的患者,我们的体会是肝囊性包虫病手术方式仍需结合患者情况,影像学检查,技术条件进行综合分析,合理选择,在手术安全和术后疗效上取得最佳平衡[18-20]。
在实践中我们深刻领悟到这2种手术方式的特点,我们认为,不管是选择内囊摘除加外囊次全切除术还是完整外囊剥除术式,术中均需10%盐水纱布在术区周围严密保护,准备双吸引器防止囊液外溢,仔细解剖找到外囊与外膜之间的间隙进行剥离,仔细结扎处理胆管血管,防止术后胆瘘及出血,只有做好手术的每一个细节,才能最大限度减少术中风险及术后的并发症。
[1]许隆祺. 我国西部地区重大寄生虫病的危害及对防治工作的思考[J]. 中国寄生虫病防治杂志, 2002, 15(1): 1-3.
[2]Junghanss T, da Silva AM, Horton J, et al. Clinical management of cystic echinococcosis: state of the art, problems, and perspectives[J]. Am J Trop Med Hyg, 2008, 79(3): 301-11.
[3]彭心宇, 张示杰, 牛建华, 等. 肝包虫外膜内完整摘除术30例报[J]. 中华普通外科杂志, 2002, 17(9): 529-30.
[4]温 浩, 徐明谦. 实用包虫病学[M]. 北京: 科学出版社, 2007.
[5]WHO Informal Working Group. International classification of ultrasound images in cystic echinococcosis for application in clinical and field epidemiological settings[J]. Acta Trop, 2003,85(2): 253-61.
[6]Brunetti E, Kern P, Vuitton DA, et al. Expert consensus for the diagnosis and treatment of cystic and alveolar echinococcosis in humans[J]. Acta Trop, 2010, 114(1): 1-16.
[7]关小洁, 魏雪莲. 肝包虫病的手术治疗体会: 附212 例报告[J]. 中国普通外科杂志, 2010, 19(3): 333-4.
[8]温 浩. 肝包虫病诊断和手术治疗新进展[J]. 中华消化外科杂志,2011, 10(4): 290-2.
[9]温 浩, 邵英梅, 赵晋明, 等. 两型肝包虫病手术疗效547例临床分析[J]. 中华消化外科杂志, 2007, 6(1): 13-8.
[10]彭心宇, 张示杰, 牛建华, 等. 肝包虫病外科治疗术式选择的新观点(附684例报道)[J]. 腹部外科, 2003, 16(1): 19-21.
[11]Mcmanus DP, Zhang W, Li J, et al. Eehinococcosis[J]. Lancet,2003, 362(9392): 1295-304.
[12]阿依甫汗·阿汗, 吐尔干艾力, 邵英梅, 等. 肝包虫病的外科治疗现状[J]. 肝胆外科杂志, 2009, 17(1): 13-4.
[13]杨孙虎, 阿不都斯木·艾沙, 阿合提别木·塔布斯, 等. 外囊切除术治疗复发性肝囊型包虫病的体会(附15例报道)[J]. 中国普外基础与临床杂志, 2014, 21(2): 226-8.
[14]Ayifuhan A, Tuerganaili A, Jun C, et al. Surgical treatment for hepatic alveolar echinococcosis: report of 50 cases[J]. Hepatogastroenterology, 2012, 59(115): 790-3.
[15]康珠益西. 探讨运用健康信念模式开展西藏包虫病防治健康教育工作[J]. 西藏医药, 2015, (4): 45-7.
[16]朱小春, 陈森林, 邢克飞, 等. 西藏肝包虫病的诊断和治疗[J]. 西藏科技, 2012, (12): 59-60.
[17]郭 强, 吐尔干艾力·阿吉, 蒋铁民, 等. 肝囊型包虫病囊肿完整切除术与外囊切开内囊摘除术临床疗效的Meta分析[J]. 中华肝胆外科杂志, 2015, 21(11): 746-50.
[18]Lorenz A, Nebiker CA. Hepatic echinococcosis[J]. J Gastrointest Surg, 2017, 21(8): 1361-2.
[19]Mihmanli M, Idiz UO, Kaya C, et al. Current status of diagnosis and treatment of hepatic echinococcosis[J]. World J Hepatol,2016, 8(28): 1169-81.
[20]阿依甫汗·阿汗, 哈丽娅, 李海涛, 等. 快速康复外科技术在肝囊型包虫病患者中的应用[J]. 中华普通外科杂志, 2016, 31(9):780-1.
Surgical treatment of hepatic cystic echinococcosis: 87 cases report
ZHOU Binxian1, A Duo1, LI Chuanjiang1,2
1The 2nd Surgical Department, Linzhi People’s Hospital, Linzhi 860100, China;2Department of Hepatobiliary Surgery, Nanfang Hospital of Southern Medical University, Guangzhou 510515, China
ObjectiveTo summarize the experience of surgical treatment of hepatic cystic echinococcosis.MethodsAn retrospective analysis was made in 87 cases of hepatic cystic echinococcosis in recent 3 years. The patients were divided into two groups: endocystectomy and subtotal pericystectomy group (64 patients) and total pericystectomy group (23 patients).Results Endocystectomy and subtotal pericystectomy group was significantly lower than total pericystectomy group in blood loss and operation time (P<0.05). Total pericystectomy group was superior than endocystectomy and subtotal pericystectomy group in the postoperative complications with residual cavity and draining time (P<0.05). There was no significant difference in the length of hospital stay and local recurrence between the two groups (P>0.05).ConclusionThe two kinds of surgical management to treat hepatic cystic echinococcosis have their advantages and disadvantages. The operation procedure should be chosen according to patient’s condition, imaging data and local medical level.
cystic echinococcosis; liver; surgical treatment
2017-08-09
广东省科技计划项目(2014A020212174)
周斌贤,E-mail: 1501358881@qq.com
李川江,副主任医师,E-mail: licj76@hotmail.com
