经腹部与经阴道彩超诊断异位妊娠的价值对比分析
2017-12-05吴燕
吴燕
摘要:目的 研究比较分析经腹部与经阴超对异位妊娠诊断价值。方法 选取我院近两年收治的经手术后确诊的异位妊娠患者64例为比较分析对象,随机等分为对照组和实验组,对照组患者采取经腹部彩超检查,实验组患者采取经阴道彩超检查,比较两组异位妊娠检出率。结果 对照组,选取32例病例,检出异位妊娠患者23例,检出率71.88%,实验组同样选取32例病例,检出异位妊娠患者30例,检出率93.75%,实验组检出率远高于对照组,差异明显(P<0.05)。结论 经阴道彩超检出异位妊娠率明显高于经腹部彩超,特别是对病史不典型或附件区小病灶(<2 cm)的异位妊娠检出率显著高于腹部彩超,有效的降低了漏诊、误诊,所以经阴道彩超扫查诊断异位妊娠是首选影像学检查方法之一。
关键词:经腹部彩超;经阴道彩超;异位妊娠;诊断价值;检出率
中图分类号:R445.1 文献标识码:A 文章编号:1006-1959(2017)23-0187-02
异位妊娠(ectopic pregnancy,EP)俗称宫外孕,是指受精卵着床在子宫体部宫腔以外部位的妊娠,包括输卵管妊娠、宫颈妊娠、腹腔妊娠、卵巢妊娠及残角子宫妊娠等[1]。其中以输卵管妊娠最常见,孕卵植入菲薄的输卵管后,绒毛侵蚀肌壁及血管,引起输卵管破裂,一旦出现输卵管破裂,则会引起腹部的剧痛及腹腔内出血,更有甚者会导致患者休克死亡,严重威胁女性的健康,因此宜尽早确诊及时治疗[2]。对收治的经手术病理学检查确诊的64例异位妊娠患者为研究对象,分析比较经腹部与经阴超对异位妊娠诊断价值,取得了较满意的效果,现汇报如下。
1 资料与方法
1.1一般资料
研究对象为我院在2014年10月~2016年9月收治的经手术后病理学检查确诊的64例异位妊娠患者,所有患者均有停经、腹痛、阴道不规则流血病史,尿-HCG试验均为阳性。随机等分为对照组和实验组,对照组中患者年龄20~39岁,平均年龄(27.5±3.5)岁,停经时间33~58 d,平均停经时间(43.3±4.5)d,采取经腹部彩超检查。实验组中患者年龄21~40岁,平均年龄(27.9±3.2)岁,停经时间35~60 d,平均停经时间(44.1±4.7)d,采取经阴道彩超检查。两组患者在年龄、停经时间等基础资料方面比较差异不显著(P>0.05),具有可比性。
1.2方法
对照组经腹部彩超检查,检查前嘱患者膀胱处于适度充盈状态,使用PHILIPS-HD11XE彩色多普勒超声诊断仪,探头频率设置在3.5~5 MHz,检查前用消毒耦合剂涂抹探头,取仰臥位,探头于耻骨联合进行纵、横、斜三个方向多切面扫查子宫及双侧附件区。
实验组经阴道彩超检查,检查前先嘱患者排空膀胱,取膀胱截石位,同样采用PHILIPS-HD11XE彩色多普勒超声诊断仪,探头频率设置在5~10 MHz,检查前用消毒耦合剂涂抹探头并套上一次性避孕套,随后缓慢伸入阴道直到穹隆处,多切面全方位同样扫查子宫及双侧附件区。
具体扫查内容包括:子宫大小,宫内膜的厚度,宫腔内有无孕囊及蜕膜反应情况,双侧卵巢形态、大小,双侧附件区有无包块。若发现一侧附件区有包块,则记录其位置、大小、性质、边界、回声强弱,与子宫、卵巢的关系、有无血流信号、腹腔及盆腔有无积液等重要信息,再结合临床病史及尿或血-HCG等其他有关的检查结果,综合分析,作出准确的诊断。
1.3观察指标
统计两组彩超检查结果,与手术后病理学确诊结果进行比对,统计两组彩超异位妊娠检出准确率并进行比较。
1.4统计学分析
应用软件SPSS11.5对两组数据进行比较和分析,P<0.05时表示数据结果比较差异有统计学意义。计量资料用(x±s)进行结果数据的表示,两组之间数据比较采用t检验;计数资料用率(%)表示,采用χ2检验。
2 结果
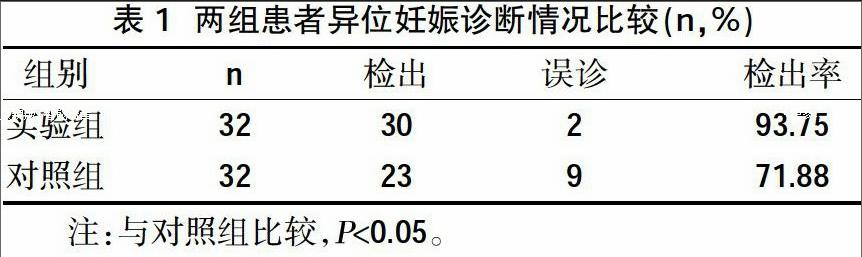
实验组异位妊娠检出率 93.75%,对照组异位妊娠,检出率 71.88 %,二者比较差异显著(P<0.05),具有统计学意义,见表1。
3 讨论
异位妊娠是妇产科临床上较为常见的一种急腹症之一,近年来随着人工流产率不断升高,剖宫产率的增加,性生活年龄低龄化等多种原因导致其发病率有逐年增加趋势[3]。异位妊娠高发部分包括:①腹腔妊娠;②宫颈妊娠;③输卵管妊娠;④子宫内与子宫外部同时发现孕囊。异位妊娠发病率中,以输卵管腹壶部妊娠最为多见,孕卵着床于输卵管黏膜皱襞间,绒毛侵蚀肌壁及浆膜,易引起输卵管破裂,输卵管肌层血管丰富,较短时间内可发生大量腹腔内出血,使患者出现晕厥或休克,更严重者可导致患者死亡[4]。因此如能在早期对异位妊娠进行准确的诊断,及时治疗干预可以大大降低异位妊娠的破裂及大出血的风险,能使患者的生存率和生育保留能力明显提高。超声是诊断异位妊娠较为可靠和最常用的一种方法,具有微创、直观以及经济性良好等优点,既往大多采取经腹部彩超检查,检查时必须保证膀胱适度充盈,且易受肠胀气、腹壁脂肪厚度的影响,使异位妊娠诊断的漏诊、误诊率较高。
近年来随着超声检查技术的快速发展,阴道彩超因探头频率高,分辨率高,探头位置更加接近于子宫及双侧附件区,且不受上述因素的影响,能更好地显示子宫、卵巢与盆腔的关系,可较早地观察到部分孕囊内的卵黄囊、胎芽组织及心管搏动,滋养血流信号等细微结构的声像图,获得更丰富、更准确的诊断信息,大大提高正确诊断率,而且可随时检查,不浪费等待时间,使其在异位妊娠诊断的应用中越来越广泛[5]。但阴道彩超同样具备一定的局限性,如探查范围不够全面等。很多经阴道彩超检查结果显示阴性者,其可能性原因在于异位妊娠病灶位置较高,或包块体积过大。因此在临床可将二者结合起来,取长补短,从而提升异位妊娠的阳性检出率。
综上所述,对不典型的、病灶较小的(<2 cm)异位妊娠,建议尽可能采用经阴道彩超扫查,排除宫内早早孕,再扫查出正常的双侧卵巢组织,正常卵巢的显示对判断附件区小病灶的来源起重要作用,在卵巢旁仔细寻找类似妊娠囊结构,是否有滋养层血流信号等等信息,动态观察、重视病史、结合其他有关的特殊检查结果,综合分析,能显著提高异位妊娠早期检出率。
本分析比较了经腹部与经阴超对异位妊娠的诊断价值,发现经阴道彩超检查的实验组患者异位妊娠检出率达到了93.75%,远高于经腹部彩超检查的对照组,为临床治疗提供更多的、更有价值的诊断信息。
参考文献:
[1]张颖.产科超声的生物学效应及安全性评价[J].中外医学研究,2016,4(3):149-151.
[2]杨霞.经腹部与经阴道超声检查诊断异位妊娠的比较[J].中国医药指南,2012,10(11):146-148.
[3]戴红梅.腹部彩超和阴道彩超在早期异位妊娠诊断中的价值比较[J].现代诊断与治疗,2015,26(23):5396-5398.
[4]梁琨,刘朝辉.腹部和阴道彩超诊断异位妊娠的价值对比研究[J].中外医学研究,2015,13(12):67-68.
[5]刘艳丽.阴道B超与腹部B超对异位妊娠的临床诊断价值比较[J].现代诊断与治疗,2013,24(14):3128-3130.endprint
