2型糖尿病并发肺结核患者发生呼吸衰竭的危险因素分析
2017-12-05王孝微骆宝建张楠刘秋月康万里李琦陈效友
王孝微 骆宝建 张楠 刘秋月 康万里 李琦 陈效友
·论著
2型糖尿病并发肺结核患者发生呼吸衰竭的
危险因素分析
王孝微 骆宝建 张楠 刘秋月 康万里 李琦 陈效友
目的分析2型糖尿病并发肺结核(type 2 diabetes mellitus complicated with pulmonary tuberculosis,T2DM-PTB)患者发生呼吸衰竭的危险因素,为临床治疗提供参考依据。方法回顾性分析2012年1月至2015年12月期间北京胸科医院住院的200例T2DM-PTB患者,其中100例发生呼吸衰竭者为A组;100例未发生呼吸衰竭者为B组。收集两组患者的临床资料;采用logistic回归分析筛选危险因素。结果对A、B两组患者的临床资料进行单因素分析发现,年龄(χ2=18.588,P=0.000)、病灶所占肺野个数(χ2=11.808,P=0.001)、肺结核空洞(χ2=16.330,P=0.000)、咯血(χ2=8.753,P=0.003)、使用糖皮质激素(χ2=10.485,P=0.001)、长期应用抗生素(χ2=4.750,P=0.029)、结核病病程(χ2=9.469,P=0.009)、酮症酸中毒(χ2=8.414,P=0.004)和体质量指数(χ2=14.474,P=0.001)差异有统计学意义。对这些因素进一步行多因素分析显示,年龄[Waldχ2=15.527,P=0.000,OR=4.055(95%CI:2.021~8.136)]、病灶所占肺野个数[Waldχ2=11.938,P=0.001,OR=3.689(95%CI:1.759~7.735)]、肺结核空洞[Waldχ2=4.844,P=0.028,OR=0.463(95%CI:0.233~0.919)]、使用糖皮质激素[Waldχ2=7.374,P=0.007,OR=4.765(95%CI:1.544~14.707)]和酮症酸中毒[Waldχ2=6.077,P=0.014,OR=4.859(95%CI:1.383~17.079)]为T2DM-PTB患者发生呼吸衰竭的危险因素。结论本研究发现年龄、病灶所占肺野个数、结核空洞、使用糖皮质激素和酮症酸中毒为T2DM-PTB患者发生呼吸衰竭的重要危险因素。
糖尿病, 2型; 结核,肺; 共病现象; 呼吸功能不全; 危险因素
世界卫生组织2017年10月30日发布了《2017全球结核病报告》,目前结核病是全球第九大致死疾病,甚至高于艾滋病;2016年全球HIV阴性人群中约130万例结核病患者死亡,HIV阳性人群中另有37.4万例因结核病死亡[1]。2015年全球糖尿病患病例数高达4.15亿[2]。糖尿病患者结核病的检出率为同时间同地区总人口结核病检出率的2.8倍[3]。糖尿病并发结核病的患者具有病程进展快、治疗效果差、病死率高等特点[4-5],已成为威胁人类健康的重大公共卫生问题。
呼吸衰竭是肺结核患者重要的死亡原因之一。活动性肺结核患者在发生呼吸衰竭后的死亡率达69%[6]。目前,有关糖尿病并发肺结核患者发生呼吸衰竭的临床研究较少,笔者通过分析成人2型糖尿病并发肺结核(type 2 diabetes mellitus complicated with pulmonary tuberculosis,T2DM-PTB)患者发生呼吸衰竭的危险因素,从而制定有效的干预治疗措施,对控制糖尿病并发肺结核患者呼吸衰竭的发生,起到一定的促进作用。
资料和方法
一、一般资料
收集首都医科大学附属北京胸科医院2012年1月至2015年12月住院的T2DM-PTB发生呼吸衰竭的患者106例,按入院时间顺序排列,留取前100例为A组;同期治疗的T2DM-PTB未发生呼吸衰竭的患者1901例,按入院时间顺序排列,采用系统抽样,每年抽取25例,前11个月中每月抽取前2例患者,第12月抽取前3例患者,共抽取100例为B组。
二、方法
(一)纳入的危险因素
查阅入组患者的病历资料,收集可能与呼吸衰竭有关的危险因素,包括:性别、年龄、吸烟史、酗酒史、结核登记分类、结核病类型、耐药结核分枝杆菌感染、病灶所占肺野个数、肺结核空洞、咯血、肺部感染、使用糖皮质激素、长期应用抗生素、结核病病程、糖尿病病程、糖化血红蛋白、糖尿病并发症、酮症酸中毒、代谢性酸中毒、体质量指数(body mass index,BMI)等。
部分危险因素含义的说明:“吸烟史”设定为吸烟指数(每天支数×年数)≥400。“酗酒史”定义为平均每天饮白酒≥50 g或啤酒≥2瓶。“使用糖皮质激素、酮症酸中毒和代谢性酸中毒”是指本次住院期间是否发生。“长期应用抗生素”是指既往反复、多次应用抗生素的病史超过1年者。“糖化血红蛋白”指本次入院时检测的糖化血红蛋白的值。
本次研究重点筛选T2DMTB患者发生呼吸衰竭的危险因素,对于入选患者的糖尿病和肺结核的发病时间顺序不作为本次研究的观察内容。
(二)变量赋值
将获得的上述可能的危险因素作为logistic回归的自变量X,并给自变量X赋值(表1);因变量为呼吸衰竭,1表示发生,0表示未发生(表1)。

表1 发生呼吸衰竭危险因素的编号和赋值表
三、统计学分析
应用SPSS 22.0统计软件,进行二元logistic回归分析,首先对各自变量做单因素分析,将单因素分析有统计学意义的变量(P<0.05的变量)纳入多因素分析,多因素分析α入=0.05,α出=0.10。
结 果
一、基本情况
200例患者中,男性占78.0%(156/200),女性占22.0%(44/200);年龄范围29~92岁,平均年龄(60.26±13.96)岁。伴有呼吸衰竭的患者中,男∶女= 4.56∶1;>60岁患者∶18~岁患者=1.78∶1;而未发生呼吸衰竭的患者中,男∶女= 2.85∶1,>60岁患者∶18~岁患者=1∶2.03。
二、单因素分析
对A、B两组患者的数据进行单因素分析。呼吸衰竭的发生在年龄、病灶所占肺野数、肺结核空洞、咯血、使用糖皮质激素、长期应用抗生素、结核病病程、酮症酸中毒和BMI等方面的差异均有统计学意义,P值均<0.05。呼吸衰竭的发生在性别、吸烟史、酗酒史、结核登记分类、结核病类型、耐药结核分枝杆菌感染、肺部感染、糖尿病病程、糖化血红蛋白、糖尿病并发症和代谢性酸中毒等方面差异均无统计学意义,P值均>0.05(表2)。
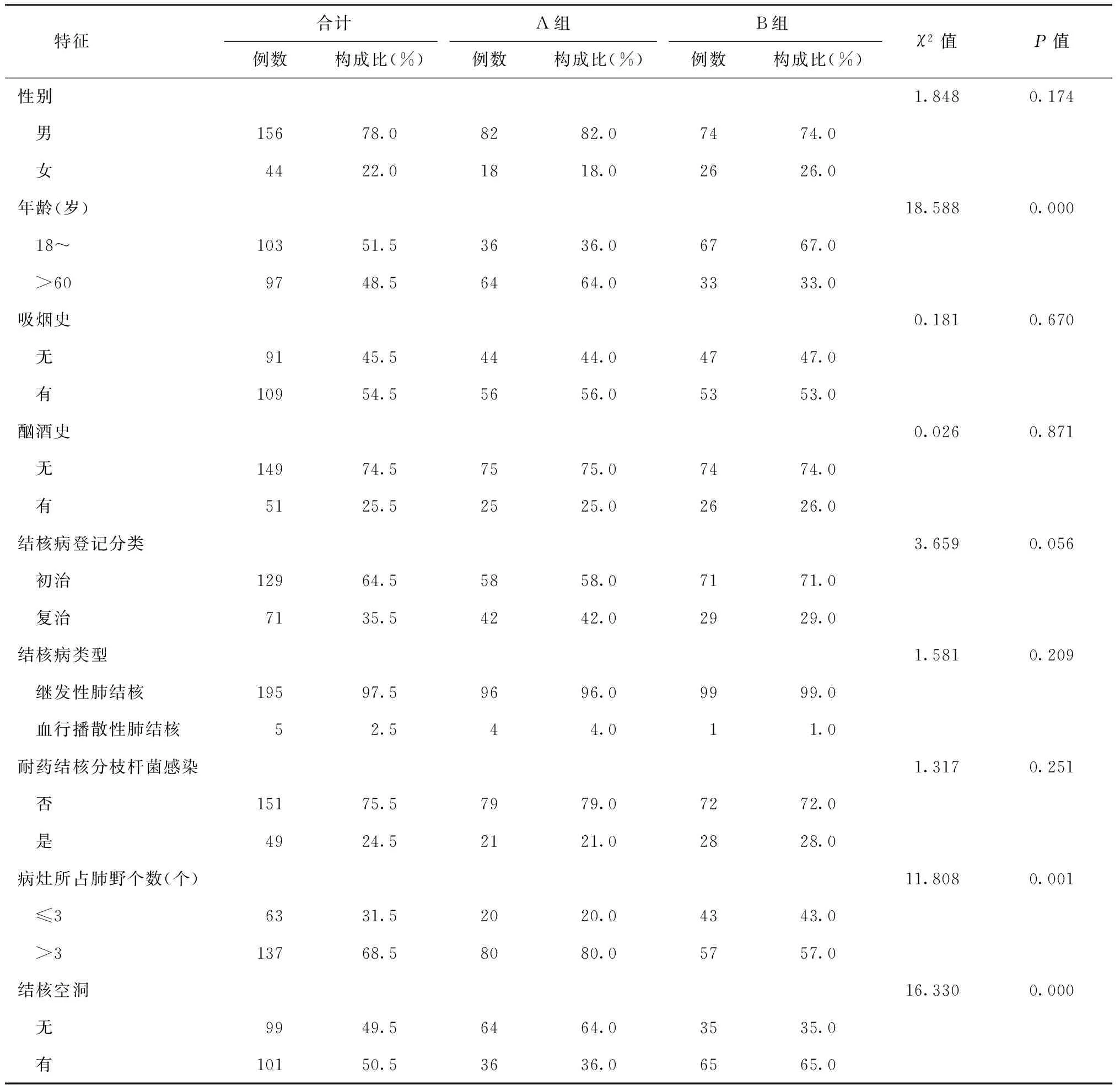
表2 各变量在两组患者中的分布情况及单因素分析结果
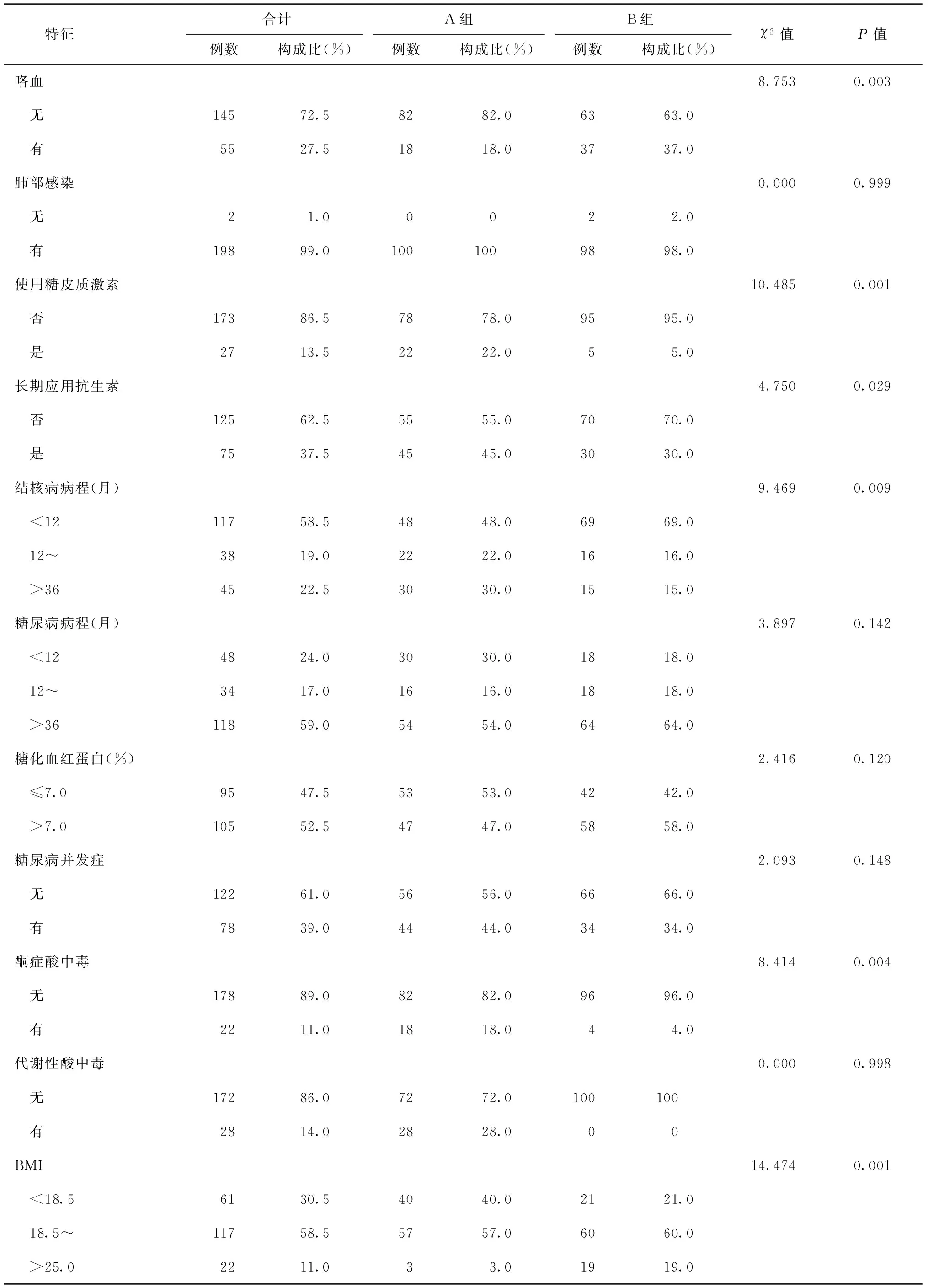
续表2
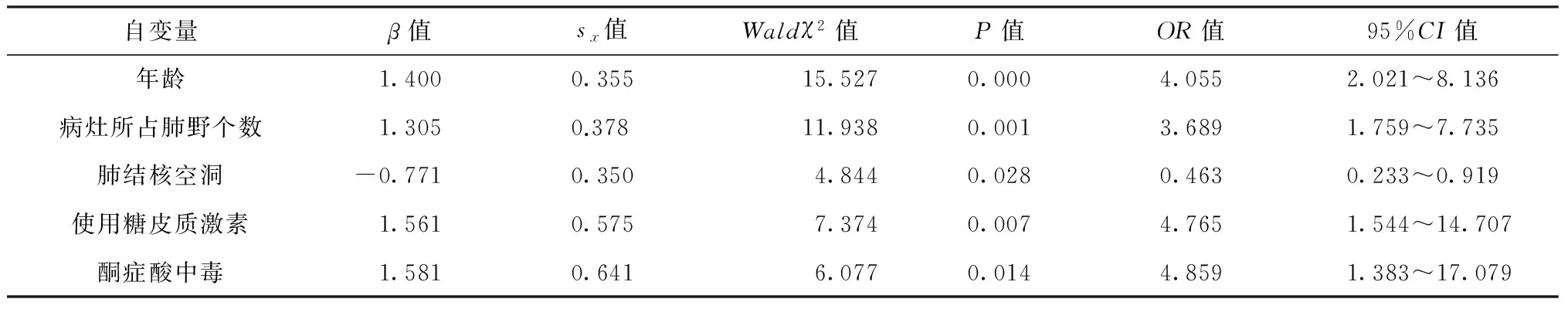
表3 T2DMTB患者发生呼吸衰竭的多因素logistic回归分析
三、多因素分析
将单因素分析有统计学意义的变量纳入多因素分析,发现T2DM-PTB患者发生呼吸衰竭的危险因素有年龄、病灶所占肺野个数、肺结核空洞、使用糖皮质激素和酮症酸中毒等(表3)。
讨 论
本研究通过对T2DM-PTB患者发生呼吸衰竭危险因素的分析发现,结核分枝杆菌和糖尿病对机体长期而广泛的打击,可增加呼吸衰竭的发生。研究结果显示:T2DM-PTB患者发生呼吸衰竭与结核病灶所占肺野个数、结核空洞的出现和使用糖皮质激素等情况相关(P值均<0.05);这与目前影像学研究结果一致,并发糖尿病的肺结核其CT影像表现为病变分布广泛,病变形态多种多样,以渗出性病变、空洞及支气管播散树芽征为主[7]。说明肺结核患者当肺组织破坏严重、范围广泛时,肺通气换气功能受损,发生呼吸衰竭的风险增加。
目前,大部分研究认为T2DM-PTB患者较单纯肺结核患者年龄更大[8-10]。本研究显示:T2DM-PTB患者发生呼吸衰竭的风险,“年龄>60岁”者是“年龄18~60岁”者的4倍,这可能是由于糖尿病常见于年龄更大的患者,同时与高龄患者免疫功能低下、肺功能储备下降有关。
WHO已确定糖尿病是肺结核的危险因素[11]。本研究发现:糖尿病性酮症酸中毒是呼吸衰竭发生的危险因素。对于这一结果,笔者认为与目前糖尿病患者对糖尿病相关知识的知晓率和治疗率偏低有一定关系。由于公众对糖尿病相对不重视,以及糖尿病本身无明显临床症状等因素,致使我国大众对糖尿病相关知识的知晓率仅为44.7%,而治疗率则低至28.2%[12]。由此延误了对结核病的治疗,最终对肺功能造成严重的破坏。
笔者开展本项研究,旨在加强糖尿病患者并发肺结核的治疗,减少糖尿病并发肺结核患者发生呼吸衰竭,最终降低结核病的死亡率。本次研究的结果对于今后糖尿病患者积极预防和治疗结核病,保护其肺功能提供了重要的临床依据。
本研究未发现呼吸衰竭的发生与性别、吸烟史、酗酒史、结核登记分类、结核病类型、耐药结核菌感染、肺部感染、糖尿病病程、糖化血红蛋白、糖尿病并发症和代谢性酸中毒等方面有相关性,这可能是由于本研究为单中心的回顾性研究,样本量偏少,因此存在一定的不足和局限性,还需要今后大规模、多中心研究进一步完善。
[1] World Health Organization. Global tuberculosis report 2017. Geneva: World Health Organization,2017.
[2] International Diabetes Federation. Diabetes Atlas, 7th ed. Brussels: International Diabetes Federation, 2015.
[3] Lin Y,Innes A,Xu L, et al.Screening of patients with Diabetes Mellitus for Tuberculosis in Community Health Settings in China. Trop Med Int Health, 2015, 20(8): 1073-1080.
[4] 王倪,马艳,杜建,等. 涂阳肺结核患者并发糖尿病对疗效和治疗转归的影响因素研究. 中国防痨杂志, 2016, 38(10): 843-849.
[5] 王燕森, 赵延吉, 万康林, 等. 糖尿病合并初治涂阳肺结核患者痰菌阴转的影响因素研究. 中国防痨杂志, 2015, 37(12): 1236-1239.
[6] Penner C, Roberts D, Kunimoto D, et al. Tuberculosis as a primary cause of respiratory failure requiring mechanical ventilation. Am J Respir Crit Care Med, 1995, 151(3 Pt 1): 867-872.
[7] 张洁, 赵天佐, 康澍, 等. 糖尿病合并肺结核的CT影像分析. 中国辐射卫生, 2016, 25(2): 248-250.
[8] Dooley KE, Tang T, Golub JE, et al. Impact of diabetes mellitus on treatment outcomes of patients with active tuberculosis. Am J Trop Med Hyg, 2009, 80(4): 634-639.
[9] Viswanathan V, KumPatla S, Aravindalochanan V, et al. Prevalence of Diabetes and Pre-Diabetes and Associated Risk Factors among Tuberculosis patients in India. PLoS One, 2012, 7(7): e41367.
[10] Zhao W, Shi L, Fonseca VA, et al. Screening patients with Type 2 diabetes for active tuberculosis in communities of China. Diabetes Care, 2013, 36(9): e159-160.
[11] Jeon CY, Harries AD, Baker MA, et al. Bi-directional scree-ning for tuberculosis and diabetes: a systematic review. Trop Med Int Health, 2010, 15(11): 1300-1314.
[12] 胡东生, 顾东风. 我国成年人群2型糖尿病的流行病学研究. 北京:中国协和医科大学,2007.
2017-11-16)
(本文编辑:范永德)
Riskfactorsofrespiratoryfailureintype2diabetesmellituspatientscomplicatedwithpulmonarytuberculosis
WANGXiao-wei,LUOBao-jian,ZHANGNan,LIUQiu-yue,KANGWan-li,LIQi,CHENXiao-you.
DepartmentofIntensiveCareUnit,BeijingChestHospital,CapitalMedicalUniversity,Beijing101149,China
LUOBao-jian,Email:lbjttgf@sina.com
ObjectiveTo analyze the risk factors of respiratory failure in patients with type 2 diabetes mellitus complicated with pulmonary tuberculosis, so as to provide reference for clinical treatment.MethodsA total of 200 cases of pulmonary tuberculosis cases in Beijing Chest Hospital from January 2012 to December 2015 were retrospectively investigated and divided into two groups. Group A: 100 cases of type 2 diabetes mellitus patients complicated with pulmonary tuberculosis, with respiratory failure; group B: 100 cases of type 2 diabetes mellitus patients complicated with pulmonary tuberculosis, without respiratory failure. The clinical data of all patients was collected. Logistic regression analysis was used to screen risk factors.ResultsThe clinical data of group A and group B was analyzed by single factor analysis. Significant statistical difference was found in age (χ2=18.588,P=0.000),number of affected lung fields (χ2=11.808,P=0.001),tuberculous cavity (χ2=16.330,P=0.000), hemoptysis (χ2=8.753,P=0.003), glucocorticoids (χ2=10.485,P=0.001), long-term use of antibiotics (χ2=4.750,P=0.029),tuberculosis course (χ2=9.469,P=0.009), ketoacidosis (χ2=8.414,P=0.004), and body mass index (χ2=14.474,P=0.001). Multivariable analysis of these factors further revealed that age (Waldχ2=15.527,P=0.000,OR=4.055 (95%CI:2.021-8.136)), number of affected lung fields (Waldχ2=11.938,P=0.001,OR=3.689 (95%CI:1.759-7.735)), tuberculous cavity (Waldχ2=4.844,P=0.028,OR=0.463 (95%CI:0.233-0.919)), glucocorticoids (Waldχ2=7.374,P=0.007,OR=4.765 (95%CI:1.544-14.707)),and ketoacidosis (Waldχ2=6.077,P=0.014,OR=4.859 (95%CI:1.383-17.079)), the results had a significant statistical difference.ConclusionThe results indicated that age, number of affected lung fields, tuberculous cavity, glucocorticoids application and ketoacidosis were important risk factors that led to respiratory failure in type 2 diabetes mellitus patients complicated with pulmonary tuberculosis.
Diabetes mellitus, type 2; Tuberculosis, pulmonary; Comorbidity; Respiratory insufficiency; Risk factors
10.3969/j.issn.1000-6621.2017.12.007
北京市医院管理局“登峰”计划(DFL20151501)
101149 首都医科大学附属北京胸科医院重症医学科(王孝微、骆宝建、张楠、刘秋月),流行病研究室(康万里),结核三科(李琦、陈效友)
骆宝建,Email: lbjttgf@sina.com
