重症监护病房非糖尿病AECOPD患者血糖变异度与预后的相关性
2017-12-04王松官何永辉罗欣民段俊斐夏维海郑金国
王松官,何永辉,罗欣民,段俊斐,夏维海,郑金国
(扬州大学附属兴化市人民医院ICU,江苏 兴化 225700)
重症监护病房非糖尿病AECOPD患者血糖变异度与预后的相关性
王松官,何永辉,罗欣民,段俊斐,夏维海,郑金国
(扬州大学附属兴化市人民医院ICU,江苏 兴化 225700)
目的 探讨重症监护病房(ICU)非糖尿病AECOPD患者血糖变异度与预后的相关性。方法 回顾性分析ICU收治非糖尿病AECOPD患者85例,根据预后分为两组(存活组46例、死亡组39例)。比较两组患者白细胞计数、血脂、急性生理学和慢性健康状况(APACHE)健评分、平均血糖(GLUave)、血糖标准差(GLUsd)、血糖变异系数(GLUcv)。结果 两组患者GLUave比较差异无统计学意义,死亡组年龄、APACHE II评分、GLUsd、GLUcv高于存活组(P<0.05)。Logistic多元回归分析显示,年龄、APACHE II评分、GLUcv是影响预后的独立因素(本研究未发生低血糖事件)。结论 GLUcv是影响ICU收治的非糖尿病AECOPD患者预后的一项独立危险因素,可作为重症非糖尿病AECOPD患者判断预后的预测因子。
重症监护病房;AECOPD;血糖变异度;预后
重症监护病房(ICU)收治的AECOPD患者常常因严重感染而存在不同程度的应激,机体在应激状态下可通过多种神经体液调节途径使血糖升高,表现为持续性高血糖或者出现明显的平均血糖波动幅度(mean amplitude of glucose excursions,MAGE)[1]。应激性高血糖可抑制患者免疫功能、损害线粒体功能、上调促炎细胞因子,使机体内环境稳定性遭到破坏,进而加重机体重要器官的损伤甚至患者死亡。本研究通过分析本院ICU收治的非糖尿病AECOPD患者血糖变异度与其预后的关系,旨在为重症AECOPD患者血糖控制提供参考。
1 资料与方法
1.1 临床资料 选取2012年6月~2015年12月本院ICU收治的AECOPD患者85例,其中男54例,女31例,平均年龄(59.6±11.9)岁。入组标准:年龄≥18岁;非糖尿病AECOPD患者。排除标准:ICU住院时间<24小时者;合并其他脏器功能不全者;合并其他部位严重感染者;非因预后极差因素放弃治疗者。根据预后将研究对象分为存活组46例和死亡组39例(因预后极差、生命体征不能维持放弃继续治疗且随访死亡者纳入该组)。本研究方案经医学伦理委员会批准。
1.2 方法
1.2.1 一般资料收集 回顾性分析入组患者性别、年龄等基本资料。血肌酐(Scr)、血脂、肝肾功能检测采用Olympus2000全自动生化分析仪;高效液相色谱法检测糖化血红蛋白(HbA1c)采用美国BIORD糖化血红蛋白测定仪;使用Pro doctor(TD-4279A)血糖测试仪检测血糖。
1.2.2 急性生理与慢性健康评分(APACHEⅡ评分) 收集所有入组患者在入院时各项指标,对入组患者进行APACHEⅡ评分。
1.2.3 血糖监测及血糖变异系数 所有入组患者均按血糖目标值:7.8~10.0 mmol/L(2012年ADA标准)进行血糖控制,每2小时1次监测末梢血糖。根据采集每一位患者监测血糖值计算平均血糖(GLUave),进而计算出血糖标准差(GLUsd),再根据公式GLUcv(血糖变异系数)=GLUsd×100/GLUave计算出血糖变异系数。本研究入组患者中未见低血糖事件发生。
1.3 统计学方法 用Excel软件对所得数据建立数据库,采用SPSS 18.0软件包处理,所有符合正态分布的计量资料用“x±s”表示,存活组与死亡组组间比较采用t检验,各危险因素带入回归方程作Logistic回归分析,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者临床资料及生化指标比较 两组患者年龄、APACHEⅡ评分、GLUsd、GLUcv比较死亡组明显高于存活组(P<0.05或P<0.01)。其他各项指标两组间比较差异无统计学意义,见表1。
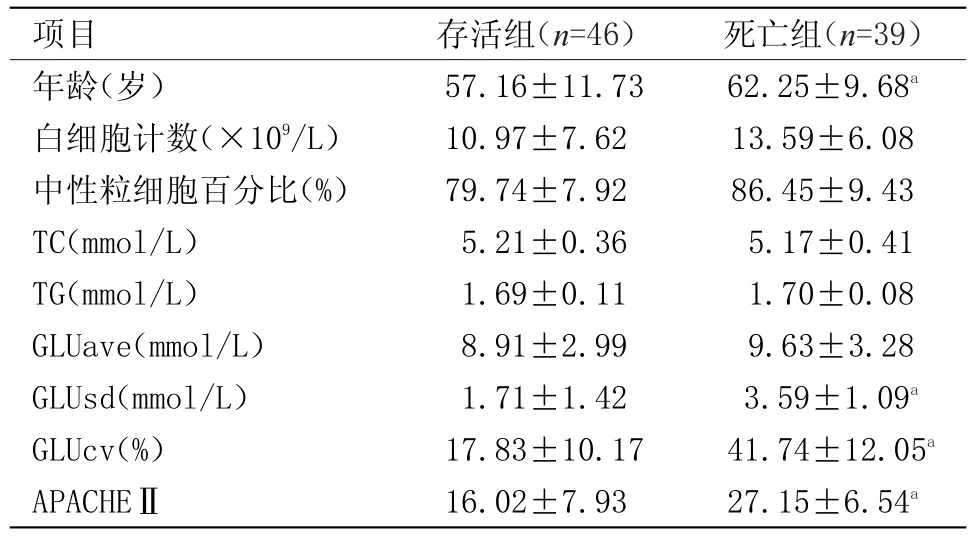
表1 两组患者临床资料及生化指标比较(x±s)Table 1 Comparison of general data and biochemical indications between the two groups(x±s)
2.2 Logistic回归分析 以两组患者预后为应变量,其他相关因素为自变量,对所得相关因素作Logistic回归分析显示:患者年龄、APACHE II评分、GLUCV和白细胞计数、中性粒细胞百分比是影响ICU收治AECOPD患者预后的危险因素,见表2。
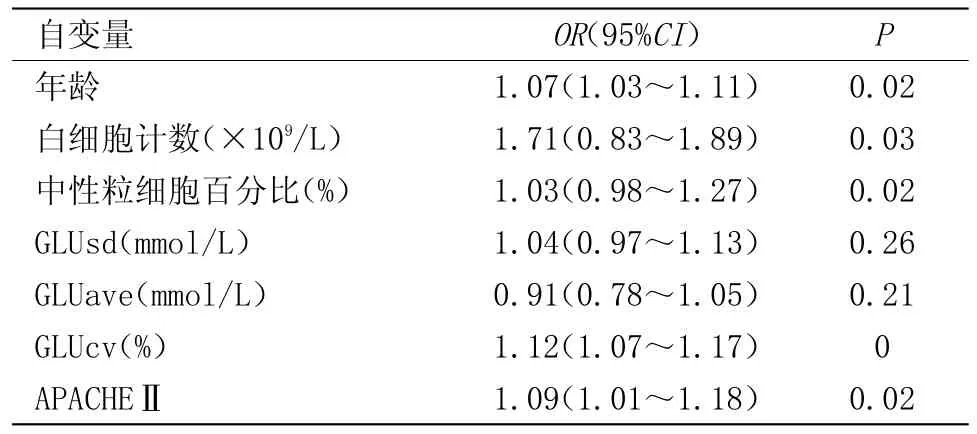
表2 影响ICU收治AECOPD患者预后相关因素的Logistic多元回归分析Table 2 Logistic multivariate regression analysis of relevant factors affecting the prognosis ofAECOPD patients in ICU
3 讨论
ICU病房收治AECOPD患者一般都有严重的全身炎症反应,该类患者由于下丘脑-垂体-肾上腺轴过度兴奋,使糖皮质激素、胰高血糖素、儿茶酚胺等分泌增多,胰岛素分泌减少,从而使糖原分解、糖异生、外周组织对胰岛素敏感性降低、胰岛素抵抗,进而引起患者血糖升高[2];高血糖状态可以诱导机体的炎症因子水平升高,继之引起机体气道壁以及肺实质的炎症性损伤,导致肺结缔组织增生、变性,肺泡上皮细胞基底膜增厚,胶原、弹性纤维增生、变性,从而导致肺泡间隔增宽,肺泡塌陷,肺毛细血管管腔狭窄,肺泡弥散面积减少、弥散功能障碍。
鉴于高血糖的诸多危害,2001年Van den Berghe等[3]指出,在重症患者中强化控制平均血糖可以显著降低患者的病死率。但Lanspa等[4]对重症患者的研究显示,积极控制平均血糖对患者预后并没有明显改善。显而易见,平均血糖不能全面反映血糖的变化或趋势。即便平均血糖正常的患者,也有可能在病程中出现大幅度的血糖波动。2012年国内樊越涛等研究指出[5],重症监护病房的危重病患者出现应激性血糖升高时,血糖应控制在6.1~10.0 mmol/L,有利于改善危重病患者的病情,降低病死率。但从越来越多的研究[6-8]中我们可以看出,ICU患者的预后并不能通过单纯目标血糖控制得到改善,而相对于目标血糖控制来说,血糖变异度与ICU患者的预后的相关性更高。血糖变异度是血糖水平在峰值和谷值之间波动的非稳定状态,可反映血糖的动态变化。鉴于此,我们设计研究血糖变异度与ICU收治非糖尿病AECOPD患者预后之间的关系。
从研究结果可以看出,两组患者平均血糖(GLUave)比较差异无统计学意义。由于平均血糖(GLUave)不能体现机体血糖波动情况,重症AECOPD患者平均血糖(GLUave)即使处于较理想水平,也可能与患者的预后不一致。而存活组血糖变异度(GLUcv)低于死亡组,差异有统计学意义(P<0.05)。ICU病房收治的AECOPD患者一般全身炎症反应较重,机体应激状态下的胰岛素抵抗可能导致患者血糖大幅度波动,从而通过多种途径对患者产生影响。血糖快速、大幅度的变化可促进机体的氧化应激反应、加重线粒体损伤,从而激活机体的凝血系统,增加单核细胞对内皮细胞的黏附,进而导致机体内皮细胞凋亡[9]。本研究中也可以看出GLUcv与APACHEⅡ评分同样,是影响ICU非糖尿病重症AECODP患者预后的独立危险因素。
综上所述,血糖变异度(GLUcv)是影响ICU收治的非糖尿病AECOPD患者预后的一项独立危险因素。临床上,重视并控制非糖尿病重症AECOPD患者的GLUcv,可能有利于预后其改善。
[1] Inoue S,Egi M,Kotani J,et al.Accuracy of blood glucose measurements using glucose meters and arterial blood gas analyzers in critically ill adult patients:system-atic review[J].Crit Care,2013(2):R48.
[2] 盛军,陈启,杨新玲.血糖及血糖波动与危重症患者预后的关系[J].吉林医学,2012,33(14):2935-2936.
[3] Van den Berghe G,Wouters P,Weekers F,et a1.Intensive insu1in therapy in Critically ill patients[J].N Engl J Med,2001,345(19):1359-1367.
[4] Lanspa MJ,Hirshbcrg EL,Phillips GD,et a1.Moderate glucose control is associated with increased mortality compared with tight glucose control in critically ill patients without diabetes[J].Chest,2013,143(5):1226-1234.
[5] 樊越涛,樊桂玲,林黎明.危重症患者血糖水平控制临床研究[J].包头医学院学报,2012,28(6):58-60.
[6] 唐健,顾勤.危重患者早期血糖波动与预后的相关性研究[J].中国危重病急救医学,2012,24(1):50-53.
[7] 李静思,吕肖峰,张星光,等.危重患者血糖波动与血清炎症因子水平及病情预后的相关性[J].中华糖尿病杂志,2012,4(2):111-114.
[8] 彭绵,方伟强,蔡举瑜.非糖尿病危重症患者的血糖波动对病死率的影响[J].中国急救医学,2014,34(1):79-82.
[9] Meynaar IA,Eslami S,Abu-Hanna A,et a1.Blood glucose amplitude variability as predictor for mortality in surgical and medical intensive care unit patients:a multicenter cohort study[J].J Crit Care,2012,27:l19-124.
The correlation between blood glucose variability and prognosis of Non-diabeticAECOPD patients in intensive care unit
Wang Song-guan,He Yong-hui,Luo Xin-min,Duan Jun-fei,Xai Wei-hai,Zheng Jin-guo
(Department of Intensive Care Unit,Xinghua People's Hospital affiliated to Yangzhou University,Xinghua,Jiangsu,225770,China)
Objective To investigate the correlation between blood glucose variability and prognosis in AECOPD patients of intensive care unit(ICU).Methods The 85 AECOPD patients in ICU were divided into the survival group(46 patients)and the nonsurvival group(39 patients).Acute physiology and chronic health evaluation(APACHE)II score,leucocyte count,serum lipids,mean blood glucose concentration(GLUave),standard deviation of glucose(GLUsd),coefficient of glucose variability(GLUcv)were compared between two groups.Results There was no statistically difference in GLUave between two groups.The age,APACHE II score,GLUsd,GLUcv were higher in nonsurvival group than those in survival group(P<0.05).Logistic multiple regression analysis showed the following factors affecting prognosis,the age,APACHE II score,and GLUcv(Hypoglycemia events were not occurred in this study).Conclusion GLUcv is an independent factor influencing the prognosis of AECOPD patients.It may be as a predictor for mortality in ICUAECOPD patients.
Intensive care units;AECOPD;Glucose variability;Prognosis
10.3969/j.issn.1009-4393.2017.33.017
郑金国,E-mail:angelc2005@126.com
