超高龄缺血性卒中患者合并出血性转化的危险因素分析
2017-12-04王娟娟马利
王娟娟,马利
超高龄缺血性卒中患者合并出血性转化的危险因素分析
王娟娟,马利
目的:探讨超高龄缺血性卒中患者发生出血性转化(HT)的危险因素,及其与患者预后之间的关系。方法:超高龄(≥80岁)急性缺血性卒中患者104例,根据住院期间影像学检查结果分为HT组31例和非HT组73例,收集2组患者相关临床参数,采用单因素分析法及多因素Logistic回归分析法分析其发生HT的危险因素,并比较2组患者短期预后的差异。结果:单因素分析结果显示,2组入院时收缩压、入院时NIHSS评分及梗死面积差异有统计学意义(均P<0.05)。多因素Logistic回归分析显示,对于超高龄缺血性卒中患者,入院时高收缩压、高NIHSS评分及大面积梗死均是发生HT的危险因素(均P<0.05)。发病14 d时,HT组患者NIHSS评分为显著高于非HT组(P<0.05);发病3个月HT组mRS评分<3分患者比例显著低于非HT组(P<0.05)。结论:对于超高龄急性缺血性卒中患者,入院时高收缩压、高NIHSS评分及大面积脑梗死是其发生HT的独立危险因素;合并HT患者预后欠佳。
高龄;缺血性卒中;出血性转化;危险因素
老年人是缺血性卒中的高发人群,高龄是缺血性卒中发生的独立危险因素[1]。出血性转化(hemorrhagic transformation,HT)是指缺血性卒中患者合并继发性脑出血,往往会加重局部神经损伤,与患者预后密切相关[2]。本研究以≥80岁患者为研究对象,分析该人群缺血性卒中患者发生HT的危险因素,比较HT组和非HT组患者预后情况,为高龄缺血性卒中患者的防治提供参考。
1 资料与方法
1.1 一般资料
选取2012年1月至2016年3月我科收治的缺血性卒中患者104例。纳入标准:年龄≥80岁;发病48 h内到院接受治疗;缺血性卒中诊断符合符合2010年《中国急性缺血性脑卒中诊治指南》[3]。排除标准:接受溶栓治疗;合并颅内肿瘤等其他严重神经系统疾病;合并严重血液系统疾病及其他全身性疾病。所有患者均至少于入院时及发病第7天行2次脑CT或(和)MRI检查,并根据影像学检查结果分为HT组31例和非HT组73例。本研究通过我院伦理委员会批准,入组患者均完全知情同意。
1.2 方法
收集患者相关临床资料,包括患者年龄,性别,既往合并卒中、高血压、糖尿病、血脂异常、冠心病、房颤病史,吸烟史,饮酒史,入院舒张压、体温、血糖,白细胞计数,国际标准化比值,纤维蛋白原,凝血酶原时间,活化部分凝血活酶时间等临床参数,应用抗凝、抗血小板聚集药物的情况,缺血性卒中类型,梗死面积等指标。所有患者均在入院时和发病14 d采用美国国立卫生研究院卒中量表(National Institutes of Health Stroke Scale,NIHSS)进行评分,并于发病3个月时通过门诊和(或)电话随访,采用改良的RANKIN量表(modified Rankin scale,mRS)进行评分。
1.3 统计学处理
应用SPSS 19.0软件进行数据处理,满足正态分布及方差齐性的计量资料以(±s)表示,组间单因素分析采用t检验;不满足正态分布和(或)方差齐性的计量资料以中位数(四分位数间距)表示,均数比较采用秩和检验。计数资料以率表示,组间比较采用χ2检验。对单因素分析P<0.05的参数,作为自变量进行多因素二分类Logistic回归分析。P<0.05为差异有统计学意义。
2 结果
2.1 2组患者基本临床特征比较
2组入院时收缩压、脑梗死面积和入院时NIHSS评分差异有统计学意义(均P<0.05),其他因素差异无统计学意义(均P>0.05),见表1。
表1 2组基本临床特征及预后情况比较[例(%)或中位数(P25,P75)或(±s)]
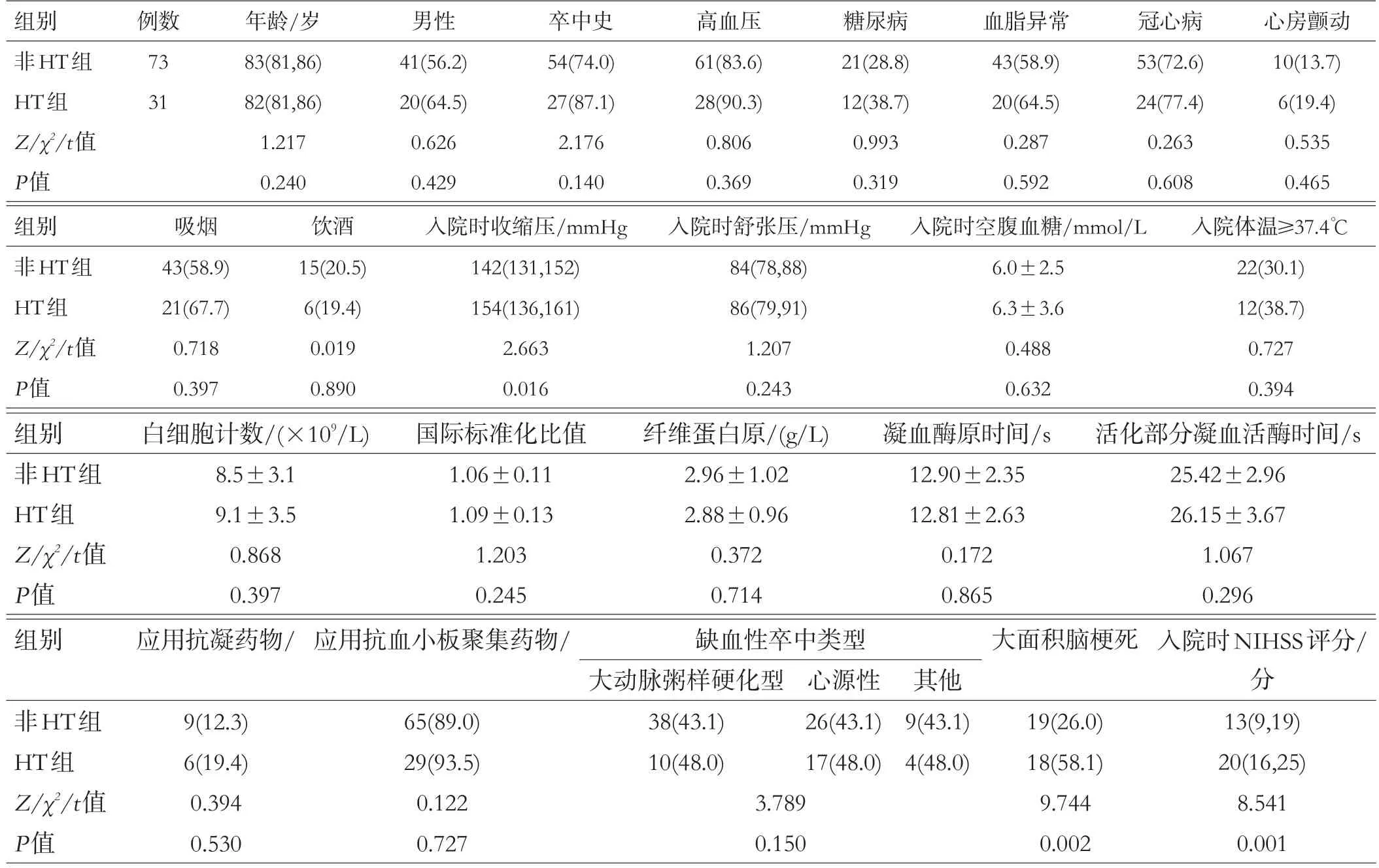
表1 2组基本临床特征及预后情况比较[例(%)或中位数(P25,P75)或(±s)]
组别非HT组HT组Z/χ2/t值P值例数73 31年龄/岁83(81,86)82(81,86)1.217 0.240男性41(56.2)20(64.5)0.626 0.429卒中史54(74.0)27(87.1)2.176 0.140高血压61(83.6)28(90.3)0.806 0.369糖尿病21(28.8)12(38.7)0.993 0.319血脂异常43(58.9)20(64.5)0.287 0.592冠心病53(72.6)24(77.4)0.263 0.608心房颤动10(13.7)6(19.4)0.535 0.465组别非HT组HT组Z/χ2/t值P值吸烟43(58.9)21(67.7)0.718 0.397饮酒15(20.5)6(19.4)0.019 0.890入院时收缩压/mmHg 142(131,152)154(136,161)2.663 0.016入院时舒张压/mmHg 84(78,88)86(79,91)1.207 0.243入院时空腹血糖/mmol/L 6.0±2.5 6.3±3.6 0.488 0.632入院体温≥37.4℃22(30.1)12(38.7)0.727 0.394组别非HT组HT组Z/χ2/t值P值白细胞计数/(×109/L)8.5±3.1 9.1±3.5 0.868 0.397国际标准化比值1.06±0.11 1.09±0.13 1.203 0.245纤维蛋白原/(g/L)2.96±1.02 2.88±0.96 0.372 0.714凝血酶原时间/s 12.90±2.35 12.81±2.63 0.172 0.865活化部分凝血活酶时间/s 25.42±2.96 26.15±3.67 1.067 0.296组别 应用抗凝药物/应用抗血小板聚集药物/大面积脑梗死非HT组HT组Z/χ2/t值P值9(12.3)6(19.4)0.394 0.530 65(89.0)29(93.5)0.122 0.727缺血性卒中类型大动脉粥样硬化型38(43.1)10(48.0)3.789 0.150心源性26(43.1)17(48.0)其他9(43.1)4(48.0)19(26.0)18(58.1)9.744 0.002入院时NIHSS评分/分13(9,19)20(16,25)8.541 0.001
2.2 HT的多因素Logistic回归分析
将单因素分析中的入院时收缩压、大面积梗死及入院时NIHSS评分作为自变量,采用二分类Logistic后退逐步回归法进行分析。结果显示,入院时收缩压、大面积梗死和高NIHSS评分均是超高龄缺血性卒中患者发生HT的危险因素。
2.3 2组预后情况比较
发病14 d时采用NIHSS对患者进行评分,HT组患者NIHSS评分为18(13,22)分,显著高于非HT组的10(6,17)分(P=0.001);HT组发病14 d后NIHSS评分与入院时差异无统计学意义(P=0.078),非HT组发病14 d后NIHSS评分低于入院时(P=0.035)。发病3个月后采用mRS对患者进行评分,HT组mRS评分<3分的6(19.4)例,低于非HT组的30(41.1)例(P=0.033)。
3 讨论
1951年,Fisher等学者首次提出HI的概念[4]。1959年,随着溶栓治疗的兴起,HT被用于专指由溶栓治疗引起的脑出血[5]。目前学界较普遍的观点是将两者合而为一统称为HT,但仍有部分学者为了区别,将其分别称为自发性HT和溶栓及药物相关HT。溶栓治疗作为HT的重要原因之一,是HT发生的独立危险因素,且与溶栓的种类、剂量、溶栓时间及给药途径均密切相关[6]。考虑混杂因素过多,而相关样本量较少,本研究排除接受溶栓治疗的患者,主要研究其他因素对缺血性卒中患者发生HT的影响。

表2 缺血性卒中患者发生HT多因素Logistic回归分析
年龄是缺血性卒中发生的危险因素。关于年龄与HT的研究目前相对较少,且观点不一,有研究显示年龄是HT的危险因素,也有研究显示年龄与自发性HT及溶栓后HT发生率均无相关性[7,8]。在临床工作中,对于老年缺血性卒中患者,尤其≥80岁超高龄患者,由于担心其出血性转化的风险,往往采取较保守的治疗手段,而不能达到缺血性卒中治疗的要求,影响患者预后。因此,判断该类患者出血风险,让患者接受有效治疗,对改善患者预后具有重要意义。
有研究显示高血压与HT发生密切相关,但也有研究发现无高血压患者HT发生率更高[9,10]。本研究发现超高龄缺血性卒中患者中,HT的发生与既往高血压史与无明显相关性,但与入院时即时收缩压有关,提示HT的发生与缺血性卒中发病短期内血压控制情况相关,而与是否患有高血压病无关。对于血压的有效控制,尤其是梗死后血压有重要意义。
不少研究结果显示梗死面积与HT发生呈正相关性[2,11,12],本研究结果与既往研究类似,HT组患者较非HT组患者,更多表现为大面积梗死,提示对于大面积梗死的超高龄缺血性卒中患者,要慎用溶栓、抗凝等药物治疗,注意HT发生的可能性,并在治疗过程中及时复查头颅CT/MR等。
NIHSS评分是一系列因素发挥作用后,神经功能缺损情况的综合表现,可用于评估脑卒中患者神经功能缺损和预后情况。既往研究中显示入院时NIHSS评分与HT发生密切相关[13],本研究结果与之相符。多因素Logistic回归分析结果显示入院时NIHSS评分升高是超高龄缺血性卒中患者发生HT的危险因素。提示临床工作中,对于入院时高NIHSS评分患者也要注意HT发生的可能性,密切观察,谨慎用药。
既往还有研究结果显示糖尿病,应用抗凝、抗血小板聚集药物,既往合并卒中、冠心病、房颤病史,吸烟,国际标准化比值,纤维蛋白原,凝血酶原时间,活化部分凝血活酶时间等指标与HT发生相关[2,5-7,15]。本研究结果显示2组上述参数间差异无统计学意义。可能与本研究样本量过小,检验效能不足有关,期待进一步相关多中心大样本临床研究。
本研究中,HT组发病14 d的NIHSS评分和发病3个月后的mRS评分结果均显示,HT组预后情况差于非HT组。提示对于超高龄缺血性卒中患者,发生HT是患者预后不良的重要因素,应给予重视。
[1]刘丽霞,周盛年,张晓,等.年龄老化对缺血性脑卒中发生发展和恢复的影响[J].中国老年学杂志,2012,32:417-420.
[2] Álvarez-Sabín J,Maisterra O,Santamarina E,et al.Factors influencing haemorrhagic transformation in ischaemic stroke[J].Lancet Neurology,2013,12:689-705.
[3]中华医学会神经病学分会脑血管病学组急性缺血性脑卒中诊治指南撰写组.中国急性缺血性脑卒中诊治指南2010[J].中华神经科杂志,2010,43:16-19.
[4]Choi PM,Ly JV,Srikanth V,et al.Differentiating between Hemorrhagic Infarct and Parenchymal Intracerebral Hemorrhage[J].Radiol Res Pract,2012,2012:475-497.
[5]Fernandez-Cadenas I,Del Rio-Espinola A,Domingues-Montanari S,et al.Genes involved in hemorrhagic transformations that follow recombinant t-PA treatment in stroke patients[J].Pharmacogenomics,2016,14:495-504.
[6]Jickling GC,Liu D,Stamova B,et al.Hemorrhagic transformation after ischemic stroke in animals and humans[J].J Cereb Blood Flow Metab,2014,34:185-199.
[7]Bang OY,Saver JL,Kim SJ,et al.Collateral flow averts hemorrhagic transformation after endovascular therapy for acute ischemic stroke[J].Stroke,2011,42:2235-2239.
[8]Zou M,Churilov L,He A,et al.Hyperdense middle cerebral artery sign is associated with increased risk of hemorrhagic transformation after intravenous thrombolysis for patients with acute ischaemic stroke[J].J Clin Neurosci,2013,20:984-987.
[9]Bayramoğlu M,Karataş M,Leblebici B,et al.Hemorrhagic transformation in stroke patients[J].Am J Phys Med Rehabil,2003,82:48-52.
[10]尹俊雄,王欣,霍晓丽,等.血压变异性与脑梗死后自发性出血性转化的关系[J].临床神经病学杂志,2015,28:453-455.
[11]Horsch AD,Dankbaar JW,Graaf YVD,et al.Relation between reperfusion and hemorrhagic transformation in acute ischemic stroke[J].Neuroradiology,2015,57:1219-1225.
[12]熊莉君,张临洪.急性脑梗死出血转化危险因素研究[J].中国全科医学,2014,17:1707-1709.
[13]欧艳.NIHSS评分与SSS评分对脑梗死急诊溶栓后出血转化的预测价值[J].实用医学杂志,2014,30:3124-3126.
[14]Marsh EB,Llinas RH,Hillis AE,et al.Hemorrhagic transformation in patients with acute ischaemic stroke and an indication for anticoagulation[J].Eur J Neurol,2013,20:962-967.
[15]Kablau M,Kreisel SH,Sauer T,et al.Predictors and early outcome of hemorrhagic transformation after acute ischemic stroke[J].Cerebrovasc Dis,2011,32:334-341.
Risk Factors of Hemorrhagic Transformation in Extreme Elderly Patients with Ischemic Stroke
WANG Juan-juan,JIA Lei.Department of Neurology,Affiliated Hospital of Yan’an University,Yan’an 716000,China
Objective:To investigate the risk factors of hemorrhagic transformation(HT)after acute ischemic stroke in extreme elderly patients,and the relationship of HT with prognosis.MethodsOne hundred and four patients with acute ischemic stroke were included in the study.According to the imaging examination results,these patients were divided into HT group(31 cases)and non-HT group(71 cases).The risk factors of HT were analyzed by univariate analysis and multiariable logistic regression analysis.Results:In univariate analysis,the HT incidence rate were significantly higher in the group of patients with high systolic pressure,high NIHSS score and large infarct size at admission(P<0.05).Multiariable logistic regression analysis showed that systolic pressure,NIHSS score and infarct size at admission were the risk factors for HT in extreme elderly patients with acute ischemic stroke.At the 14th day after stroke,the NIHSS scores of HT group were higher than those of the non-HT group(P<0.05).Three months after stroke,the mRS scores of HT group were higher than those of the non-HT group(P<0.05).Conclu⁃sion:Systolic pressure,NIHSS score and infarct size are the risk factors for HT in extreme elderly patients with acute ischemic stroke.Patients with HT have relatively poorer prognosis.
extreme elderly patients;ischemic stroke;hemorrhagic transformation;risk factors
R741;R743
ADOI10.16780/j.cnki.sjssgncj.2017.06.009
延安大学附属医院神经内科陕西 延安 716000
2016-12-27
马利937780621@qq.com
(本文编辑:唐颖馨)
