内镜下无血管间隙减压技术治疗腰椎间盘突出症*
2017-11-20刘晓光李水清贾东林商澜镨赵文奎
祝 斌 刘晓光 李水清 贾东林 王 凯 黄 鑫 商澜镨 赵文奎
(北京大学第三医院疼痛医学中心,北京100191)
内镜下无血管间隙减压技术治疗腰椎间盘突出症*
祝 斌 刘晓光Δ李水清 贾东林 王 凯 黄 鑫 商澜镨 赵文奎
(北京大学第三医院疼痛医学中心,北京100191)
目的:评估内镜下无血管间隙减压技术治疗腰椎间盘突出症的安全性及有效性。方法:2015年10月至12月于我中心接受内镜手术治疗的椎间盘突出症病人纳入本研究。运用“无血管间隙”减压技术。记录穿刺判定椎间孔成型必要性、术中椎间孔成型情况。结果:共75例病人纳入本研究。年龄14~71岁,平均42.0±14.1岁。41例行L4-5节段手术,35例穿刺判定不需行椎间孔成形术,其中32例实现了满意减压,3例病人术中需要行椎间孔成形术。34例L5-S1节段手术,16例穿刺定位符合免椎间孔成型要求,其中15例实现了满意减压,1例术中需行关节突成型。术后随访,2例(2.7%)急性椎间盘再突出。无神经损伤发生,无手术操作相关并发症发生。结论:经椎间孔入路内镜下无血管间隙减压技术在实现良好的减压效果的同时,可以避免对关节突的破坏,减少术中出血及疼痛。
经皮脊柱内镜椎间盘切除术;经椎间孔入路;无血管间隙;椎间孔成形术
脊柱内镜技术是近20年来迅猛发展的脊柱微创手术技术,从早期的Yeung等[1]创立的经Cambin三角的“由内及外(In-Outside)”减压技术即“杨氏技术”(Yeung Endoscopy Spine System,YESS)技术,到后来各种椎间孔成形工具的发明催生了“由外及内(Outside-In)”减压技术,手术适应症也从单纯的包容型椎间盘突出扩展到各种类型的腰椎间盘突出、椎管狭窄及神经根型颈椎病等[2~7]。
然而随着各类椎间孔成形技术对镜下减压能力的拓展,伴随而来的关节突的过度破坏、术中出血和疼痛亦一直存在争议且困扰脊柱内镜医师。我中心在临床实践中针对腰椎椎间盘突出,在微创外科的基本理念“以最小的创伤实现同不低于开放手术的临床疗效”的指导下,提出了内镜下的经“无血管间隙”减压技术。基本理念包括:①如何判定椎间孔成形的必要性并尽可能的减少关节突成型;②减少术中出血的技术;③判定突出椎间盘的彻底减压;④减少术中疼痛。现将此技术介绍如下。
方 法
1.一般资料
我中心住院接受经皮腰椎内镜手术治疗的椎间盘突出症病人,年龄不限,性别不限,病例收集时间为2015年10月至2015年12月。
入组标准:单一节段的腰椎间盘突出症病人;以下肢放射痛为主要临床表现,下肢放射痛 视觉模拟评分法(visual analogue scale,VAS)评分≥6分;直腿抬高试验阳性;规范保守治疗6月效果不佳。
排除标准:以腰痛或间歇性跛行为主要临床表现;下肢放射痛VAS评分< 6分;直腿抬高试验阴性;具有心肝肾等严重躯体疾病无法接受内镜手术者。
资料采集:收集入组病人年龄,性别,病史,腰痛及下肢痛VAS评分,责任节段,术前完善腰椎正侧位X线片、CT及MRI检查。
2.手术技术
(1)体位与麻醉:手术采取侧卧位,麻醉方式为局部浸润麻醉,麻醉药物配比为2%利多卡因溶液15 ml,0.9%生理盐水20 ml,盐酸罗哌卡因注射液一支(100 mg/10 ml)。手术前经外周静脉给予枸橼酸芬太尼注射液0.05 mg及盐酸昂丹司琼注射液8 mg。
(2)穿刺定位技术(见图1):采用“双平面法”进行体表定位,具体为一根7 mm金属棒平行身体矢状面压于髂嵴高点头端,另一根金属棒平行身体冠状面与第一根金属棒垂直相交,卡口处的皮肤为“基本穿刺点”,经过此点画平行后正中棘突连线的平行线为“基本穿刺线”。该“基本穿刺线”可用于L3-4及以上节段的穿刺。对旁中央型椎间盘突出,L4-5节段穿刺线旁开中线距离向腹侧平移1 cm,L5-S1节段穿刺线旁开中线距离向腹侧平移1.5~2 cm,中央型椎间盘突出穿刺线旁开中线距离在前述基础上增加0.5~1 cm。术中根据透视定位在基本穿刺线上定位穿刺点。
(3)椎间孔成形的判定:穿刺针紧贴上关节突边缘进行穿刺,如果在侧位X线片上穿刺针抵达下位椎体后上缘时,正位X线片穿刺针尖端可抵达棘突中线或棘突外缘,则基本判断该例手术不需要做关节突成形术(见图2)。
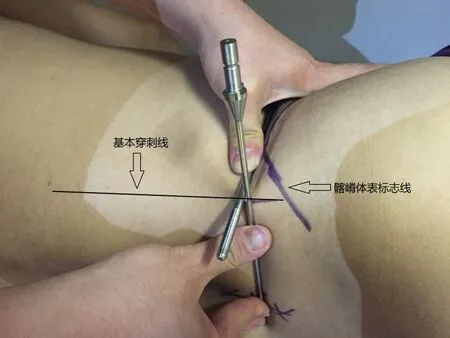
图1 “双平面法”基本穿刺点确认Fig.1 Based puncture point con fi rmed by "double plane method"
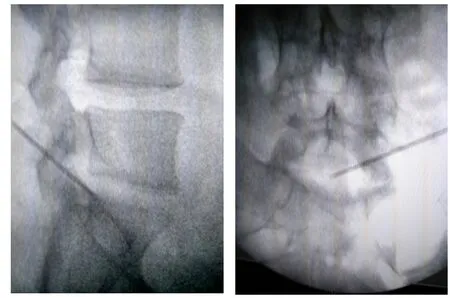
图2 穿刺定位法。当穿刺针紧贴上关节突边缘进行穿刺时,要求侧位穿刺针抵达下位椎体后上缘,正位针尖抵达棘突中线,可以判定不需要椎间孔成形术。Fig.2 Puncture positioning method. When the needle close to the edge of the superior articular process, puncture needle was required to reach posterior upper margin of the inferior vertebra on lateral X-ray and needle tip reach the middle of spinous process line on posteroanterior X-ray, which could be determined no need of foraminal plasty.
(4)内镜下的“无血管间隙”减压技术:核心技术是在黄韧带和纤维环外层之间(盘黄间隙)打开纤维环,保留1~2 mm的最外层纤维环,在纤维环下潜行减压。“进”可探查纤维环破口,寻找椎管内游离的髓核部分,“退”可切除“椎间盘”内正在退变中的潜在突出椎间盘。外层纤维环下是一个无血管间隙,且无神经末梢分布,可极大的减少术中出血和术中疼痛。保留了神经根管软性外壁(外层纤维环和椎间孔区黄韧带),降低了神经根瘢痕粘连的可能性。手术结束时通过弯头的电极或神经探钩可沿纤维环外层探查椎管避免髓核残留(见图3)。
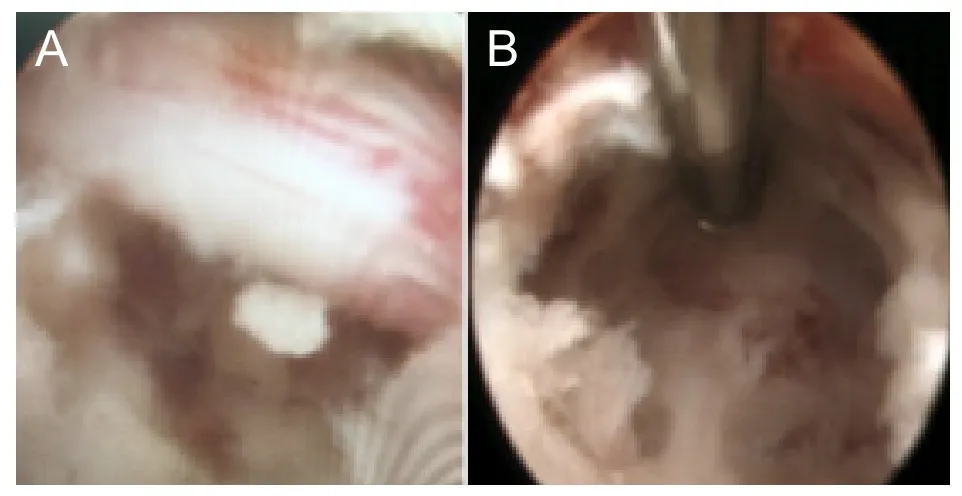
图3 典型的“TESSYS”技术镜下视野和“无血管间隙”减压视野A:为“TESSYS”技术视野,椎间孔区黄韧带是完全打开的,因为神经根阻挡在视野中央,纤维环一般需要部分切除;B:为经纤维环下“无血管间隙”减压后术中图片,图中用手术刀头将外层纤维环连带行走根挑起来。Fig.3 Typical microscope vision of "TESSYS" method and "non-vessel space"The upper figure showed vision of "TESSYS" method, and the ligamentum flavum was fully openedat intervertebral foramen region, for the nerve root blocking at the center of the fi eld, the annulus fibrosus generally required partial resection. The lower figure showed the annulus fibrosus with "non-vessel space"decompression surgery, in which the outer annulus fibrosus and walking root were picked up.
(5)术后资料记录:术后6小时腰围保护下下地活动。记录手术时间,是否行椎间孔成形,是否切除神经根下纤维环,是否引发椎管内静脉丛出血,术后腰痛及下肢痛VAS评分。术后2月复查腰椎MRI。
结 果
共75例病人纳入本研究。男性35例,女性40例。年龄14~71岁,平均42±14.1岁。责任节段L4-5节段41例,L5-S1节段34例。按照椎间盘突出形态进行分类,旁中央型突出32例,中央型突出10例,椎间盘脱出33例。术前平均病史14±6.2月。术前平均下肢痛VAS评分7.2±1.1分。
根据“穿刺定位法”,41例行L4-5节段手术者,35例(35/41,85.4%)可达到避免椎间孔成形的要求(侧位X线透视穿刺针抵达L5椎体后上缘,正位X线透视针尖抵达棘突中线),放置工作套筒过程中均未采取关节突成形术,其中32例(32/35,91.4%)实现了突出椎间盘的满意减压(减压完成标准:神经根自主搏动;纤维环无张力;探查椎管内无残留;直腿抬高试验阴性)。3例(3/35,8.6%)病人神经根暴露不满意或髓核重度游离,需要辅助镜下骨动力系统行上关节突成形术。另6例(6/41,14.6%)术前预判需要行椎间孔成形。
34例L5-S1节段病人,16 (16/34,47.1%)例穿刺定位符合免椎间孔成形要求,其中15例(15/16,93.8%)实现了突出椎间盘的满意减压,1例(1/16,6.3%)髓核重度游离病人术中辅助镜下骨动力系统行椎间孔成形。18例病人术前预判需要行椎间孔成形,其中9例(9/18, 50%)采用先将工作套筒放置在3区,镜下辅助骨动力系统行椎间孔成形,另9例(9/18,50%)采用预先椎间孔成形, 均实现了突出椎间盘的满意减压。
术后3月随访,2例病人急性椎间盘再突出,1例发生在术后6天,诱发因素为翻身,1例发生在术后1周,诱发因素为增加腹压。术后早期再突出发生率2.7%。无神经损伤发生,无手术操作相关并发症发生。术后1月随访腰痛VAS评分3.1±0.5分,下肢痛评分2.5±0.4分,术后3月腰痛VAS评分1.8±0.7分,下肢痛评分1.6.±0.3分,末次随访腰痛VAS评分1.2±0.5分,下肢痛VAS评分1.1±0.7分。末次随访时均超过6个月,无再次复发病人。术后2月复查MR均无复发。
讨 论
Yeung等[1]在结合了经cambin三角入路手术和同轴内镜的基础上,通过产品化形成了最早的脊柱内镜工具系统,经Cambin三角进入椎间盘减压,国内学者把这个入路下的手术方式称为“杨氏技术”,这个技术体系下最佳适应证是包容型椎间盘突出,但是处理游离型椎间盘突出较为困难。后来德国Hoogland等[4]开发一套环锯系统,先打掉部分上关节突,这样工作通道就能直接放到椎管里,对游离型椎间盘突出避免了遗漏,一般习惯称之为“TESSYS技术”[3]。
近年来脊柱内镜操作工具飞速发展,尤其是中国医师的创造性思维使得内镜下操作器械极大丰富,如套筒内环锯、套筒锯、各种可变向的镜下抓钳、各种型号的可变向的镜下骨动力系统[8~16],使得不同技术体系之间的界限越来越模糊,呈现技术融合趋势。然而在技术飞速进步的同时几个问题始终争论不断[17-23]。
1.关节突成形术的必要性
这是一个争论已久的话题。要回答这个问题取决于两个前提:①减压目标是突出椎间盘还是增生的关节突黄韧带;②目标椎间盘是否脱出游离。以增生关节突黄韧带和游离髓核为减压目的的脊柱内镜手术不仅要打掉关节突,而且要充分,因为前者要充分减压侧隐窝扩大椎管容积,后者要充分探查避免遗漏。
但如果我们的目标仅仅是一个突出的椎间盘的话,那么关节突的处理就值得讨论了。我们知道“以最小的创伤实现同不低于开放手术的临床疗效”是微创外科的基本原则。如果能够判断不需要切除关节突即可实现满意的突出椎间盘切除,这看起来是一个最能符合微创脊柱外科理念的方案。基于此我们提出了“穿刺确认法”。本研究也证实对于L4-5节段基本90%不需要成型,L5-S1节段大约50%不需要成型。只需要用骨钻或环锯清理“沿途”的椎间孔韧带、黄韧带、小关节囊及少量的关节突骨质(侧面磨削所致),即可实现良好的镜下视野及减压。但是“双平面法”进行体表定位不能保证理论绝对安全及最佳角度,我们也会根据病人的具体情况,如偏瘦,或者肥胖病人,我们也会根据术前CT或MRI进行测量,做到避免损伤后腹脏器,在此基础上减少椎间孔成形的必要性。同时在进行椎间孔是否成型时,还需要考虑突出间盘的具体情况,如突出髓核巨大,在放置套筒过程中,病人因为套筒挤压髓核,进而挤压神经根疼痛无法耐受时,可以考虑椎间孔成型,从而降低对出口神经根挤压的几率。在后纵韧带的处理上,也是根据术中情况来决定。
2. 术中出血和镜下无血管间隙
术中出血是脊柱内镜手术不可避免的问题。原因无外乎有三个,碰到椎管内静脉丛,松质骨面出血和病人血压波动。
病人血压波动可以通过语言沟通、手术等待、静脉给予中枢镇痛药物、应用短效降压药物来实现。松质骨面出血多是成型时过深、误钻椎体所致,也有关节突关节成型过大、松质骨面外露较多引起的,只能尽量避免过多的椎间孔成形,以及侧位透视避免骨钻或环锯超过椎体后缘连线进入椎体。
椎管内静脉丛出血是最为困扰医师的术中出血问题,严重时会迫使医师终止手术。我们在临床中一直思考一个问题,能否在保证手术减压效果的前提下尽量避免对椎管内静脉丛的骚扰,也就是找到一个相对的“无血管减压间隙”。我们知道“椎间盘”是一个组合概念,由外层的纤维环和中央的髓核构成,造成临床症状的多是脱水退变的髓核部分突破纤维环造成神经根压迫,在实际脊柱内镜手术中我们发现大部分的椎间盘突出,其髓核最外层一般是完整的,即使最外层纤维环完全破裂,髓核脱出,脱出的髓核依然“根植”在纤维环上,完全脱离纤维环到椎管内的整体占比并不高。因此我们提出了1~2 mm的最外层纤维环,在纤维环下潜行减压的无血管间隙减压方法,这个间隙减压有如下优势:①无血管及神经纤维末梢分布,极大的减少了术中出血和疼痛;②与神经根及硬膜之间有一层纤维环保护,避免了可能的神经损伤;③保留了神经根管软性外壁(外层纤维环和椎间孔区黄韧带),降低了神经根瘢痕粘连的可能性。
3.总结
椎间孔成型技术扩大了脊柱内镜的手术适应证,推动了脊柱内镜的快速发展。椎间孔成型工具经历了从无到有,从弱到强,从“冷兵器”到“动力时代”的发展。经典的TESSYS系统通过钻或环锯去除部分上关节突的皮质骨,是一种“按需成形”,需求就是去除阻挡工作套筒进入椎管的那部分骨质。随着技术的日趋成熟,椎间孔成型理念发生了两级分化,一个方向是向着“安全保守”,安全骨锉,增加旁开距离直接进入椎管等,另外一个方向是“大胆激进”,套筒内环锯,一次成型环锯,增大头倾角度的广泛上关节突成形术,经上下关节突间隙的成型法应该均属于此列,思路是首先获得最大镜下视野,再行减压手术,这时思路已经到了“预先成形”[24~29]。
然而脊柱内镜诊治的主要疾病类型还是腰椎间盘突出症,如何以最小的代价实现安全有效的突出椎间盘减压,也是我们应该研究的重要课题之一。本研究针对脊柱内镜最常见的适应证-腰椎间盘突出症,提出了预判椎间孔成形必要性、减少术中出血、保留了神经根管软性外壁的“无血管间隙”减压理念,希望推动此类技术的进一步研究。
[1]Yeung AT, Tsou PM. Posterolateral endoscopic excision for lumbar disc herniation: Surgical technique, outcome,and complications in 307 consecutive cases. Spine, 2002,27(7): 722 ~ 731.
[2]白一冰, 李嵩鹏, 简伟,等. 椎间孔镜下侧隐窝减压治疗腰椎管狭窄的疗效分析. 中国疼痛医学杂志,2014, 20(12):919 ~ 921.
[3]周跃, 李长青, 王建,等. 椎间孔镜YESS与TESSYS技术治疗腰椎间盘突出症. 中华骨科杂志,2010, 30(3): 225 ~ 231.
[4]Hoogland T, van den Brekel-Dijkstra K, Schubert M,et al.Endoscopic transforaminal discectomy for recurrent lumbar disc herniation: a prospective, cohort evaluation of 262 consecutive cases. Spine, 2008,33(9): 973 ~ 978.
[5]谭健, 李平元, 欧军, 等.椎间孔镜技术治疗极外侧型腰椎间盘突出症的近期疗效观察. 中国内镜杂志,2015, 21(4):417 ~ 420.
[6]白一冰, 穆小静, 马远征, 等.椎间孔镜联合低温等离子射频治疗颈腰综合征. 实用骨科杂志, 2011,17(8): 673 ~ 676.
[7]周跃. 椎间盘镜治疗腰椎间盘突出症现状及展望.中国骨伤 , 2011, 24(10):799 ~ 801.
[8]李嵩鹏, 周游, 李定, 等. 椎间孔镜(TESSYS)入路相关的L5-S1节段椎间孔解剖学观测. 中国临床解剖学杂志 , 2015, 33(2):129 ~ 133.
[9]孟祥宇, 夏建龙, 杨挺, 等. 椎间盘退变的机制及修复. 中国组织工程研究, 2015, 19(11):1768 ~ 1773.
[10]庄颖, 黄博, 李长青, 等.椎间盘组织工程支架材料的研究进展.中国脊柱脊髓杂志, 2010, 20(7):593 ~ 597.
[11]王洪伟, 李长青, 周跃.复发性腰椎间盘突出症及其手术治疗进展. 中国脊柱脊髓杂志, 2010, 21(8):691 ~694.
[12]郑文杰, 周跃, 李长青.经皮椎间孔镜技术治疗腰椎间盘突出症的策略和方法.中国骨与关节杂志,2013, 2(4):228 ~ 231.
[13]尹西盟, 穆胜凯, 吴岩, 等.经皮椎间孔镜与开放减压手术治疗老年腰椎管狭窄症疗效对比.脊柱外科杂志 , 2014, 12(5):293 ~ 297.
[14]周跃, 李长青, 王建, 等.经皮椎间孔镜治疗极外侧型椎间盘突出症的临床效果评价.中华创伤杂志,2009, 25(8):698 ~ 704.
[15]关家文, 孙海涛, 刘维财, 等.影响L5-S1节段椎间孔镜入路的影响研究和应用.中国矫形外科杂志,2014, 22(23):2123 ~ 2127.
[16]吴晓东, 叶晓健, 王新伟, 等.腰椎椎间孔镜手术治疗伴神经根管狭窄的腰椎间盘突出症.脊柱外科杂志 , 2015, 13(2):75 ~ 77.
[17]Lee S, Kim SK, Lee SH,et al. Percutaneous endoscopic lumbar discectomy for migrated disc herniation: classification of disc migration and surgical approaches. Eur Spine J, 2007,16(3): 431 ~ 437.
[18]李振宙, 吴闻文, 侯树勋, 等. 经皮侧后路腰椎间孔成形手术器械的设计及临床应用. 中华骨科杂志,2011, 31(10):1026 ~ 1032.
[19]Kim CH, Chung CK, Woo JW. Surgical outcome of percutaneous endoscopic interlaminar lumbar discectomy for highly migrated disc herniation. J Spinal Disord Tech, 2012(4):221 ~ 225.
[20]Altay S, Ali GY, Mehmet OA,et al. Fully endoscopic interlaminar and transforaminal lumbar discetomy:shortterm clinical results of 163 surgically treated patients.Spine, 2014, 82(5): 884 ~ 890.
[21]Jin-Sung K, Gun C, Sang-Ho L,et al. Percutaneous endoscopic lumbar discectomy via contralateral approach.Spine,2011,36(17):1173 ~ 1178.
[22]Choi, Jae-ouk A, Wan-Soo S,et al. Exiting root injury in transforaminal endoscopic discetomy: preoperative image considerations for safety Eur Spine, 2013, 22:2481 ~ 2487.
[23]Chi-Heon K, Chun-Kee C, Seil S,et al. The surgical outcome and the surgical strategy of percutaneous endoscopic discectomy for recurrent disk herniation .Spinal Disord Tech, 2014, 27:415 ~ 422.
[24]张西峰, 王岩, 肖嵩华, 等. 内窥镜下不同入路治疗L5-S1椎间盘突出症. 中华骨科杂志, 2010, 30(4):341 ~ 345.
[25]Choi G, Lee SH, Bhanot A,et al. Percutaneous endoscopic discectomy for extraforaminal lumbar disc herniations:extraforaminal targeted fragmentectomy technique using working channel endoscope. Spine, 2007, 32(2):E93 ~ 99.
[26]Yong Ahn. Transforaminal percutaneous endoscopic lumbar discectomy: technical tips to prevent complications. Expert Rev. Med Devices, 2012, 9(4):361 ~ 366.
[27]Anthony Y, Satishchandra G. Endoscopic foraminal decompression for failed back surgery syndrome under local anesthesia. Spine Surgery, 2014,8(22):1022 ~1040.
[28]Gabriele P, Gina M, Albert E. Endoscopic transforaminal discectomy for an extruded lumbar disc herniation . Pain Physician, 2013,16:E31 ~ E35.
[29]Koichi S, Hiroshi E, Tetsuya M,et al. State of the art:transforaminal approach for percutaneous endoscopic lumbar discectomy under local anesthesia. Med. Invest,2014, 61:217 ~ 225.
PERCUTANEOUS TRANSFORAMINAL ENDOSCOPIC DISCECTOMY VIA AVASCULAR ZONE FOR TREATMENT OF LUMBAR DISC HERNIATION*
ZHU Bin, LIU Xiao-GuangΔ, LI Shui-Qing, JIA Dong-Lin, WANG Kai, HUANG Xin, SHANG Lan-Pu,ZHAO Wen-Kui
(Pain Medicine Center of Peking University Third Hospital, Beijing 100191, China)
Objective: To investigate the safety and ef fi cacy of the treatment of lumbar disc herniation with the technique of avascular zone space decompression through the intervertebral foramen approach. Methods:A retrospective analysis of patients with lumbar disc herniation treated with percutaneous transforaminal endoscopic discectomy in our hospital between October 2015 and December 2015. The necessity and the formation of the intervertebral foramen were recorded. Results: A total of 75 patients were included in this study, aged 14 ~ 71 years old, average 42.0 ±14.1 years old. There were 41 patients with lumbar L4-5operation, 35 patients without foraminoplasty from puncture judgment, among them 32 patients achieving satisfactory decompression, only 3 patients needing foraminoplasty. And there were 34 patients with L5-S1operation, 16 patients puncture positioning in line with the requirements of no foraminoplasty, among them 15 cases achieving satisfactory decompression, only 1 patient (1/16, 6.3%) needing articular process plasty.At follow-up, 2 patients (2.7%) had acute disc herniation. No nerve injury occurred, and no operation related complications occurred. Conclusion: “Avascular zone” decompression technique through the intervertebral foramen approach under endoscope can achieve satisfactory decompression. At the same time,it can avoid the destruction of the joint process, reduce the bleeding and pain in the operation.
Percutaneous Transforaminal Endoscopic Discectomy;Intervertebral Foramen Approach;Avascular zone;Foraminoplasty
10.3969/j.issn.1006-9852.2017.02.008
国家自然科学基金资助项目(81472041);北京市卫计委首都卫生行业发展专项基金(2014-2-4094);北京市科委首都临床特色应用研究(Z141107002514011);北医三院院临床重点课题(Y66448-09)
△通讯作者 xglius@vip.sina.com
