不同剂量丙泊酚治疗吗啡硬膜外注射所致瘙痒患者的疗效观察
2017-11-02卢易赖红燕张烁李军上官王宁
卢易 赖红燕 张烁 李军 上官王宁
不同剂量丙泊酚治疗吗啡硬膜外注射所致瘙痒患者的疗效观察
卢易 赖红燕 张烁 李军 上官王宁
目的 观察不同剂量丙泊酚治疗吗啡硬膜外注射所致瘙痒患者的疗效。方法 选择行妇产科、普外科、骨科手术后使用0.15%罗哌卡因+0.001%~0.003%吗啡持续硬膜外自控镇痛并发瘙痒的50例患者,按数字随机表法分为Ⅰ组(0.2mg/kg丙泊酚)或Ⅱ组(0.4mg/kg丙泊酚),每组25例;分别单次静脉注射治疗瘙痒。观察并比较两组患者给药前,给药后5、15、25、35、45min,给药后24h时瘙痒治疗有效率、瘙痒程度评分及Ramsay镇静评分。结果 丙泊酚治疗吗啡所致瘙痒24h内有效率为56.50%~96.30%;两组患者给药后不同时间治疗有效率的差异均无统计学意义(均PP>0.05)。两种剂量丙泊酚均在给药后0~5min内起效,且患者在24h内瘙痒无复发;两组患者给药后各时点瘙痒程度评分均较给药前明显改善(均P<0.05),但两组间各个时点的差异均无统计学意义(均PP>0.05)。给药后5min,Ⅱ组有患者出现困倦、嗜睡,Ramsay镇静评分明显高于Ⅰ组(P<0.01)。两组患者给药前后血压、心率、脉搏血氧饱和度(SpO2)比较,差异均无统计学意义(均PP>0.05)。结论 静脉注射0.2mg/kg或0.4mg/kg丙泊酚均可以有效缓解硬膜外注射吗啡所致瘙痒,其中0.2mg/kg剂量的安全性较高。
丙泊酚 瘙痒 吗啡 硬膜外镇痛
吗啡是一种阿片类长效镇痛药,目前广泛用于术后椎管内镇痛,但易出现皮肤瘙痒等不良反应。有研究报道蛛网膜下腔注射吗啡,瘙痒平均发生率为58%;硬膜外注射时为60%[1],需要干预治疗的发生率为24.2%[2]。丙泊酚作为一种短效的静脉麻醉药,除了它的麻醉优势外,对吗啡硬膜外镇痛所致的瘙痒也有较好的疗效[3]。目前有关丙泊酚治疗吗啡硬膜外镇痛所致瘙痒的安全性及有效剂量相关研究较少。本研究拟通过观察不同类型手术后使用吗啡硬膜外持续自控镇痛(PCEA)引起瘙痒的患者给予不同剂量丙泊酚治疗的疗效并进行对照,评价丙泊酚治疗吗啡引起瘙痒症状的有效性和安全性,为临床应用提供依据。
1 对象和方法
1.1 对象 选择2014年3月至2015年2月在本院择期行妇产科、普外科、骨科手术后使用吗啡硬膜外持续自控镇痛(PCEA)并发瘙痒的50例患者,术前美国麻醉医师协会(ASA)Ⅰ或Ⅱ级,年龄 18~65岁,体重 40~75kg。根据随机数字表法随机分为Ⅰ组(0.2mg/kg丙泊酚)和Ⅱ组(0.4mg/kg丙泊酚),每组25例;两组患者性别、年龄、体重及手术种类的比较,差异均无统计学意义(均PP>0.05)。排除标准:对所用药物有过敏史、既往有皮肤病及其他疾病所致的瘙痒患者;沟通障碍,不能正确回答研究人员提问的患者。本研究经医院伦理委员会批准,所有患者签署知情同意书。
1.2 方法
1.2.1 麻醉方法 患者入手术室常规开放静脉通路,取侧卧位行硬膜外穿刺术,阻滞效果确切。手术类型包括妇产科手术(子宫全切除术、子宫肌瘤剥除术、输卵管切除术、卵巢囊肿剥除术、剖宫产)、普外科手术(胃癌根治术、直肠癌根治术、结肠切除及吻合术)和骨科手术(下肢骨折内固定术、下肢关节置换术)。手术结束时,均给予0.15%罗哌卡因5ml+吗啡1mg硬膜外负荷量,接入镇痛泵。所有镇痛泵内的镇痛液以0.15%罗哌卡因+0.001%~0.003%吗啡及0.9%氯化钠溶液配制而成,容量100ml或 200ml。
1.2.2 丙泊酚治疗方法 由1位固定的配药医师将丙泊酚注射液0.2mg/kg或0.4mg/kg用0.9%氯化钠溶液配成3ml剂量。由另1位不知情的给药医师用配成3ml的丙泊酚给予吗啡硬膜外镇痛所致瘙痒患者缓慢静脉注射(30s)进行治疗。
1.2.3 观察指标及评价 观察并记录给药前,给药后5、15、25、35、45min,给药后 24h 时患者瘙痒程度及血压、心率、脉搏血氧饱和度(SpO2)、镇静程度等变化。(1)瘙痒程度:采用数字评分法(NRS),将瘙痒程度用0~10共11个数字表示,0表示无瘙痒,10代表极度瘙痒;嘱患者根据瘙痒程度挑选1个数字代表瘙痒程度。(2)瘙痒治疗有效:患者NRS评分较基础值或前1个观察时间点降低1分及以上,即为有效。(3)镇静程度:采用Ramsay镇静评分法,焦虑不安为1分;合作,定向良好为2分;困倦嗜睡,但对指示仍有反应为3分;熟睡,但弹扣眉间刺激时反应仍活跃为4分;熟睡,但弹扣眉间刺激时反应迟钝为5分;熟睡,但弹扣眉间刺激时无反应为6分。
1.3 统计学处理 应用Graphpad 5.0统计软件进行分析。Ramsay镇静评分用 M(P25,P75)表示,组间比较采用秩和检验;瘙痒治疗有效率的比较采用χ2检验。其他计量资料以表示,多组间比较采用单因素方差分析。所有统计检验均采用双侧检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者瘙痒治疗有效率比较 丙泊酚治疗吗啡所致瘙痒24h内有效率为56.50%~96.30%。Ⅰ组患者给药后 5、15、25、35、45min 及 24h 的治疗有效率分别为74.1%、88.9%、85.2%、92.6%、96.3%和85.2%,Ⅱ组分别为56.5%、82.6%、82.6%、87.0%、87.0%和 87.0%;两组患者不同时间治疗有效率比较,差异均无统计学意义(均P >0.05)。
2.2 两组患者给药前后瘙痒程度评分比较 两组患者给予不同剂量丙泊酚治疗,给药后0~5min起效,且在给药后24h内瘙痒无复发。两组患者给药后各时点瘙痒程度均较给药前明显改善(均P<0.05);但两组间各个时点比较,差异均无统计学意义(均PP>0.05),见图1。
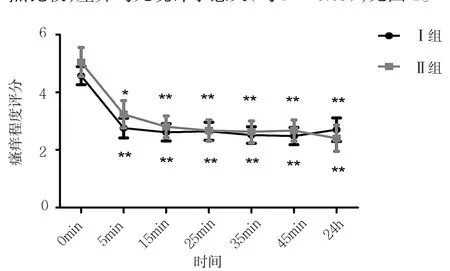
图1 给予不同剂量丙泊酚治疗前后患者瘙痒评分比较(与给药前比较,*P<0.05,**P<0.01)
2.3 两组患者给药前后Ramsay镇静评分比较 给药后5min,Ⅱ组有患者出现困倦、嗜睡;Ramsay镇静评分为 2(2,2)分,明显较Ⅰ组 3(2,3)分高,差异有统计学意义(P<0.01),见图2。两组患者给药前后血压、心率、SpO2比较,差异均无统计学意义(均PP>0.05)。
3 讨论
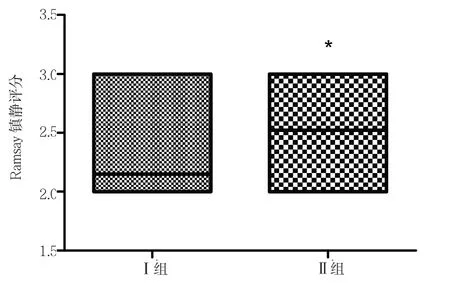
图2 给予不同剂量丙泊酚治疗后5min患者Ramsay镇静评分比较(*P<0.01)
有临床观察表明,亚临床剂量(10~20mg)的丙泊酚可明显减少椎管内吗啡注射所致瘙痒的发生率,且对患者呼吸、循环、镇静评分均无明显影响[3-4]。根据丙泊酚中/长链脂肪乳注射液说明书中提到:用于成人镇静时,开始1~5min内一般按体重计0.5~1.0mg/kg的剂量给药(每10s 20~40mg);用于重症监护患者镇静时,每小时按体重计0.3~4.0mg/kg剂量给药(每10s约20mg)。故认为0.3mg/kg丙泊酚是使成人产生镇静的最小剂量,因此本研究选择0.2mg/kg、0.4mg/kg剂量,缓慢静脉注射(30s)给药。由于吗啡所致瘙痒呈阵发性,预试验结果显示阵发频率为10~30min/次,故以10min作为时间间隔进行评估,在试验过程中取时间区间内的最高瘙痒评分(如在评价24h内的瘙痒评分时,记录给药后45min至24h内患者给出的最高瘙痒评分。
丙泊酚是一种短效静脉麻醉药,由于药物被迅速代谢和清除,单次快速给药后麻醉时间很短为4~6min。Naganuma等[3]研究结果表明20mg丙泊酚可有效治疗椎管内吗啡注射所致的瘙痒,且对患者镇静评分无明显影响。本试验结果与之相符,所有患者在给药后15min及之后的镇静评分均为2分。故本研究只对给药后5min两种剂量组Ramsay镇静评分进行比较。
临床上有研究报道丙泊酚的作用时间短,为防止瘙痒复发,采用丙泊酚持续输注治疗10h,随访观察治疗有效的患者结束治疗后24h,无一例瘙痒复发[5]。有动物研究发现,吗啡鞘内注射的剂量依赖性仅发生在20~40μg/kg剂量组,且发生于 10~15min和 15~20min时间点[6]。这说明吗啡引起瘙痒的剂量反应可能仅出现在一定的剂量范围内。本研究尝试进行单次丙泊酚治疗,在手术结束时,硬膜外给予吗啡1mg负荷量,随后接入含0.001%~0.003%吗啡的镇痛泵持续泵注,患者瘙痒症状最明显时(术后3~5h)给予丙泊酚治疗。椎管内吗啡引起的瘙痒潜伏期一般为2~5h[7],与本研究相符。丙泊酚单次治疗24h后,Ⅰ组有4例、Ⅱ组有3例患者NRS评分高于或等于治疗前,但差异均无统计学意义。可能由于患者使用1mg吗啡负荷量3~5h后0.001%~0.003%吗啡硬膜外持续泵注产生的血药浓度升高或降低,使其不在引起瘙痒的剂量范围内。另有研究报道单次硬膜外注射吗啡3mg,瘙痒持续<12h,且前2h的发生率较低。发生瘙痒时给予丙泊酚治疗,可持续作用4~8h,可能与残余低血浆浓度的丙泊酚相关[8]。但本研究得出丙泊酚单次治疗24h内无复发的结果,并不排除患者对瘙痒的耐受或心理因素。
鞘内阿片类药物引起的瘙痒为全身性,主要集中于面部、颈部及躯干部,特别是上颌骨和眼部周围[9]。有研究认为鞘内或硬膜外使用阿片类药物所致的瘙痒与脊髓背角神经元表面及深部的阿片受体有关,表面神经元的易化和与之相对应深部背角神经元的抑制共同构成了临床上所观察到的椎管内注射吗啡后引起瘙痒的基础[10]。本试验结果表明吗啡所致瘙痒以鼻周、额面部、头皮等多见,偶见于下肢,这符合瘙痒中心学说。该学说认为,机体延髓下部存在一个包括三叉神经核在内的瘙痒中心,对瘙痒的发生起重要作用。脑脊液中的阿片类药物向头端扩散,到达三叉神经脊束核,并作用于其中的阿片受体,最终导致瘙痒。临床研究和动物实验均显示面部是出现瘙痒的主要部位,其中以鼻部和上面部的表现最为突出,这些区域均有三叉神经参与支配,这提示三叉神经核与瘙痒的密切相关[11]。药理学研究表明,在腰部椎间隙水平将吗啡从硬膜外注入,1~2h后小脑延髓池(三叉神经核所在水平)的脑脊液药物浓度达到峰值[11]。Toomey等[12]临床研究证实,面部是椎管内使用阿片类药物后最易感部位,因为该部位存在三叉神经的分布。除此之外,试验发现瘙痒部位也常见于腹部、腰背部、臀部、会阴区域、胸前区、上臂、股外侧区等,一般以3~4个部位发生瘙痒较为多见。排除部分患者术后腰部束以腹带、较长时间卧床、住院期间卫生不洁等外界因素,我们推测吗啡所致瘙痒也可能与其他更多神经核团相关,其相关机制需进一步探索;但仍需考虑上述外界因素有加重瘙痒症状的嫌疑。
本试验结果发现患者瘙痒评分的降低主要由于瘙痒程度的缓解;但存在瘙痒程度未见明显缓解但因瘙痒部位减少或发生瘙痒间隔时间延长而患者自述瘙痒缓解,予较低评分。故笔者认为丙泊酚缓解吗啡硬膜外所致瘙痒可能有以下3种原因:(1)瘙痒程度减轻;(2)瘙痒部位减少;(3)发生瘙痒的间隔时间延长。患者最终的评分是根据自身瘙痒感觉给出的综合性评分,可能是以上某一点或是几点共同作用结果。本研究结果表明,两种丙泊酚剂量组瘙痒治疗效果差异无统计学意义,提示可能有剂量封顶效应,具体机制仍需进一步研究。除了吗啡,其他术中和术后镇痛常用阿片类药物如瑞芬太尼、舒芬太尼等硬膜外注射均可引起瘙痒。故丙泊酚治疗瘙痒的作用可以扩展至其他阿片类药物所致瘙痒。近年来,相关研究提出亚镇静剂量的丙泊酚具有一定的抗瘙痒作用,其机制可能是通过抑制脊髓后角的神经传导而减轻瘙痒症状[10]。丙泊酚治疗瘙痒的机制尚未完全清楚,最近研究发现μ-lD阿片受体与瘙痒有关,具体机制有待进一步研究[13]。
综上所述,静脉注射0.2mg/kg或0.4mg/kg丙泊酚可以有效缓解硬膜外注射吗啡所致的瘙痒程度,其中0.2mg/kg剂量的安全性较高。
[1] Kjellberg F,Tramr M R.Pharmacological control of opioid-induced prutitus:A quantitative systematic review of randomized trials[J].Eur J Anaesthesiol,2001,18(6):346-357.
[2] Beilin Y,Bernstein H H,Zucker-Pinchoff B,et al.Subhypnotic doses of propofol do not relieve pruritus induced by intrathecal morphine after cesarean section[J].Anesth Analg,1998,86(2):310-313.
[3] Naganuma R,Tsuchida H,Okanuma M,et al.The efficacy of low-dose propofol for intrathecal morphine-induced pruritus[J].Masui,1998,47(5):562-565.
[4] Saiah M,Borgeat A,Wilder-Smith O H,et al.Epidural-morphine-induced pruritus:propofol versus naloxone[J].Anesth Analg,1994,78(6):1110-1113.
[5] 范荣林,胡晓萍.微量异丙酚持续输注治疗椎管内吗啡所致皮肤瘙痒[J].浙江临床医学,2006,8(6):575-577.
[6] Liu X,Zhang J,Zhao H,et al.The effect of propofol on intrathecal morphine-induced pruritus and its mechanism[J].Anesth Analg,2014,118(2):303-309.
[7] 曾维安,孙来保,王春晓,等.微量丙泊酚治疗椎管内吗啡所致的瘙痒[J].临床麻醉学杂志,2001,17(10):571-572.
[8] Kostopanagiotou G,Pandazi A,Matiatou S,et al.The impact of intraoperative propofol administration in the prevention of postoperative pruritus induced by epiduralmorphine[J].Eur J Anaesthesiol,2006,23(5):418-421.
[9] Reich A,SzepietowskiJ C.Opioid-induced pruritus:an update[J].Clin Exp Dermatol,2010,35(1):2-6.
[10] Horta M L,Morejon L C,da Cruz A W,et al.Study of the prophylactic effect of droperidol,alizapride,propofol and promethazine on spinal morphine-induced pruritus[J].Br J Anaesth,2006,96(6):796-800.
[11] Szarvas S,Harmon D,Murphy D.Neuraxial opioid-induced pruritus:Areview[J].J Clin Anesth,2003,15(3):234-239.
[12] Toomey M,Biddle C.Update for nurse anesthetists-pt4 Itching,the'little'big problem as an orphan symptom[J].AANA J,2006,74(5):379-384.
[13] Liu X Y,Liu Z C,Sun Y G,et al.Unidirectional cross-activation of GRPR by MOR1D uncouples itch and analgesia induced by opioids[J].Cell,2011,147(2):447-458.
Efficacy of propofol in treatment of epidural morphine analgesia-induced pruritus
LU Yi,LAI Hongyan,ZHANG Shuo,et al.
Department of Anesthesiology,the Second Affiliated Hospital,Wenzhou Medical University,Wenzhou 325027,China
Objective To assess the efficacy of propofol of different doses in treatment of epidural morphine analgesia-induced pruritus. Methods Fifty ASAⅠorⅡpatients aged 18-65yr undergoing elective obstetricaland gynecological surgery,general surgery or orthopedic surgery,who developed epidural morphine analgesia induced-pruritus were enrolled in the study.Patient controlled epidural anesthesia(PCEA)with 0.15%ropivacaine+0.001%-0.003%morphine was given after surgery in all patients.Patients were randomly assigned to receive 0.2mg/kg propofol,i.v(group I,n=25)or 0.4mg/kg propofol i.v(group II,n=25).The efficacy was evaluated with numerical rating scale(NRS)and Ramsay sedation score before propofol administration and 5,15,25,35,45min,and 24h after drug administration,and the adverse reactions were recorded. Results The effective rate of propofol was 56.50%~96.30%within 24h.Compared with the baseline value,the NRS was significant lower after the propofol administration in both groups(P<0.01),and there was no significant difference in effectiveness at all time points between two groups(allPP>0.05).The itch alleviation began within 0~5min after propofol injection and there was no recurrence within 24 hours in both groups.Compared with groupⅠ,the patients in groupⅡshowed sleepy and lethargy 5 min after propofol administration and the Ramsay sedation score was higher(P<0.01).There were no significant differences for blood pressure,heart rate,and pulse oxygen saturation between two groups. Conclusion Intravenous injection of 0.2 or 0.4mg/kg propofol can alleviate the epidural morphine-induced pruritus effectively,while the safety of 0.2mg/kg propofol is higher.
PropofolPruritus Morphine Epiduralanalgesia
2016-06-12)
(本文编辑:陈丹)
10.12056/j.issn.1006-2785.2017.39.18.2016-884
325027 温州医科大学附属第二医院麻醉科(卢易、赖红燕、李军、上官王宁),急诊科(张烁)
上官王宁,E-mail:sgwnning@163.com
