胰腺神经内分泌肿瘤肝转移的治疗策略
2017-11-02原春辉陶连元修典荣
原春辉 陶连元 修典荣
●述 评
胰腺神经内分泌肿瘤肝转移的治疗策略
原春辉 陶连元 修典荣
肝转移是胰腺神经内分泌肿瘤主要的预后因素之一。随着肿瘤外科、肿瘤内科和介入科等多学科协同合作发展,其肝转移治疗手段逐渐趋向多样化。对于组织学分型为G1级和G2级的胰腺神经内分泌肿瘤肝转移患者,手术是其唯一可能治愈的手段。对于弥漫性肝转移或不能耐受手术的患者,可以根据情况选择内科治疗和介入治疗,而肝移植只在少部分患者中应用。本文作者探讨了胰腺神经内分泌肿瘤肝转移治疗的选择和组织分级的关系,并分别从外科治疗、内科治疗和介入治疗三方面讨论肝转移治疗的具体方法。
神经内分泌瘤 胰腺 肝转移 治疗
胰腺神经内分泌肿瘤(pancreatic neuroendocrine neoplasm,PNEN)是源于胰腺的一种肽能神经元和神经内分泌细胞肿瘤,约占所有内分泌肿瘤的16%,其发病率近十年逐年上升[1-4]。根据其有无分泌激素功能分为功能性肿瘤和无功能性肿瘤。功能性PNEN因激素分泌诱发临床表现往往可以早期诊断,而无功能性PNEN因为缺乏临床表现,诊断时多已有转移,尤其是肝转移。据报道,内分泌肿瘤患者中30%~80%会发生同步或非同步的肝转移,其5年生存率(13%~54%)低于无肝转移患者(75%~99%),是PNEN主要的预后因素之一[4-7]。因此,PNEN肝转移的治疗逐渐成为该领域关注的热点。随着肿瘤外科、肿瘤内科和介入科等多学科协同合作,治疗手段逐渐趋向多样化,然而PNEN肝转移不同的治疗方式和效果评价仍然存在分歧。
1 PNEN肝转移治疗的选择及其与组织分级的关系
2010年WHO根据核分裂象计数和Ki-67指数的高低将神经内分泌肿瘤分为3个组织级别,即低级别(G1级,核分裂象为1个/10个高倍视野,Ki-67<3%)、中级别(G2级,核分裂象为2~20个/10个高倍视野,Ki-67为3%~20%)和高级别(G3级,核分裂象>20个/10个高倍视野,Ki-67>20%)[8-9]。不同组织学分级神经内分泌肿瘤的转移灶的处理方式不同。通常情况下,G1级和G2级转移灶倾向于手术根治,G3级转移灶一般不建议手术。因此,对于PNEN伴肝转移灶的患者建议先进行穿刺活检明确病理,再考虑下一步治疗。
根据欧洲内分泌肿瘤协会(European Neuroendocrine Tumor Society,ENETS)的分类,PNEN 肝转移分为3型:(1)简单肝转移(Ⅰ型):转移灶局限于一侧肝脏,可安全手术切除;(2)复杂肝转移(Ⅱ型):转移灶分布在两侧肝脏,但有希望手术切除;(3)弥散肝转移(Ⅲ型):肝转移灶弥散分布于肝脏。对于G1级和G2级的PNEN肝转移患者采取以下治疗方法:Ⅰ型肝转移患者,排除肝外转移,只要无手术禁忌证,建议手术切除;Ⅱ型肝转移灶的治疗存在争议,多数情况下建议无功能性的PNEN转移灶尽量行R0切除,而对于功能性PNEN的转移灶建议尽量行R0切除,也可行减瘤术,应尽可能切除全部肝转移灶的90%,或采用手术切除联合射频消融治疗的方式;无法切除的Ⅲ型肝转移,多采用多种方法联合治疗,治疗方法包括内科治疗如全身化疗和分子靶向治疗,也有介入治疗,如经导管动脉化疗栓塞(transcatheter arterial chemoembolization,TACE)和射频消融等[10]。图1为根据2016年ENETS大会对于神经内分泌肿瘤肝转移(G1级和G2级)治疗指南的建议提出的PNEN肝转移治疗途径[10]。
目前关于G3级PNEN肝转移的治疗存在一定争议,根据其分化程度又可以分为分化较好的神经内分泌瘤和分化较差的神经内分泌癌。对于分化较好的G3级神经内分泌肿瘤,应根据其对内科治疗的反应进行下一步治疗。如内科治疗后病情进展缓慢,则可以考虑进一步手术治疗;反之则不建议采取手术治疗。G3级PNEN转移一般不考虑手术治疗和局部治疗,包括射频消融和TACE,其治疗以化疗为主。以铂类为基础的化疗(如顺铂或依托泊苷)是其标准的治疗方式,并建议作为一线治疗方案[10-12]。此外,FOLFOX和FOLFIRI为其二线治疗方案,替莫唑胺为基础的化疗也有相关报道[10,12-13]。
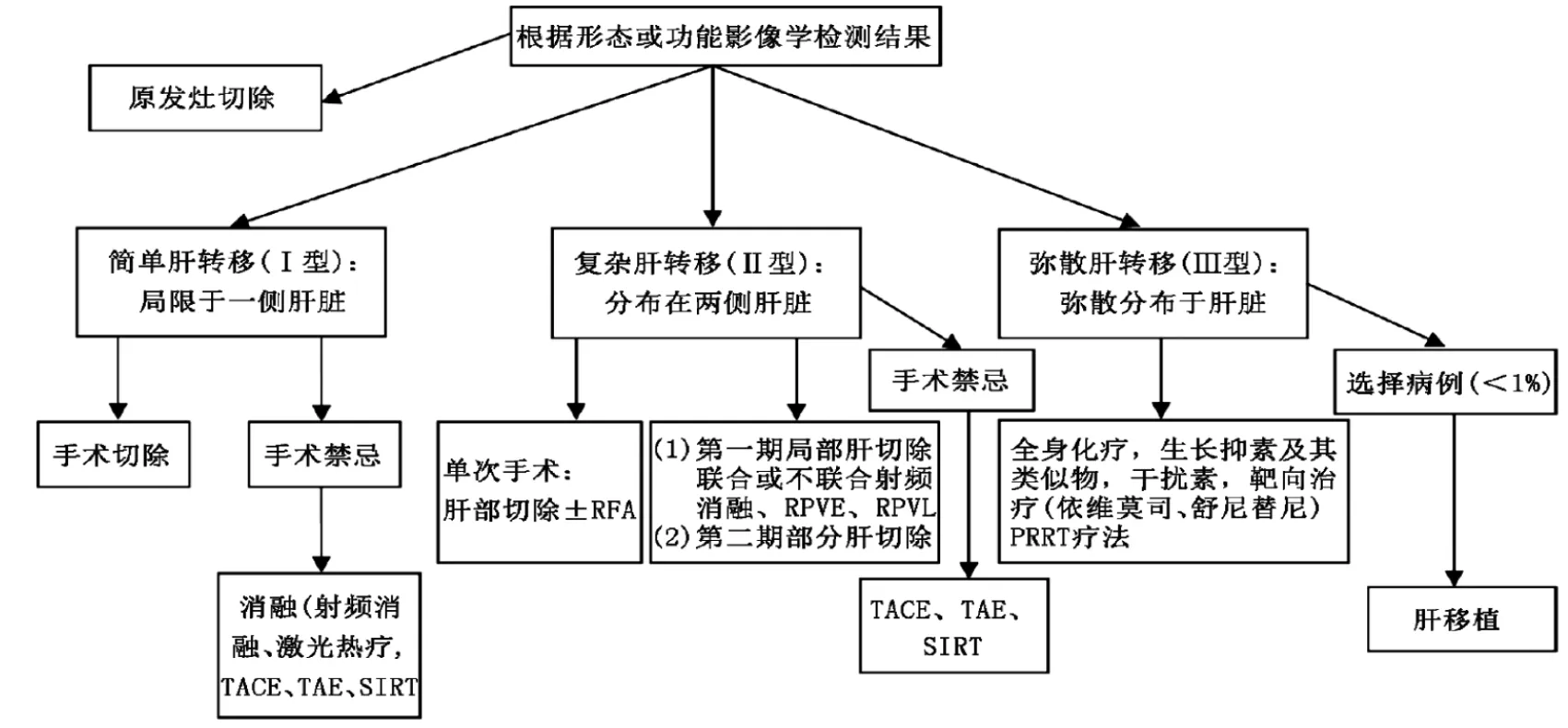
图1 胰腺神经内分泌肿瘤肝转移(G1级和G2级)的治疗流程(RPVE:右门静脉栓塞;RPVL:右门静脉结扎;TACE:经动脉化疗栓塞;TAE:肝动脉栓塞;SIRT:选择性内放射治疗;PRRT疗法:肽受体-放射性核素治疗)
2 PNEN肝转移的外科治疗
手术是目前唯一可治愈PNEN肝转移的方法,其针对的主要是G1级和G2级神经内分泌肿瘤(pancreatic neuroendocrine tumor,pNET),手术不仅能切除病灶,还可以改善转移灶分泌激素所诱发的症状。有研究结果显示,pNET肝转移灶不可切除患者的5年生存率不足30%,而完全切除者可为 60%~80%[4-6,14-16]。
对于PNEN肝转移中分化良好(G1级和G2级)、单发局限、无严重合并症、手术耐受性好、肝脏储备功能良好的患者,首选手术切除治疗。通常术中先处理肝转移灶,再手术处理胰腺原发灶。合并肝转移的胰体尾部原发灶,也可以先行胰体尾切除,这样有利于后期对肝脏病灶的处理。当肝转移瘤巨大,手术风险大或限于患者身体状况不能耐受原发灶和转移灶同时切除的患者,也可一期切除肝转移灶,二期进行原发灶切除。对于肝脏双叶的转移灶,可以先通过手术、射频消融等处理较小病灶,再二期切除较大的转移灶。对于转移灶分布于肝脏两叶的Ⅱ型肝转移,ENETS建议对适合的病例一期行胰腺原发灶、肝左叶部分病灶切除和右侧门静脉结扎,随后二期切除右侧肝脏病灶的手术方法[10]。术中积极推荐使用超声检查,术中超声不仅可以发现隐匿的肝转移灶,同时可以实时评价肿瘤切缘。对于不能达到完全切除的患者,予以减瘤手术,或手术联合局部治疗,如射频消融治疗、冷冻治疗等,也能改善患者预后,提高生活质量[17-18]。另外,对于不可切除的肝转移灶,如果术后考虑应用TACE或肝动脉栓塞治疗,鉴于术后常发生胆囊坏死、胰腺炎、肝脓肿等,在胰腺原发病灶切除的同时应行胆囊切除[18]。
大多数PNEN生物侵袭性低、生长缓慢,其肝转移被认为是肝移植的一个公认的适应证。然而因PNEN肝转移而行肝移植的病例数只占肝移植的0.2%~0.3%[5,19]。对于肿瘤原发灶已切除、无肝外转移、分化好的患者,当其他手段难以控制临床症状时,肝移植可作为一种治疗选择,可将PNEN肝转移患者的5年生存率提高为36%~90%[5,14]。实施肝移植的患者应满足以下条件:年龄<50岁、肿瘤组织学类型为G1级或G2级、无肝外转移和区域淋巴结转移、原发灶可完整切除、肝脏双侧叶有不可切除的多发转移灶、肿瘤Ki-67<10%;也有研究者将内科治疗病情稳定时间>6个月和肝转移灶体积小于正常肝脏体积纳入参考因素,并且将年龄放宽至55岁[5,19-20]。需要指出的是,在目前供体严重紧缺的大形势下,需严格把握肝移植的适应证。
3 PNEN肝转移的内科治疗
对于不能手术切除的PNEN肝转移患者,全身化疗、生物治疗、分子靶向治疗也有一定的效果。对于可切除的G1级或G2级肝转移患者,不推荐术前行新辅助治疗和术后辅助治疗。我中心的临床经验显示,部分可手术切除的PNEN病例,如评估结果显示存在术后复发高风险,可应用长效生长抑素进行辅助治疗。化疗主要应用于出现肝转移的G3级PNEN患者,而靶向药物和生长抑素类似物或干扰素主要用于治疗生长缓慢的G1级和G2级pNET。对于广泛肝脏转移不能手术切除的中晚期PNEN患者,化疗仍然是首选方法。化疗药物一般为细胞毒类药物,为减少毒性反应,多采用联合应用,链脲霉素或阿霉素联合氟尿嘧啶治疗PNEN有很好的效果[10,21-22]。另外,G3级PNEN肝转移的治疗主要包括以下治疗方案,一线治疗方案是铂类为基础的化疗,二线治疗方案有FOLFOX和FOLFIRI,替莫唑胺为基础的化疗也有相关报道[10,12-13]。
生长抑素类似物(如醋酸奥曲肽)不仅可以抑制激素的分泌,还可以刺激细胞凋亡、抑制血管生成、调节免疫功能和抗肿瘤增殖。由于大部分PNEN表达生长抑素受体(60%~100%),应用生长抑素类似物一方面可以控制临床症状,另一方面可以抑制肿瘤生长[23-24]。
靶向治疗也广泛应用于PNEN肝转移的治疗[10]。如酪氨酸激酶抑制剂(舒尼替尼)通过肿瘤生长和存活的关键靶点与多个信号通路的靶受体相互作用而产生整合效应,可显著改善进展期PNEN的预后[25-26]。雷帕霉素靶蛋白口服抑制剂依维莫司的作用靶点是mTOR,其对进展期PNEN具有良好抗肿瘤活性[26-28]。
近年来,肽受体-放射性核素治疗作为一种PNEN新型治疗方式,成为关注的焦点。其原理是将特异性多肽“兰瑞肽/奥曲肽”和放射性核素(111In,90Y,177Lu)相结合,构建成新型复合药物,注射到患者体内,借助受体-配体的靶向识别作用捕捉肿瘤细胞,继而将放射性核素导入肿瘤组织,释放β射线,最终杀灭肿瘤细胞,称之为靶向内照射治疗[10,29-30],该方法国内尚未普及。
另外,干扰素通过作用于嗜铬粒蛋白A,可抑制PNEN肿瘤的高分泌状态,改善患者临床症状,并可应用于生长激素类似物治疗耐受的PNEN,且有一定的肿瘤抑制功能[10,31-32]。以上这些治疗方法均可作为手术治疗的补充。
4 PNEN肝转移的介入治疗
介入治疗对不能手术切除的肝转移是一种有效的治疗手段,尤其对于有分泌功能的PNEN,可以减少肿瘤负荷,改善生活质量,延长患者的生存时间。其方法包括肝动脉栓塞(transcatheter arterial embolization,TAE)、TACE、肝动脉放疗性栓塞(transarterial radioembolization,TARE)、射频消融、冷冻治疗、SIRT、LiTT、RPVE 等。
首先,肝脏转移病灶血供来源主要为肝动脉,而正常肝脏组织的供血主要源于门静脉,因此,通过肝动脉的治疗包括TAE和TACE可作为PNEN肝转移的治疗手段[16,18,33]。同样,TARE 是经过肝动脉途径,将放射性核素微球灌注入肝恶性病灶中,通过微球所携带的核素释放电离辐射治疗,也是安全有效的非切除性转移灶的治疗方法[34-36]。
射频消融术被证实为PNEN肝转移有效的治疗方式[37-39]。其原理是根据肿瘤组织的热耐受远低于正常组织,将探针导入肿瘤组织发出射频波,激发产热破坏肿瘤组织。其导入方法可通过皮肤、腹腔镜和开腹手术等途径进行,其中操作简便,创伤小的超声引导经皮穿刺是目前最常用的导入方法。消融治疗需要对肿瘤位置、数目和大小严格把握,其治疗指征包括肿瘤最大径<5cm,远离重要血管,以及肿瘤数目不超过4个[15-16,37-39]。由于消融治疗单独用于PNEN转移灶时效果往往不佳,术后复发率高,因此其常作为手术切除的补充治疗。
冷冻治疗是一种新兴的介入治疗方法,优点是创伤小、恢复快,其通过使肿瘤局部快速超低温冷冻来破坏肿瘤组织,并使肿瘤血管闭锁,阻断肿瘤血供进行消融[5-6,14,17,37]。目前主要用于晚期肝脏转移,以及因高龄、基础疾病等不能耐受手术的患者。
其他方法还有选择性内放射治疗、激光热疗、右门静脉栓塞和右门静脉结扎,这些方法的治疗适应证和治疗过程基本类似于以上几种介入方法。
