采用新产程标准产钳助产的相关因素及母儿结局的研究
2017-10-17张月梅
张 敏,张月梅,徐 文
(1.中央民族大学校医院,北京 100081;2.北京市海淀区妇幼保健院,北京 100080)
采用新产程标准产钳助产的相关因素及母儿结局的研究
张 敏1,张月梅2,徐 文2
(1.中央民族大学校医院,北京 100081;2.北京市海淀区妇幼保健院,北京 100080)
目的分析新产程标准对产钳助产的相关因素及母儿结局的影响。方法采用回顾性研究的方法,选择2008年和2015年北京市海淀区妇幼保健院因第二产程延长行产钳助产的产妇302例,其中2008年旧产程标准产钳助产99例,2015年新产程标准产钳助产203例,比较产程标准不同,产钳助产的相关因素和母婴结局的差异。结果①旧产程标准下,第二产程延长产钳助产比例为1.72%,新产程标准为2.55%,比较差异有统计学意义(χ2=10.73,P<0.05);②新旧产程标准下,因第二产程延长行产钳助产中肩难产、产褥感染、新生儿Apgar评分和产后母亲血红蛋白下降值之间差异无统计学意义。新产程标准下,产钳助产尿潴留的发生比例比旧产程标准高出5倍(χ2=7.07,P=0.01),但发生软产道裂伤(χ2=4.86,P=0.04)和新生儿并发症的比例更低(χ2=10.43,P=0.00),产后住院的时间也更短(t=3.33,P=0.00)。结论新产程标准实施后,产钳助产母儿部分并发症可降低,但应注意预防产后尿潴留的发生。
产程新标准;Friedman产程标准;第二产程延长;产钳助产
上世纪50年代中期,国外学者Friedman创立了产程标准,这一传统产程进展和处理的标准很快在全球范围内普遍使用。随着循证医学的研究,人们发现该标准可增加产科干预,包括人工破膜和缩宫素的广泛使用、器械助产的滥用和剖宫产率的增加[1]。近年,由于分娩人群的特点和产程干预的措施发生变化,如孕妇年龄和胎儿体重增大、肥胖的孕妇增多、分娩镇痛广泛使用等,Friedman产程标准已再不适用于临床[2]。国内外专家经过理论与实践的反复论证,2014年中华医学会妇产科学分会产科学组正式发表“新产程标准及处理的专家共识”[3]。新产程标准即目前广泛认可的第二产程“4-3-3-2”标准,即采用分娩镇痛(硬脊膜外阻滞)的初产妇4小时,经产妇3小时;未行分娩镇痛的初产妇3小时,经产妇2小时。北京市海淀区妇幼保健院一直紧随国内外妇产科临床研究新进展,自2014年开始试用新产程标准,2015年临床全部使用新产程标准。本文选择因第二产程延长行产钳助产的302例产妇,比较新旧产程标准下,其相关因素及母儿结局是否存在差异,为今后的临床研究工作提供理论依据。
1资料与方法
1.1一般资料
北京市海淀区妇幼保健院自2015年全部开始采用新产程标准,本研究选择2008年和2015年于该院因第二产程延长行产钳助产的302例产妇为研究对象,均为单胎自然临产。2008年1月至12月该院阴道分娩5 759例,其中产钳助产425例(占7.38%),有99例按旧产程标准行产钳术为对照组;2015年1月至12月该院阴道分娩7 959例,其中产钳助产914例(占11.48%),有203例按新产程标准行产钳助产为观察组。对两组产妇的年龄、分娩孕周、经产妇比例、新生儿体重、胎儿枕位进行比较,差异均无统计学意义(均P>0.05),见表1。

表1 两组一般资料的比较
1.2方法
1.2.1诊断标准
观察组新产程标准参照《新产程标准及处理的专家共识(2014年)》,对照组产程旧标准参照2003年美国妇产科医师协会(ACOG) 49号指南。
1.2.2病例排除标准
排除病例标准参考《中华妇产科学(临床版)》:①第二产程胎儿宫内窘迫需行产钳助产者;②孕妇患有各种合并症和并发症,需要缩短第二产程行产钳助产者,如严重感染、子痫前期(重度)、子痫、急性脂肪肝、哮喘、心肺功能不全者;③引产、有严重头盆不称、胎头位置较高甚至未衔接、产道梗阻等不宜阴道分娩等情况。
1.2.3处理方法
分娩过程中发现第二产程延长,产科医生必须与产妇和家属充分沟通治疗方案及风险,若无阴道分娩的禁忌症,有产钳助产的指征,产妇及家属知晓并签署规范的知情同意书后,方可实施产钳助产手术。均采用Simpson产钳实施低位产钳助产术,严格按标准的操作步骤进行:产妇取膀胱截石位,常规消毒铺单、导尿,后行双侧阴部神经阻滞麻醉,酌情行会阴侧切术。小心放置产钳左右叶,待扣合后立即监听胎心,并检查、确定产钳的位置。试牵引以检查产钳是否会滑脱,确定无误后进行正常牵引,至胎头着冠时将产钳撤出。胎儿娩出之后,认真检查产妇宫颈及阴道情况,如有裂伤立即进行缝合,最后缝合、消毒侧切口。对新生儿进行常规评分和检查,若有并发症,及时对症治疗或转儿科处理。
1.2.4观察指标
翻阅病历,收集产妇年龄、分娩孕周、产次、新生儿体重,分析观察组和对照组的可比性;对产钳手术操作医生级别和会阴侧切的情况进行比较;对母儿结局的指标进行分析,包括新生儿Apgar评分、新生儿产伤、产后血红蛋白下降值、产褥感染、尿潴留、软产道裂伤、产后住院天数等指标,比较产程标准不同母儿结局的差异。
1.3统计学方法
查阅病例选取相关数据,整理后录入EXCEL 2007,采用SAS 9.4统计软件进行统计学处理。计量资料用均数±标准差描述,采用t检验;计数资料用百分率描述,采用χ2检验或Fisher精确检验。以P<0.05为差异有统计学意义。
2结果
2.1不同产程标准产钳助产率的比较
2008年海淀区妇幼保健院阴道分娩总数为5 759例,按旧产程标准,第二产程延长产钳助产比例为1.72%;2015年该院阴道分娩总数为7 959例,按新产程标准,第二产程延长产钳助产比例为2.55%,比较差异有统计学意义(χ2=10.73,P<0.05)。
2.2两组产钳手术操作医生级别的比较
2008年产钳手术操作者为主治及以下的医生占62.63%,2015年该级别的医生完成产钳手术较7年前增加了近20%,达到了80.79%,观察组和对照组比较差异有统计学意义(P<0.05),见表2。
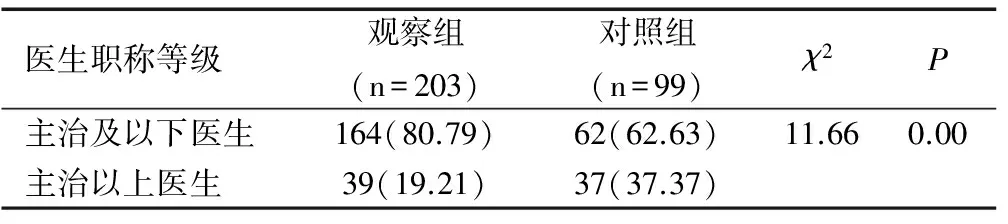
表2 两组产钳助产术操作医生级别比较[n(%)]
2.3两组产钳助产会阴侧切情况的比较
对照组采用旧产程标准,且产钳助产时常规进行会阴侧切术,随着助产技术不断提高,医生根据产妇的会阴情况酌情进行会阴侧切;观察组在新产程标准下,产钳助产有82.76%的产妇行会阴侧切,近20%未行侧切术,两组比较差异有统计学意义(P<0.05),两组均无会阴Ⅲ~Ⅳ度裂伤发生,见表3。
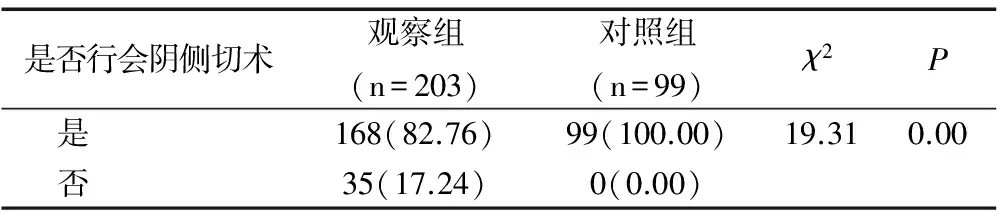
表3 两组产钳手术会阴侧切情况比较[n(%)]
2.4两组产钳助产母儿结局的比较
对两组产钳助产母儿结局进行比较发现,肩难产、产褥感染、新生儿Apgar评分和产后血红蛋白下降值两组之间无显著差异。所有研究对象有7例发生软产道裂伤,均为阴道壁裂伤,无宫颈裂伤发生;有5例新生儿发生并发症,包括头颅血肿2例,面部皮肤擦伤、轻度窒息和右锁骨骨折各1例。两组比较,对照组发生软产道裂伤、新生儿并发症的比例较观察组高,产后住院天数也较观察组长,观察组尿潴留的发生比例较对照组高出5倍,差异均有统计学意义(均P<0.05),见表4。

表4 两组产钳助产母儿结局的比较
3讨论
阴道手术助产(operative vaginal delivery)是指术者利用产钳或胎头吸引器帮助产妇于第二产程快速娩出胎儿的过程,是处理头位难产的重要手段[4]。在产钳助产术中,低位产钳术因产钳放置方便、牵引阻力小、损伤胎头风险低、对产道影响小等优势,成为产科有效助产手段之一[5]。近年,随着剖宫产率不断增高,各种并发症和合并症也随之增高,已引起医学界的广泛关注。正确处理产程是促进阴道分娩的有效手段[6]。自新产程标准实施后,第二产程延长的诊断标准也发生变化,而产钳助产是处理第二产程延长的重要方法。那么新产程标准是否会对第二产程延长行产钳助产的相关因素和母儿结局产生影响,本研究对2008年和2015年这两年的数据进行对比和分析。
3.1新产程标准第二产程延长行产钳助产的比例仍高于旧产程标准
余昕烊等[7]学者报道,排除孕妇和胎儿因素,在实施产程新标准后,因第二产程延长行产钳助产的比例较实施前显著下降,新产程标准是产钳助产的独立保护因素,可以降低其发生率。但本研究结果与此相反,考虑可能与北京市海淀区妇幼保健院产钳助产率增高有关。2008年该院产钳助产比例为7.38%,而2015年达到11.48%,2015年产钳助产比例显著高于2008年,差异有统计学意义(P<0.05)。对数据进行分析还发现,2008年产钳手术操作者为主治及以下的医生仅占62.63%,到2015年该级别的医生完成产钳术较7年前增加近20%,达到了80.79%,两组差异有统计学意义。“阴道手术助产指南”中指出应由高年资的医生完成阴道手术助产[4]。过去该院产钳手术基本由主治以上级别的医生完成,随着分娩量逐年增多,且低位产钳术较剖宫产术能够更早地娩出宫内窘迫婴儿,争取抢救时间、降低新生儿窒息发生率具有积极意义[8]。如果大部分临床医生能熟练掌握该技术,必将显著提高母儿安全,因此该院加强上级医师带教,更多的主治及高年资住院医生掌握了产钳助产术,过去为抢救胎儿急诊行剖宫产手术的情况可以通过产钳助产解决。考虑在此背景下,与7年前相比,2015年产钳助产率显著增加,第二产程延长行产钳助产的比例可能也随之增加。增加的原因还有待进一步探讨。
3.2新旧产程标准不同,产钳助产母儿结局存在差异
对两组产钳助产母儿结局进行比较发现,产妇的产褥感染和产后出血、新生儿Apgar评分和肩难产发生几率两组之间无显著差异,这与一些文献报道的结果相符[7]。但旧产程标准下,产钳助产发生软产道裂伤和新生儿并发症的几率更高,产后住院的时间也更长。有学者认为产程新标准分娩进程更缓慢使得宫颈得以充分地扩张,从而减少了宫颈裂伤的发生[7]。本文研究对象均未发生宫颈裂伤和会阴Ⅲ~Ⅳ度裂伤,与旧产程标准下常规行会阴侧切术相比,新产程标准有近20%的产妇未行侧切术,其软产道裂伤的发生比例更低,因此,与常规会阴侧切相比,遵循产程的自然进程,让产道充分扩张,在产钳助产时给予恰当的会阴保护,更有利于减少软产道裂伤的发生。同时,考虑新产程标准下,产道充分扩张,胎儿位置较低,低位产钳易于操作,新生儿发生皮肤擦伤、骨折和窒息等并发症的几率也降低。
有研究发现,与剖宫产比较,低位产钳术尿潴留发生率低,因及时有效的低位产钳术,能快速娩出胎儿,减少胎儿在产道中留滞的时间,同时避免了手术和其他不必要的损伤,因此降低尿潴留发生率[9]。本研究发现,新产程实施后,产钳助产后尿潴留的发生几率显著增加,观察组尿潴留的发生比例比对照组高出5倍,考虑与新产程标准产程时间长,压迫膀胱所致。因此,在新产程实施后,还应注意在充分试产和降低产后并发症之间寻找平衡。
综上,本研究显示,与旧产程标准相比,新产程标准产钳助产软产道裂伤和新生儿并发症发生率有所降低,产后住院时间缩短,但尿潴留发生比例增加。但本研究样本量小,且临床研究对象可能存在选择性偏倚等,尚需开展更多的研究进一步证实。
[1]American College of Obstetricians and Gynecologists (College),Society for Maternal-Fetal Medicine,Caughey A B,etal.Safe prevention of the primary cesarean delivery [J].Am J Obstet Gynecol,2014,210(3):179-193.
[2]石琪,漆洪波.推广新产程标准促进阴道分娩[J].实用妇产科杂志,2015,31(4):253-255.
[3]中华医学会妇产科学分会产科学组.新产程标准及处理的专家共识(2014)[J].中华妇产科杂志,2014,49(7):486.
[4]中华医学会妇产科学分会产科学组.阴道手术助产指南(2016)[J].中华妇产科杂志,2016,51(8):565-567.
[5]Rossignol M,Chaillet N,Boughrassa F,etal.Interrelations between four antepartum obstetric interventions and cesarean delivery in women at low risk: a systematic review and modeling of the cascade of interventions[J].Birth,2014,41(1):70-78.
[6]Lowe N K.The overuse of cesarean delivery[J].J Obstet Gynecol Neonatal Nurs,2013,42(2):135-136.
[7]余昕烊,张伟,王恒宇,等.采用产程新标准后产钳助产相关影响因素及对母儿结局影响研究[J].中国实用妇科与产科杂志,2016,32(7):653-657.
[8]Cuerva M J,Bamberg C,Tobias P,etal.Use of intrapartum ultrasound in the prediction of complicated operative forceps delivery of fetuses in non-occiput posterior position[J].Ultrasound Obstet Gynecol,2014,43(6):687-692.
[9]刘伟武,曾伟兰,肖海燕.低位产钳术对母婴结局的影响[J].西部医学,2015,27(5):704-706.
[专业责任编辑:李雪兰]
Relatedfactorsofforcepsdeliveryafternewcriteriaandmaternalandneonataloutcomes
ZHANG Min1, ZHANG Yue-mei2, XU Wen2
(1.HospitalofMinzuUniversityofChina,Beijing100081,China; 2.HaidianDistrictMaternalandChildHealthHospital,Beijing100080,China)
ObjectiveTo explore the related factors of forceps delivery after use of new labor criteria and maternal and neonatal outcomes.MethodsA total of 302 women receiving forceps delivery because of prolonged second stage of labor were collected from 2008 and 2015 in Haidian District Maternal and Child Health Hospital with retrospective study method. There were 99 cases recruited with Friedman labor criteria and 203 cases with new labor criteria. Relevant factors and maternal and neonatal outcomes of forceps delivery with differnt labor criteria were compared.ResultsThe incidence of forceps delivery resulting from prolonged second stage increased after use of new labor criteria (2.55% vs 1.72%) with statsitical signficance (χ2=10.73,P<0.05). There was no significant difference in incidence of shoulder dystopia and puerperal infection, Agars score of newborn and postnatal hemoglobin descend value of woman between new labor criteria and Friedman labor criteria. With new labor criteria the incidence of urinary retention in forceps delivery was 5 times higher than that with Friedman labor criteria (χ2=7.07,P=0.01), but the incidence of soft birth canal laceration (χ2=4.86,P=0.04) and complications of newborns (χ2=10.43,P=0.00) was lower and postnatal hospital stay was shorter (t=3.33,P=0.00).ConclusionApplication of new labor criteria reduces the incidence of maternal and neonatal complications in forceps delivery, but measures should be taken to prevent urinary retention.
new labor criteria; Friedman labor criteria; prolonged second stage of labor; forceps delivery
R719
A
1673-5293(2017)10-1181-03
2017-02-23
张 敏(1977—),女,主治医师,硕士研究生,主要从事妇幼保健工作。
徐 文,主任医师。
10.3969/j.issn.1673-5293.2017.10.006
