血清胱抑素C在HBV相关慢加急性肝衰竭患者中的临床意义
2017-09-28臧红郭建民辛红霞刘婉姝刘鸿凌朱冰刘振文谢国明胡燕辛绍杰游绍莉
臧红 郭建民 辛红霞 刘婉姝 刘鸿凌 朱冰 刘振文 谢国明 胡燕 辛绍杰 游绍莉
100039 北京,解放军第三○二医院(臧红、刘婉姝、刘鸿凌、朱冰、刘振文、谢国明、胡燕、 辛绍杰、游绍莉);453500 河南省原阳县疾病预防控制中心(郭建民、辛红霞)
·病毒病诊断与治疗·
血清胱抑素C在HBV相关慢加急性肝衰竭患者中的临床意义
臧红 郭建民 辛红霞 刘婉姝 刘鸿凌 朱冰 刘振文 谢国明 胡燕 辛绍杰 游绍莉
100039 北京,解放军第三○二医院(臧红、刘婉姝、刘鸿凌、朱冰、刘振文、谢国明、胡燕、 辛绍杰、游绍莉);453500 河南省原阳县疾病预防控制中心(郭建民、辛红霞)
目的观察血清胱抑素C以及中性粒细胞明胶酶相关载脂蛋白(NGAL)、MMP-9/NGAL-1在HBV相关慢加急性肝衰竭(ACLF)并发AKI诊断中的意义。方法以31例慢性乙型肝炎(Chronic hepatitis B,CHB)患者作对照,观察了102例HBV相关ACLF入院时以及AKI发生时血清胱抑素C以及中性粒细胞明胶酶相关载脂蛋白(NGAL)、MMP-9/NGAL-1的变化及其与AKI发生和预后的关系。结果102例HBV相关ACLF患者血清胱抑素C水平明显高于CHB对照组(t=3.609,P=0.000),而NGAL、MMP-9/NGAL-1水平ACLF组明显低于对照组(t=3.016,P=0.003;t=7.514,P=0.000)。102例ACLF患者中33例(32.4%)发生AKI。发生AKI患者血清胱抑素C水平明显高于非AKI组(t=4.543,P=0.000),而 MMP-9/NGAL-1和 NGAL水平AKI与非AKI患者差异无统计学意义(t=0.905,P=0.368;t=0.061,P=0.952)。在AKI患者中血清肌酐<1.5 mg/dl和SCr>1.5 mg/dl患者间血清胱抑素C水平均显著高于非AKI患者(P=0.022,0.000)。 多因素分析结果表明,血清胱抑素C、TBIL、血钠以及肝性脑病、年龄是HBV相关ACLF患者AKI发生的独立危险因素。结论血清胱抑素C水平对HBV相关ACLF并发AKI的早期诊断有重要意义,而NGAL、MMP-9/NGAL-1的变化可能与ACLF病情有关。
慢加急性肝衰竭(Acute-on-chronic liver failure,ACLF) 是在慢性肝病基础上发生的急性肝功能失代偿,近期病死率高、预后差[1-3]。急性肾损伤(AKI)与 ACLF近期病死率升高密切相关,约1/4 (22.8%) 的ACLF患者入院时并发AKI[4],在非肝硬化基础上发生的ACLF病人中 36.0% 发生AKI[5],肝硬化基础的ACLF患者AKI发生率42.6%[6]。因此AKI的早期临床诊断对ACLF预后的影响极为重要。血清肌酐(sCr)是目前临床常用的肾功能评价指标,但由于多种因素影响,sCr不是肝硬化患者肾功能的一个准确而敏感的标志物[7]。因此,寻找能及时有效地检测肾脏功能损伤的分子标志物逐渐成为研究热点。血清胱抑素C(Cystatin C)是评价肝硬化患者是否发生AKI的较灵敏指标[8]。来自欧洲、美国的初步研究显示,中性粒细胞明胶酶相关载脂蛋白(NGAL)等以及蛋白尿等尿生物标志物的联合应用有助于肝硬化AKI的鉴别诊断[9-10]。 理想的AKI早期诊断生物标志应当能够区分AKI的亚型、评估病因,并能够预测预后和病情的严重程度,检测方法简便、标本获得方便等。本研究探讨了血清胱抑素C以及NGAL、MMP-9/NGAL-1在HBV相关慢加急性肝衰竭(ACLF)并发AKI诊断中的意义。
1 材料与方法
1.1病例选择及诊断标准病例来源为2013年2月至2015年2月于解放军第三○二医院本院住院HBV相关慢加急性肝衰竭(ACLF)患者,年龄20~64岁,排除住院时间< 48 h无法确定诊断、住院时间> 48 h但未复检或数据不全、<17岁>65岁、慢性肾脏疾患、及尿路结石、糖尿病及高血压等患者,最终选取ACLF患者102例,其中男性88例,女性14例,年龄20~64岁,平均年龄43.09±10.42岁。对照组为同期收治慢性乙型肝炎患者31例。所有患者均签署知情同意书,本研究经医院伦理委员会批准,符合医学伦理学标准。
ACLF诊断标准参照中华医学会感染病学分会肝衰竭与人工肝学组、中华医学会肝病学分会重型肝病与人工肝学组《肝衰竭诊治指南(2012年版)》[11]。AKI诊断标准[7]:①无慢性肾脏疾病史。②基线血清肌酐的选取:近3个月内的血肌酐值;如果近3个月内患者多次测量血肌酐,选取离住院日期最近的测量值;如果患者无法提供以往的肌酐值,则选取入院时测定的肌酐值。③48 h内血肌酐值升高≥ 0.3 mg/dl(26.5 μmol/L)或在7 d内血肌酐值比基础血肌酐值升高50%以上。④如果患者无法提供以往的肌酐值,但入院时血肌酐≥ 1.5 mg/dl(133 μmol/)并经2次以上复检,且明确或经推断上述情况发生在7 d之内者。
1.2实验室检查
1.2.1 血液生物化学指标: HBV、HAV、HCV、HEV、巨细胞病毒及EB病毒等病毒血清学标志物以及尿常规等,按照解放军第三○二医院临床检验医学中心实验室常规检查方法和标准完成。MELD计算公式:R=9.6 × l n[肌酐(mg/dl)] + 3.8 × l n[胆红素(mg/dl)] + 11.2 × l n(INR)+ 6.4 × 病因(病因:胆汁性或酒精性0,其他1)。
1.2.2 血清胱抑素C、NGAL、MMP-9/NGAL-1试剂来源与检测方法: 血清胱抑素C、NGAL、MMP-9/NGAL-1 ELISA检测试剂盒分别购自Abcam、Quantikine公司,按说明操作步骤检测。
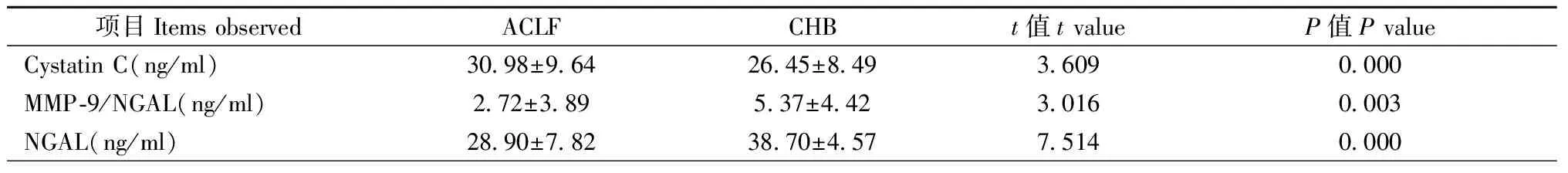
表1 HBV相关ACLF患者血清胱抑素C、NGAL、MMP-9/NGAL-1检测结果Tab.1 The results of serum cystatin C,NGAL and MMP-9/NGAL-1 in patients with ACLF and chronic hepatitis B
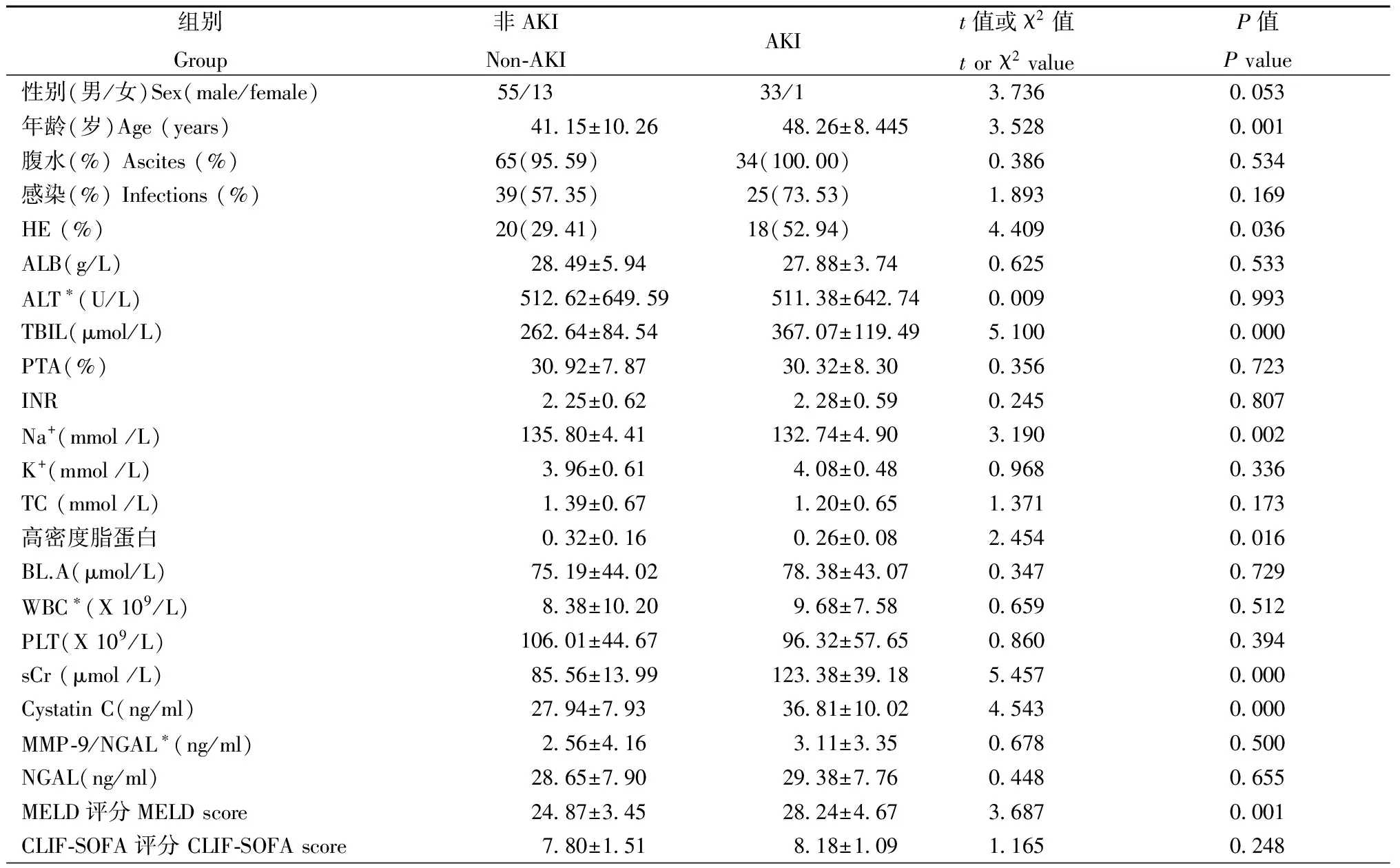
表2 ACLF并发AKI患者的临床特征
注:*同时采用非参数检验(Mann-Whitney 检验)Z值分别为1.1563, 1.249, 0.380;P值分别为0.118, 0.212, 0.704
Notes:*Non-parametric tests (Mann-Whitney test) were applied at the same time,Zvalues were 1.1563, 1.249, and 0.380, respectively;Pvalues were 0.118, 0.212, 0.704, respectively
2 结果
2.1HBV相关ACLF患者血清胱抑素C、NGAL、MMP-9/NGAL-1检测结果表1结果显示,HBV相关ACLF患者血清胱抑素C明显高于慢性乙型肝炎患者(t=3.609,P=0.000);而血清NGAL、MMP-9/NGAL-1在HBV相关ACLF患者显著低于慢性乙型肝炎患者(t=3.016、7.514,P=0.003、0.000)。
2.2HBV相关ACLF患者AKI的发生及危险因素102例ACLF患者中发生AKI 34(33.33%),其中sCr>1.5 mg/dl AKI患者23例,sCr<1.5 mg/dl AKI患者11例。AKI组与非AKI组临床资料见表2。结果显示,AKI组患者血清胱抑素C明显高于非AKI患者(t=4.543,P=0.000),在AKI患者中sCr<1.5 mg/dl和sCr>1.5 mg/dl患者间血清胱抑素C水平分别为33.59±9.19 ng/ml和43.32±9.02 ng/ml,均显著高于非AKI患者(27.94±7.93ng/ml)(t=2.341,P=0.022;t=4.264,P=0.000)。而血清NGAL、MMP-9/NGAL-1 在AKI患者与非AKI患者间差异无统计学意义。多因素分析结果表明,血清胱抑素C、总胆红素(TBIL)、血钠(Na)以及肝性脑病(HE)、年龄是HBV相关ACLF患者AKI的发生的独立危险因素(表3)。
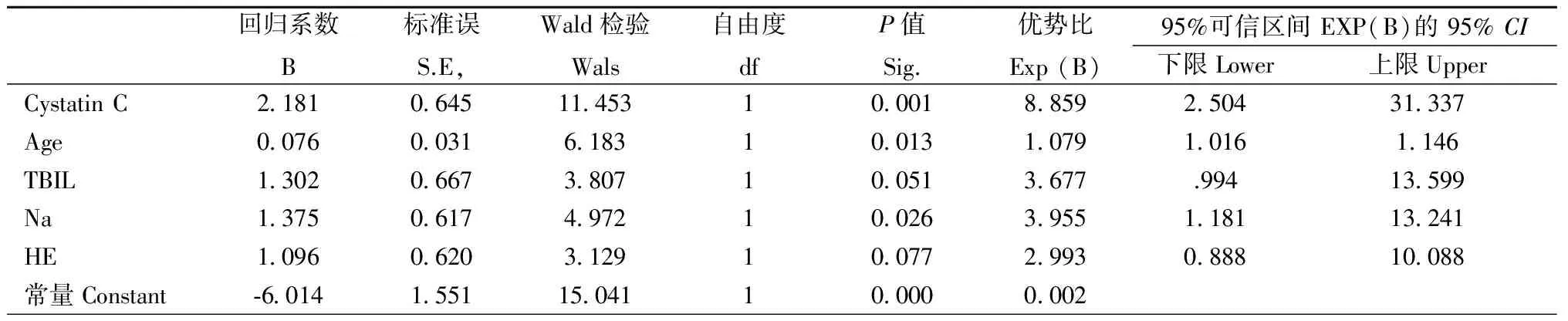
表3 HBV相关ACLF患者AKI发生的危险因素
表4ACLF患者中28天死亡危险因素分析
Tab.4Risk factors associated with died in 28 days by a multivariate logistic regression in patients with ACLF

回归系数B标准误S.E,Wald检验Wals自由度dfp值Sig.优势比Exp(B)95%可信区间EXP(B)的95%CI下限Lower上限UpperAKI2 1810 59213 54810 0008 8522 77228 271HE1 9550 59510 78110 0017 0622 19922 682常量Constant⁃3 2250 59029 86810 0000 040
2.3HBV相关ACLF患者转归102例ACLF患者中28 d死亡25例,病死率24.51%;90 d死亡39例,病死率38.23%。发生AKI 34例患者90 d死亡22例,病死率64.71%;非AKI患者68例90 d死亡16例,病死率23.53%。发生AKI 患者与非AKI患者90 d病死率差异有统计学意义(χ2=14.7265,P=0.0001)。多因素分析结果显示,AKI和肝性脑病是ACLF患者28天死亡的独立危险因素(表4)。
3 讨论
急性肾损伤(AKI)与 ACLF近期病死率升高密切相关[6],AKI的生物标志物包括直接标志物和间接标志物,Cr和Cr基础上的eGFR和胱抑素C提示AKI和GFR减少,当GFR减少时Cr和胱抑素C不能通过尿排泌,造成血Cr和胱抑素C升高。相反,NGAL和N-乙酰氨基葡萄糖苷酶(NAG)是由于肾损伤直接产生的,因此不需要同时伴随有GFR的减少[12]。近年发现了几种AKI的尿生物标志物,如NGAL、肾损伤分子-1(Kidney injury molecule-1,KIM-1)、IL-18等。尿NGAL有助于对肝硬化患者氮质血症的鉴别诊断。来自欧洲、美国的初步研究显示,NGAL和/或NGAL, KIM-1, IL-18和蛋白尿等尿生物标志物的联合应用有助于肝硬化AKI的鉴别诊断[9-10]。理想的AKI早期诊断生物标志应当能够区分AKI的亚型、评估病因,并能够预测预后和病情的严重程度,检测方法简便、标本获得方便等。胱抑素C (Cystatin C)是一种非糖基碱性蛋白,可自由通过肾小球滤过,肾脏是其唯一清除的器官,不受肾外因素影响。目前认为血清CysC是评价肝硬化患者是否发生AKI的较灵敏指标。同时,研究显示血清CysC水平对HBV相关慢加急性肝功能衰竭(HBV-ACLF)患者急性肾损伤有早期诊断意义,基于CysC的GFR估计值更能早期反映患者的轻到中度肾损伤[8]。本研究以31例CHB患者作对照,观察了102例HBV相关ACLF入院时以及AKI发生时血清胱抑素C以及中NGAL、MMP-9/NGAL-1的变化及其与AKI发生和预后的关系。发现HBV相关ACLF患者血清胱抑素C水平明显高于CHB对照组,而NGAL、MMP-9/NGAL-1水平ACLF组明显低于对照组(P值均<0.01)。发生AKI患者血清胱抑素C水平明显高于非AKI组(t=4.543,P=0.000),即使是血清肌酐<1.5 mg/dl 的AKI患者血清胱抑素C水平也显著高于非AKI患者(t=2.341,P=0.022),因此对AKI发生早期、血清肌酐尚未明显升高之前检测血清胱抑素C水平,有助于AKI的早期诊断。而 MMP-9/NGAL-1和 NGAL水平AKI与非AKI患者差异无统计学意义(P值均>0.05),故血清NGAL、MMP-9/NGAL-1的变化可能与ACLF病情有关,但确切意义尚需进一步研究。多因素分析结果表明,血清胱抑素C、TBIL、血钠以及肝性脑病、年龄是HBV相关ACLF患者AKI发生的独立危险因素,而AKI又是ACLF患者28 d死亡的独立危险因素。因此,AKI是ACLF患者近期死亡的独立危险因素,血清胱抑素C水平对HBV相关ACLF并发AKI的早期诊断有重要意义。
[1] Jalan R, Williams R. Acute-on-chronic liver failure: pathophysiological basis of therapeutic options[J]. Blood Purif, 2002, 20 (3): 252-261. doi:10.1159/000047017.
[2] 尹洪竹,于伟燕,赵彩彦. 恩替卡韦与拉米夫定治疗乙型肝炎病毒相关肝衰竭生存率Meta分析.中华实验和临床病毒学杂志,2016,30(4): 411-417.doi:10.3760/cma.j.issn.1003-9279.2016.04.018.
[3] 臧红,肖珑,刘婉姝,等. 乙型肝炎病毒相关慢加急性肝衰竭恢复患者的长期预后[J].中华实验和临床病毒学杂志,2017,31(2): 137-141.doi:10.3760/cma.j.issn.1003-9279.2017.02.012.
[4] Jindal A, Bhadoria AS, Maiwall R and Sarin SK. Evaluation of acute kidney injury and its response to terlipressin in patients with acute-on-chronic liver failure[J]. Liver Int, 2016, 36(1):59-67. doi: 10.1111/liv.12895.
[5] Huang ZX, Lin C, Fang JK, et al. Acute kidney injury in hepatitis B-related acute-on-chronic liver failure without preexisting liver cirrhosis[J]. Hepatol Int, 2015, 9(3):416-423. doi: 10.1007/s12072-015-9636-y.
[6] Zang H, Liu F, Liu H, et al. Incidence, risk factors and outcomes of acute kidney injury (AKI) in patients with acute-on-chronic liver failure (ACLF) of underlying cirrhosis[J]. Hepatol Int,2016, 10(5):807-818. doi: 10.1007/s12072-016-9756-z.
[7] Angeli P, Gines P, Wong F. Diagnosis and management of acute kidney injury in patients with cirrhosis: revised consensus recommendations of the International Club of Ascites[J]. J Hepatol, 2015,62(4):968-974. doi: 10.1016/j.jhep.2014.12.029.
[8] Wan ZH, Wang JJ, You SL, et al. Cystatin C is a biomarker for predicting acute kidney injury in patients with acute-on-chronic liver failure [J]. World J Gastroenterol, 2013, 19(48): 9432-9438. doi: 10.3748/wjg.v19.i48.9432.
[9] Verna EC, Brown RS, Farrand E, et al. Urinary neutrophil gelatinase-associated lipocalin predicts mortality and identifies acute kidney injury in cirrhosis [J]. Dig Dis Sci, 2012, 57(9):2362-2370. doi: 10.1007/s10620-012-2180-x.
[10] Fagundes C, Pépin MN, Guevara M, et al. Urinary neutrophil gelatinase-associated lipocalin as biomarker in the differential diagnosis of impairment of kidney function in cirrhosis [J]. J Hepatol, 2012,57(2):267-273. doi: 10.1016/j.jhep.
[11] 中华医学会感染病学分会肝衰竭与人工肝学组, 中华医学会肝病学分会重型肝病与人工肝学组. 肝衰竭诊治指南(2012年版)[J]. 实用肝脏病杂志,2013,16(3):210-216.doi:10.3760/cma.j.issn.1007-3418.2013.03.006.
[12] Briguori C, Quintavalle C, Donnarumma E, et al. Novel biomarkers for contrast-induced acute kidney injury[J]. BioMed Res Int, 2014,2014:568738. doi:10.1155/2014/568738.
ClinicalvalueofserumcystatinCmeasurementsinpatientswithHBVrelatedacute-on-chronicliverfailure.
ZangHong,GuoJianmin,XinHongxia,LiuWanshu,LiuHongling,ZhuBing,LiuZhengwen,XieGuoming,HuYan,XinShaojie,YouShaoli.
No. 302HospitalofthePeople’sLiberationArmyofChina,Beijing100039,China(ZangH,LiuWS,LiuHL,ZhuB,LiuZW,XieGM,HuY,XinSJ,YouSL);YuanyangCenterforDiseaseControlandPrevention,453500,Henanprovince(GuoJM,XinHX)
YouShaoli,Email:youshaoli302@sohu.com;XinShaojie,Email:xinshaojie302@163.com
ObjectiveTo study the clinical value of serum cystatin C, neutrophil gelatinase-associated lipocalin (NGAL) and matrix metalloproteinase (MMP)-9/NGAL-1 measurements for early diagnosis of acute kidney injury (AKI) in patients with acute-on-chronic liver failure (ACLF).MethodsThis study included 102 patients with hepatitis B virus related ACLF and 31 patients with chronic hepatitis B (CHB) were enrolled as controls. Biomarkers including serum cystatin C,NGAL and MMP-9/NGAL-1 were measured twice in the patients with ACLF at admission and at the time progressed to AKI and once in the controls.ResultsIn patients with ACLF, serum cystatin C levels was higher than that of the CHB control (t=3.609,P=0.000), whereas NGAL and MMP-9/NGAL-1 levels were lower in patients with ACLF than that of CHB controls (t=3.016,P=0.003;t=7.514,P=0.000, respectively). Thirty-three patients (32.4%) progressed to AKI during hospitalization period. In AKI group of the patients serum cystatin C levels was higher than that of non-AKI group of the patents (t=4.543,P=0.000). MMP-9/ NGAL-1 and NGAL levels were not different in patients with and without AKI (t=0.905,P=0.368;t=0.061,P=0.952). Serum cystatin C in patients with mild AKI (serum creatinine<1.5 mg/dl) and AKI serum creatinine>1.5 mg/dl were 33.59± 9.19 ng/ml and 43.32±9.02 ng/ml respectively. That was higher than that of non-AKI patients (27.94±7.93 ng/ml,P=0.022, 0.000, respectively). Serum cystatin C was the independent risk factors associated with development of AKI by a multivariate logistic regression in patients with ACLF.ConclusionsSerum cystatin C measurement may contribute to more earlier diagnosis of AKI even in patients with S. creatinine<1.5 mg/dl. NGAL and MMP-9/NGAL-1 may be the biomarker of progress for ACLF.
Cystatin C; Acute kidney injury (AKI); Liver failure; Hepatitis B virus
胱抑素C;急性肾损伤;肝功能衰竭;肝炎病毒,乙型
2017-05-08)
(本文编辑:培陈莉)
臧红、郭建民对本文同等贡献
游绍莉,Email:youshaoli302@sohu.com;辛绍杰, Email:xinshaojie302@163.com
10.3760/cma.j.issn.1003-9279.2017.04.014
国家“十二五”科技重大专项(2012ZX10002004-005);国家“十三五”科技重大专项(2017ZX10203201-004);军队“十二五”重点课题(BWS11J075)
ZangHongandGuoJianminarethefirstauthorswhocontributedequallytothearticle
Fundprograms: National Scientific and Technolgical Special Project during the Twelfth Five-year Plan Period(2012ZX10002004-005); National Foundation for Science and Technology Development(2017ZX10203201-004);Military Key Research Program during the Twelfth Five-year Plan Period(BWS11J075).
