蛛网膜下腔出血并发低钠血症1例诊断与治疗
2017-09-27张金柱
宋 煜,盛 鑫,张金柱,罗 祺
(吉林大学第一医院,吉林 长春130021)
蛛网膜下腔出血并发低钠血症1例诊断与治疗
宋 煜,盛 鑫,张金柱,罗 祺*
(吉林大学第一医院,吉林 长春130021)
低钠血症是严重的神经系统疾病的常见并发症,常见于蛛网膜下腔出血,颅脑创伤及脑膜炎的患者,尤其在蛛网膜下腔出血的患者中有很高的的致死率[1]。 其中抗利尿激素分泌异常综合征(SIADH)及脑耗盐综合征(CSWS)是低钠血症主要的原因,两者之间的病理学机制还尚不明确[2]。 现报道1例蛛网膜下腔出血并发低钠血症的患者的诊疗经过,借此讨论SIADH和 CSWS的病理生理过程。
1 临床资料
患者,男,38岁,因“突发头痛,伴恶心呕吐7天”入院。既往:否认高血压病、糖尿病、冠心病病史;否认甲状腺病史;否认肾脏病病史;有大量吸烟、饮酒史。入院查体:神清,双侧瞳孔等大同圆,直径3.0 mm,对光反射灵敏。四肢肌力及肌张力正常。头部CT提示:蛛网膜下腔出血(图1)。头部CTA检查提示:前交通动脉瘤,右侧大脑中动脉、大脑前动脉供血血管畸形(图2)。6月2日在全麻下行颅内动脉瘤夹闭及脑动静脉畸形切除术,术后患者一般状态较好,神清,复查头部CT提示:颅内动脉瘤夹闭术后(图3)。术后1d突然出现意识不清,行头部CT检查未见明显异常 (图4)。复查血清钠离子,从术后1 d的142.9 mmol/L降至术后2 d的125.6 mmol/L,给予静脉及鼻饲补充氯化钠,患者血钠持续不升。遂给予限制液体输注及口服抗利尿激素拮抗剂治疗,患者钠离子回升至135.2 mmol/L,持续昏迷状态,GCS评分8分。6月10日患者血清钠离子水平突然再次下降,低至122.2 mmol/L,再次给予限制液体输注及口服抗利尿激素拮抗剂治疗,未见明显效果,血钠持续不升,遂给予高渗盐水治疗,患者血清钠离子水平逐渐升高,至正常(图5),意识状态逐渐好转,出院时神志清楚,GCS评分14分(睁眼反应4分,语言反应4分,肢体运动6分)。

图1蛛网膜下腔出血图2前交通动脉瘤合并血管畸形
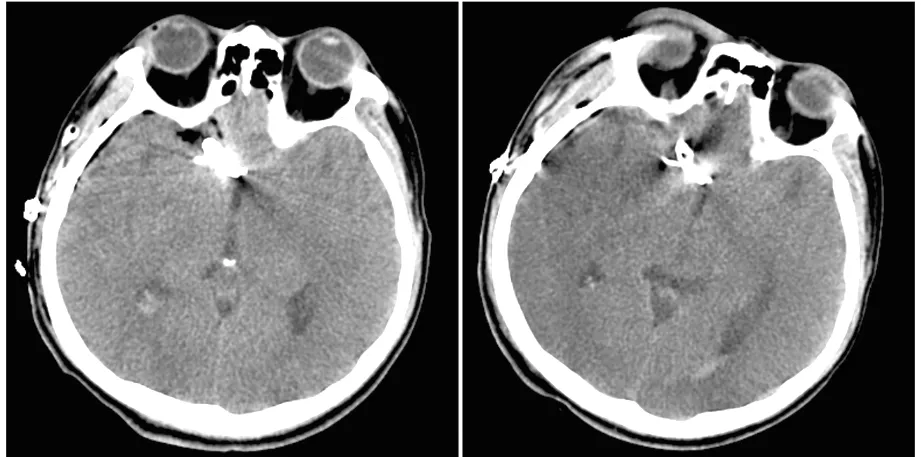
图3颅内动脉瘤夹闭术后图4术后第二天复查
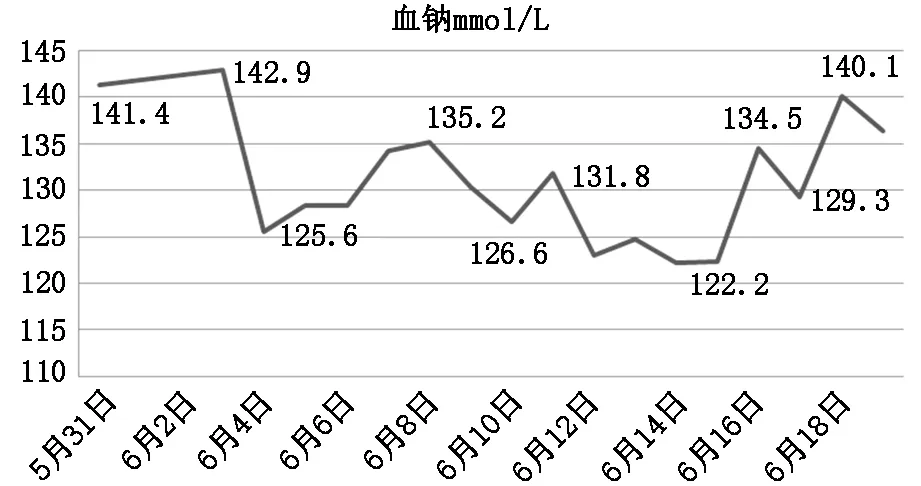
图5 患者病程中血钠浓度检测
2 讨论
SIADH引起的低钠血症是由于过多分泌的抗利尿激素(ADH),导致尿液不能浓缩,伴有轻度血容量的增加[2,3]。 ADH的分泌主要取决于血浆渗透压的刺激,当中枢神经系统受到损伤时,垂体后叶就会分泌大量的ADH,引起患者血清钠离子水平降低。CSWS是指颅内病变导致肾脏丢失钠离子过多,并伴有细胞外液丢失。不但可导致患者血清钠离子降低,同时导致患者体重减轻,血容量下降[2]。
关于两个疾病的病因目前仍不十分明确。SAIDH存在这样的假说,延髓腹侧孤束核受损,导致来自颈动脉窦非渗透性刺激传送失败,导致ADH的释放不受渗透压等正常调节机制的控制而异常分泌,导致肾脏水分重吸收增加,从而出现稀释性低钠血症。此外,醛固酮的分泌减少、ADH分泌反馈机制障碍,ADH对肾小管上皮细胞作用增强也是SIADH的病因[4]。研究显示CSWS的发病机制与中枢神经受损有关,中枢神经系统受损后,干扰了交感神经对肾脏的刺激,使了肾脏钠离子重吸收的减少,导致尿钠增多、血容量减少。具体表现为利钠激素(ANP)、脑钠尿肽(BNP)的分泌异常[2]。ANP和BNP均为强利钠因子,通过竞争性的抑制肾小管上抗利尿激素受体,从而抑制肾小管对水和钠离子的重吸收,导致CSWS[2]。对于本例患者,蛛网膜下腔出血后血管痉挛,出现延髓的缺血,导致SAIDH,后又因交感神经调剂紊乱,出现CSWS。
因为二者有相似的临床表现和实验室检验结果,SIADH和 CSWS较难鉴别。但由于治疗的方式和预后不同,他们之间的鉴别诊断有较大的临床意义(表1)。SIADH的患者容量相对正常,而CSWS的患者容量降低。诊断性治疗对于某些鉴别困难的患者也较为实用,在密切监视患者病情条件下,静脉补充等渗盐水,如患者血钠改善,则为CSWS;反之为SIADH。或者采用限制患者液体入量的办法,在病情许可的情况下,限制液体入量,如患者血钠有升高的趋势,则为SIADH;反之为:CSWS[5]。对于本例患者而言,诊断较为复杂,首次血钠下降,补钠后效果较差,给予限制液体及抗利尿激素拮抗剂治疗后,钠离子逐渐升高。可诊断为:SIADH。10 d后患者血钠再次下降,给予高渗盐水治疗后钠离子逐渐升高,故可诊断为:CSWS。
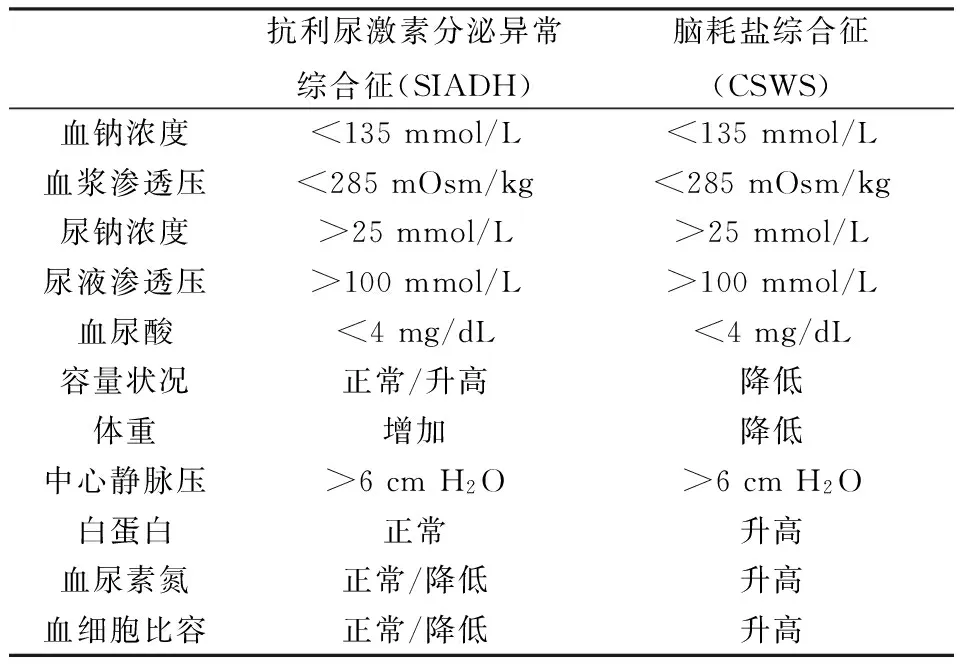
表1 SIADH和CSW的鉴别
SIADH与CSWS的治疗原则相反,SIADH的治疗主要是严格限制液体摄入量,必要时脱水治疗,针对性的使用抗利尿激素拮抗剂,补钠与否取决于缺钠的程度。而CSWS的治疗根本在于补充血容量和钠离子。对于本例患者,首先出现SIADH,而后出现CSWS,诊断和治疗均较为复杂,因此当患者出现低钠反应时需要仔细全面的了解病情,完善相关实验室检查,与家属良好的沟通,必要时给予实验性的治疗,尽早做出正确的诊断,根据病情通过有的放矢的个体化综合治疗,维持患者内环境的稳定。
[1]Kirkman MA,Albert AF,Ibrahim A,et al.Hyponatremia and braininjury: historical and contemporary perspectives [J].Neurocrit Care,2013,18:406.
[2]Palmer BF.Hyponatremia in patients with central nervous system disease: SIADH versus CSW [J].Trends Endocrinol Metab,2003,14:182.
[3]Nomoto N,Konno S,Sugimoto H,et al.WallenbergSyndrome with SIADH [J].Eur Neurol, 2005,53:35.
[4]Cerdà-Esteve M,Cuadrado-Godia E,Chillaron JJ,et al.Cerebral salt wasting syndrome: review [J].Eur J Intern Med,2008,19:249.
[5]Sterns RH,Silver SM.Cerebral salt wasting versus SIADH: what difference?[J].J Am Soc Nephrol, 2008,19:194.
*通讯作者
1007-4287(2017)09-1435-02
2017-06-11)
