乳房派杰氏病合并浸润性乳腺癌患者的生存分析
2017-09-21徐晓丽
凌 泓,徐晓丽
1. 复旦大学附属肿瘤医院乳腺外科,复旦大学上海医学院肿瘤学系,上海 200032;2. 复旦大学附属肿瘤医院病理科,复旦大学上海医学院肿瘤学系,上海 200032
乳房派杰氏病合并浸润性乳腺癌患者的生存分析
凌 泓1,徐晓丽2
1. 复旦大学附属肿瘤医院乳腺外科,复旦大学上海医学院肿瘤学系,上海 200032;2. 复旦大学附属肿瘤医院病理科,复旦大学上海医学院肿瘤学系,上海 200032
背景与目的:乳房派杰氏病(Paget’s disease)是一种很罕见的疾病。文献报道该病患者的生存情况与其下乳房内的病灶的恶性程度相关。该研究旨在探索合并浸润性乳腺癌的乳房派杰氏病的临床病理特征并分析患者的生存率。方法:2002—2007年,共54例在复旦大学附属肿瘤医院接受治疗的合并浸润性乳腺癌的乳房派杰氏病患者纳入该研究。由于乳腺派杰氏病大多数为人表皮生长因子受体2(human epidermal growth factor receptor 2,HER-2)阳性,研究者随机收集了同期72例HER-2阳性浸润性乳腺癌患者作为对照组,比较两组的生存差异。结果:25例(46.3%)研究组患者没有典型的乳头乳晕派杰氏病皮肤表现,35例(64.8%)研究组患者浸润性癌灶超过2 cm,26例(48.1%)研究组患者腋窝淋巴结有转移。与对照组的患者相比,派杰氏病患者的复发事件更多(5年无复发生存率:76.4%vs48.5%,P<0.01)。对照组复发事件多集中于术后3年内,而派杰氏患者复发风险在术后5年内持续存在。研究组的5年总生存率(61.0%)也低于对照组(80.6%,P=0.01)。结论:合并浸润性癌的乳房派杰氏病患者比HER-2阳性乳腺癌患者的预后差。
派杰氏病;人表皮生长因子受体2; 浸润性乳腺癌; 生存分析
乳腺派杰氏病(Paget’s disease)是一种非常少见的乳房疾病,文献报道发病率占全部乳腺恶性肿瘤的0.5%~5.0%[1-6]。其最初是由意大利学者Velpeau[7]于1856年报道,其临床表现为乳头乳晕区的皮肤溃疡、脱屑、瘙痒或湿疹样改变。1874年,Paget爵士在对这种疾病的描述中提到“乳头皮肤溃疡并伴随其下乳腺内肿瘤”[8],提示派杰氏病常伴随乳房内肿瘤。文献报道派杰氏病伴发乳腺内肿瘤的比例为67%~100%,大多数报道都超过90%[9-10]。
派杰氏病的预后因素有临床乳房内有无肿块、病理乳房内有无浸润性癌和腋窝淋巴结有无转移[9-12]。几乎90%的临床有乳房内肿块的患者病理会发现浸润性病灶;相反,66%~86%的临床无肿块患者乳房内仅是导管原位癌,这些患者的预后显著优于乳房内有浸润性癌的派杰氏病患者。但是由于发病率过低,没有患者对照研究对派杰氏病进行过生存分析。我们在临床工作中发现,伴浸润性癌的派杰氏病患者,其预后可能差于同样病期(TMN分期)不伴派杰氏病的浸润性乳腺癌患者。为了证实这个假设,我们进行了本临床患者对照研究。
1 资料和方法
1.1 临床资料
研究经复旦大学附属肿瘤医院伦理委员会批准后开展。纳入2002—2007年在复旦大学附属肿瘤医院乳腺外科就诊的汉族原发性乳腺癌患者。入组条件包括:患者接受了单纯乳房切除(切除了乳头乳晕区)、病理证实为浸润性乳腺癌、患者腋窝淋巴结经过充分评估与治疗(接受腋窝淋巴结清扫或前哨淋巴结活检阴性)。接受过新辅助治疗或既往有其他恶性肿瘤病史的患者被排除。
病理诊断有乳头乳晕派杰氏病的患者入组本试验研究组。由于乳腺派杰氏细胞免疫组织化学表型大多为人表皮生长因子受体2(human epidermal growth factor receptor-2,HER-2)过表达,因此本研究入选对照组的患者为没有派杰氏病的HER-2阳性浸润性导管癌患者。研究者选择每年12例连续的患者进入对照组。共54例患者进入研究组,72例患者进入对照组。
1.2 数据收集
本研究收集了所有患者的病理学类型、组织学分级、肿瘤大小、淋巴结转移数、浸润性癌的雌激素受体(estrogen receptor,ER)状态、孕激素受体(progesterone receptor,PR)状态和HER-2状态。患者ER或PR任意一项阳性即被认为是激素受体阳性。HER-2阳性的定义为免疫组织化学染色显示为3+或萤光原位杂交检测(fluorescencein situhybridization,FISH)显示为阳性。
所有在本中心治疗的患者都接受了术后随访。患者的生存数据、复发转移情况都被记录。
1.3 统计学处理
研究的主要观察指标是初次复发或转移事件,即无复发生存率(relapse-free survival,RFS),和乳腺癌相关死亡事件,即乳腺癌相关总生存率(overall survival,OS)。两组人群的基本信息的分析比较采用SPSS 17.0统计学软件,P<0.05为差异有统计学意义。各因素间差异检测采用的是χ2检验。生存曲线使用Kaplan-Meier法绘制。
2 结 果
研究组和对照组的临床和病理数据见表1。研究组的54例患者年龄为27~86岁,中位年龄为49岁;对照组患者年龄为40~69岁,中位年龄为52岁。两组年龄分布差异无统计学意义(P>0.05)。最初的就诊原因分析结果显示,研究组中,22例(40.7%)患者因乳头乳晕区皮肤改变就诊,5例(9.3%)患者的最初症状为乳头溢液,其余27例(50.0%)患者因乳房或腋窝肿块前来就诊;对照组都是以乳房肿块作为主诉就诊的。研究组中,35例(64.8%)患者肿瘤超过2 cm,对照组中,37例(51.4%)肿瘤超过2 cm,肿瘤大小差异无统计学意义(P>0.05)。研究组患者的腋窝淋巴结阳性率为48.1%(26/54),与对照组(36.1%,26/72)相比,差异无统计学意义(P>0.05)。33.3%的研究组和23.6%的对照组患者激素受体为阳性(P=0.23)。
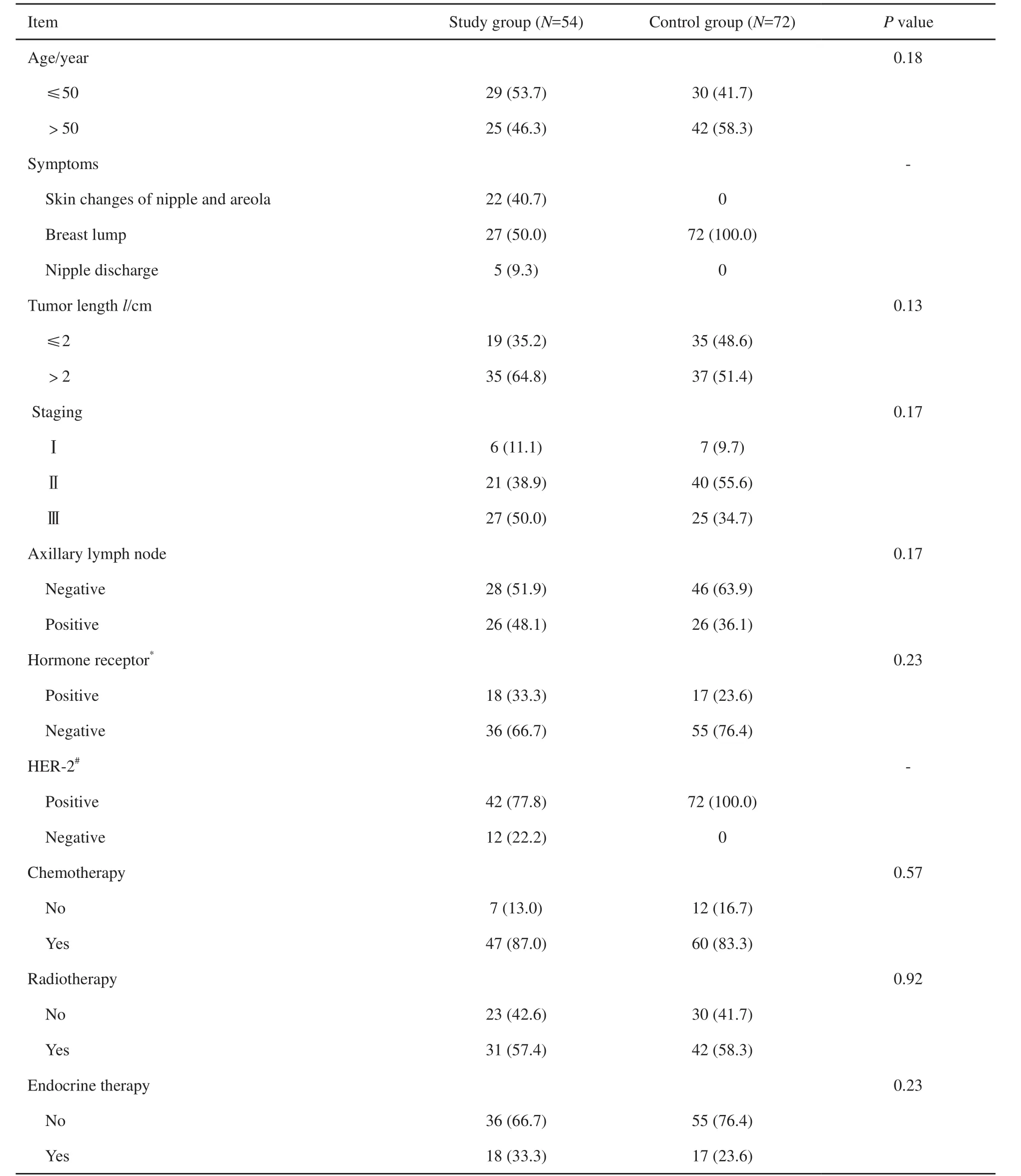
表 1 患者的临床和病理情况Tab. 1 Patients’ clinical and pathological characteristics[n(%)]
入院体检发现研究组中,83.3%(45/54)的患者乳房内有肿块;29例(53.7%)患者有派杰氏病的典型乳头乳晕区皮肤改变,其余25例(46.3%)没有典型的乳头乳晕派杰氏病皮肤表现。这25例派杰氏病的诊断是术后病理科医师常规镜下检视切除标本的乳头乳晕区时无意中发现了派杰氏细胞而做出的。
所有患者术后的辅助治疗都参考了当时的NCCN指南,由患者的主诊医师决定。所有激素受体阳性的患者都接受了内分泌治疗。对HER-2阳性的患者,医师都推荐了靶向治疗,由患者参考经济情况决定是否使用。由于本研究中研究组的大多数患者是在2008年前接受治疗的,当时曲妥珠单抗在中国上市不久且价格昂贵、临床使用率较低,研究组中无使用靶向治疗的患者,因此我们在对照组中也剔除了使用靶向治疗的患者以平衡该因素。研究组中,42例(77.8%)患者的乳房内浸润灶为HER-2阳性,51例(94.4%)的乳头乳晕区派杰氏细胞为HER-2阳性。
本研究的随访时间为4~143个月,中位随访时间为87个月。与对照组相比,研究组的5年RFS(48.5%vs76.4%,P<0.01)和乳腺癌相关OS(61.0%vs80.6%,P=0.01)均较差。对照组复发转移事件多集中于术后3年内,而研究组的复发转移风险在5年内则持续存在(图1)。
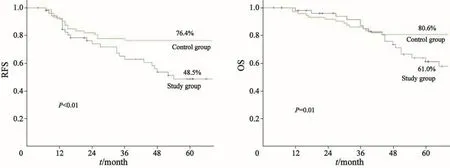
图 1 研究组和对照组的5年RFS曲线和OS曲线Fig. 1 5-year RFS curves and breast cancer-speci fi c OS curves of patients in study group and control group
3 讨 论
经典的乳房派杰氏病是由其典型的乳头乳晕皮肤改变而临床诊断的。在复旦大学附属肿瘤医院的诊疗常规中,罹患派杰氏病的患者因为乳头乳晕受侵犯,通常会接受全乳切除手术。因此本研究的对照组也排除了保乳术患者。值得注意的是,25例(46.3%)研究组患者入院时体检仅有乳房肿块,未发现乳头乳晕皮肤异常这个典型的派杰氏病临床表现;是病理医师镜下检视切除标本的乳头乳晕区时发现了派杰氏细胞,因此给她们做出了派杰氏病的诊断。近一半的研究组患者是这种非典型的乳腺派杰氏病,提示我们这可能是一类比较特殊的派杰氏病类型,但大多数对乳腺派杰氏病的研究未关注此现象。查阅文献,Kollmorgen等[11]报道了12例这种无乳头乳晕皮肤症状的派杰氏病,占全部乳腺派杰氏病的15%,但他未深入研究此现象。
笔者在长期的乳腺外科临床工作中曾遇见两例乳腺癌术后复发表现为患乳乳头乳晕的派杰氏病。1例为保乳术后复发,另1例为保留乳头乳晕的全乳皮下切除手术后复发。这2例复发都出现在术后两年里、术前常规乳头乳晕评估正常,提示我们可能手术时患者已经有这种非典型的临床阴性派杰氏病。如果当时行乳头切除镜下检查,也许能够检查到派杰氏细胞。研究者查阅文献,也见到了类似的患者报道。在保乳手术大规模开展的欧美国家,乳房派杰氏病作为保乳术后或保留乳头乳晕的全乳切除术后的初次复发事件的报道并不罕见。Peterses等[13]报道了2例保乳术后的乳头派杰氏病,占全部复发的13.3%。Menzies等[14]和Plastaras等[15]各有保乳术后初次复发为乳房派杰氏病的报道。Lohsiriwat等[16]报道了36例保留乳头乳晕的皮下全乳切除术后复发,其中7例(19.4%)表现为乳头乳晕的派杰氏病。这些都提示我们这种非典型的或临床阴性的派杰氏病的存在。
乳腺派杰氏病的起源尚无定论。目前学界有两种比较广泛接受的假说:转化学说和移行学说。转化学说(transformation theory)认为乳头派杰氏细胞是由乳头的角化上皮细胞原位癌变转化而成,随后肿瘤细胞逐步侵入导管,发展成为原位癌及浸润性癌。移行学说(migration theory)在病理学界接受度更高一点,其认为派杰氏细胞是由乳腺内的导管上皮恶性肿瘤细胞在乳腺导管内移行到乳腺导管开口,并在乳头表面停留后形成的。一般情况下经典的乳头派杰氏病是先出现乳头乳晕皮肤改变,然后再出现乳房内肿块,这种临床症状的出现先后顺序支持转化学说。移行学说得到了我们刚刚所说的“无症状派杰氏病”的支持,本研究中接近一半的患者因为乳房肿块就诊,体检未发现乳头改变。乳房内病灶的发生早于乳头改变,这种现象是支持移行学说的[10]。
本研究中伴浸润性乳腺癌的派杰氏病患者48.1%为腋窝淋巴结阳性,这与文献报道的57.0%~60.0%的淋巴结阳性率相一致[11]。乳头派杰氏病大多数是激素受体阴性,我们的研究中有18例(33.3%)患者为激素受体阳性,这与文献报道36.0%~43.0%的阳性率基本一致[12,17-18]。本研究中乳房内病灶的HER-2阳性率为77.8%,文献中Caliskan等[12]报道派杰氏病患者乳房内病灶HER-2过表达率为83.3%,Wolber等[17]报道为79%,Kothari等[18]报道为82.5%。这些数字可以看出,总体而言乳房派杰氏病伴随的乳房内浸润性癌的HER-2过表达比例在80%左右。本研究中派杰氏细胞的HER-2阳性率为94.4%,这与文献报道的派杰氏细胞96.3%~100%的阳性率一致[10,12,17-18]。之所以本研究和文献报道中都出现了同一患者内乳头派杰氏细胞和乳房内病灶的HER-2表达率不相同的情况,可能是由于肿瘤的异质性所致。
HER-2阳性乳腺癌被认为是复发出现较早,预后在全体乳腺癌中属于较差的类型。研究者在观察到伴浸润性乳腺癌的派杰氏病预后差这个现象后,没有选择全体乳腺癌作为对照组,而特地选择HER-2阳性乳腺癌这个亚群作为对照组。首先考虑到派杰氏病HER-2阳性率超过90%,这样可以平衡预后因素;其次如果研究组患者预后较HER-2阳性患者差,那一定更逊于全体乳腺癌患者了。本研究中对照组的患者复发转移事件多集中在术后3年内,这符合HER-2阳性乳腺癌的生物学行为。而研究组的复发转移事件在5年内持续存在,这种复发转移事件出现时间的差异可能是因为派杰氏病与其下乳房内病灶的异质性导致,也可能是因为乳房派杰氏病根本就是个不同于传统HER-2阳性乳腺癌的病种。总体而言,无论是RFS还是OS,研究组都较差,这也说明乳腺派杰氏病合并浸润性乳腺癌的生物学行为与经典HER-2阳性乳腺癌可能不同。但是由于乳房派杰氏病患者过少,其起源学说无定论,发生、发展方式也不明,我们只能观察到乳房派杰氏病患者生存较差这个现象,无法加以更多解释。
本研究入组的患者较早,虽然HER-2过表达,但患者未使用靶向治疗。这给我们提供了一个比较原始的、未经靶向治疗的派杰氏病患者生存数据。下一步,我们拟收集近10年来的新发患者,观察在使用了靶向治疗以后,派杰氏患者的生存有无改善,以期进一步研究乳腺派杰氏病和HER-2阳性乳腺癌间的差异。
[1] ASCENSÕ A C, MARQUES M S, CAPITÃO-MOR M. Paget’s disease of the nipple: Clinical and pathological review of 109 female patients[J]. Dermatologica, 1985, 170(4): 170-175.
[2] LAGIOS M D, WESTDAHL P R, ROSE M R, et al. Paget’sdisease of the nipple. Alternative management in cases without or with minimal extent of underlying breast carcinoma[J]. Cancer, 1984, 54(3): 545-551.
[3] CHAUDARY M A, MILLIS R R, LANE B, et al. Paget’s disease of the nipple: a 10-year review including clinical, pathological and immunohistochemical findings[J]. Breast Cancer Res Treat, 1986, 8(2):139-146.
[4] NANCE F C, DELOACH D H, WELSH R A, et al. Paget’s disease of the breast[J]. Ann Surg, 1970, 171(6): 864-874.
[5] INWANG E R, FENTIMAN I S. Paget’s disease of the nipple[J]. Br J Hosp Med, 1990, 44(6): 392-395.
[6] KISTER S J, HAAGENSEN C D. Paget’s disease of the breast[J]. Am J Surg, 1970, 119(5): 606-609.
[7] VELPEAU S. Treatise on diseases of the breast and mammary region[M]. London: Sydenham Society, 1856, 3.
[8] PAGET J. On the disease of the mammary areola preceding cancer of the mammary gland [J]. St Bartholomew Hosp Rep, 1874, 10: 87-89.
[9] DIXON A R, GALEA M H, ELLIS I O, et al. Paget’s disease of the nipple[J]. Br J Surg, 1991, 78(6): 722-723.
[10] SAKORAFAS G H, BLANCHARD D K, SARR M G, et al. Paget’s disease of the breast: a clinical perspective[J]. Langenbecks Arch Surg, 2001, 386(6): 444-450.
[11] KOLLMORGEN D R, VARANASI J S, EDGE S B, et al. Paget’s disease of the breast: a 33-year experience[J]. J Am Coll Surg, 1998, 187(2): 171-177.
[12] CALISKAN M, GATTI G, SOSNOVSKIKH I, et al. Paget’s disease of the breast: the experience of the European Institute of Oncology and review of the literature[J]. Breast Cancer Res Treat, 2008, 112(3): 513-521.
[13] PETERSE J L, VAN DONGEN J A, BARTELINK H. Recurrence of breast carcinoma after breast conserving treatment[J]. Eur J Surg Oncol, 1988, 14(2): 123-126.
[14] MENZIES D, BARR L, ELLIS H. Paget’s disease of the nipple occurring after wide local excision and radiotherapy for carcinoma of the breast[J]. Eur J Surg Oncol, 1989, 15(3): 271-273.
[15] PLASTARAS J P, HARRIS E E, SOLIN L J. Paget’s disease of the nipple as local recurrence after breast-conservation treatment for early-stage breast cancer[J]. Clin Breast Cancer, 2005, 6(4): 349-353.
[16] LOHSIRIWAT V, MARTELLA S, PETIT J Y, et al. Paget’s disease as a local recurrence after nipple-sparing mastectomy: clinical presentation, treatment, outcome, and risk factor analysis [J]. Ann Surg Oncol, 2012, 19(6): 1850-1855.
[17] WOLBER R A, DUPUIS B A, WICK M R. Expression of c-erbB-2 oncoprotein in mammary and extramammary Paget’s disease[J]. Am J Clin Pathol, 1991, 96(2): 243-247.
[18] KOTHARI A S, BEECHEY-NEWMAN N, HAMED H, et al. Paget disease of the nipple: a multifocal manifestation of higher-risk disease[J]. Cancer, 2002, 95(1): 1-7.
The survival analysis of patients with Paget’s disease and underlying invasive breast carcinoma
LING Hong1, XU Xiaoli2
(1. Department of Breast Surgery, Fudan University Shanghai Cancer Center, Department of Oncology, Shanghai Medical College, Fudan University, Shanghai 200032, China; 2. Department of Pathology, Fudan University Shanghai Cancer Center, Department of Oncology, Shanghai Medical College, Fudan University, Shanghai 200032, China)
Background and purpose:Paget’s disease (PD) of the breast is a rare disease. The survival of PD was reported to be related to the characteristics of the underlying carcinoma. This study aimed to investigate the characteristics and survival of PD patients with underlying invasive breast carcinoma (IBC).Methods:Fifty-four patients diagnosed with PD and an associated IBC in Fudan University Shanghai Cancer Center from 2002 to 2007 were recruited in this study as study group. Since most PD overexpress HER-2, 72 patients with HER-2-overexpressing breast cancer were randomly recruited as control group. This study compared survival between these two groups.Results:Twenty- fi ve (46.3%) patients in study group had no clinical manifestation of PD and were diagnosed unexpectedly by a histologic examination. Thirty- fi ve (64.8%) patients in study group had tumors larger than 2 cm, twenty-six(48.1%) patients in study group had chance of axillary lymph node involvement. Compared with control group, patients in study group tended to have more events (5-year relapse-free survival: 76.4%vs48.5%,P<0.01). In the control group, most events occurred in the fi rst 3 years after operation, while recurrence might happen all along in the 5 years after operation in study group. Patients in study group also had a poorer overall survival than in control group (61.0%vs80.6%,P=0.01).Conclusion:Patients with Paget’s disease and underlying invasive breast cancer tend to have poorer survival than those with HER-2-overexpressing breast cancer.
Paget’s disease; HER-2; Invasive breast cancer; Survival analysis
LING Hong E-mail: lingh1998@aliyun.com
10.19401/j.cnki.1007-3639.2017.08.009
R737.9
A
1007-3639(2017)08-0655-06
2017-02-15
2017-04-28)
凌 泓 E-mail: lingh1998@aliyun.com
