手法小切口白内障手术对糖尿病白内障患者角膜变化的影响
2017-09-18罗洁刘拥征
罗洁,刘拥征
(南华大学附属第二医院 1.眼科,2.血液肿瘤科,湖南 衡阳 421001)
手法小切口白内障手术对糖尿病白内障患者角膜变化的影响
罗洁1,刘拥征2
(南华大学附属第二医院 1.眼科,2.血液肿瘤科,湖南 衡阳 421001)
目的手法小切口白内障手术(MSICS)对糖尿病白内障患者角膜内皮细胞和角膜厚度变化的影响。方法60例2型糖尿病白内障患者60只眼睛(糖尿病组)以及60例年龄匹配的非糖尿病棕色白内障60只眼睛(对照组)接受MSICS。术前、术后1、6和12周采用非接触角膜内皮显微镜检测所有患者角膜内皮细胞及角膜中央厚度。并且评估角膜内皮细胞形态学和六角形细胞百分比变化。结果对照组术前平均角膜内皮细胞计数高于糖尿病组(P<0.05)。两组术后角膜内皮细胞均减少(单因素方差分析P<0.05)。糖尿病组术后角膜内皮细胞数的减少(14.19%,P<0.05)高于非糖尿病组(8.05%)。糖尿病组角膜中央厚度增加大于对照组(P<0.05)。糖尿病组六角形细胞百分比的变化大于对照组(P<0.05)。组间变异系数的差异无统计学意义(P<0.05)。结论与非糖尿病患者相比,糖尿病患者MSICS术后角膜内皮细胞损伤更多。建议糖尿病患者接受眼内手术前,对角膜内皮细胞进行评估。
糖尿病;白内障;角膜内皮细胞;角膜中央厚度;手法小切口白内障手术
角膜内皮细胞位于角膜最里层,在维持正常角膜水合作用、厚度和透明度等生理过程中发挥重要作用。人出生后,角膜内皮细胞即丧失分裂能力[1]。近些年来,超声乳化白内障吸出术等白内障治疗新技术不断发展,目前,白内障手术主要关注视力快速恢复和手术源性散光最小化。尽管新技术发展迅速,角膜内皮细胞减少仍然是临床医生关注的问题,尤其是内皮功能障碍患者。即使最普通的白内障手术也导致角膜内皮细胞不同程度减少[2]。核乳白光增加和硬核白内障是超声乳化白内障吸出术中角膜内皮细胞减少的危险因素[3]。由于经济和技术原因,超声乳化白内障吸出术在我国中西部落后地区的开展受到一定限制。手法小切口白内障手术(manual small incision cataract surgery,MSICS) 是超声乳化白内障吸出术的替代方法,疗效相当但费用低廉,适合在硬核白内障高发的我国中西部落后地区开展[4]。
糖尿病能够影响角膜厚度和角膜内皮细胞形态。高血糖引发代谢应激,导致角膜内皮细胞密度减少和细胞异型现象。研究表明糖尿病患者角膜形态异常发生风险较高,且伴有角膜内皮细胞减少及角膜内皮细胞密度降低,角膜的这些改变容易形成高危险度角膜,尤其是硬核白内障情况下[5]。本研究拟评价手法小切口白内障手术对晶状体混浊分类系统Ⅲ(lens opacities classification system Ⅲ,LOCⅢ)5级或6级核硬化糖尿病患者角膜的疗效。
1 资料与方法
1.1 研究对象
本前瞻性随机临床试验于2014年4月-2015年3月在南华大学附属第二医院眼科开展,试验随访时间为12个月。试验纳入年龄在50~70岁(包括50岁和70岁患者)之间的60例糖尿病老年性白内障患者和60例年龄匹配的非糖尿病老年性白内障患者,所有研究对象均伴有5级或6级核硬化(LOCIII分类),并接受MSICS手术。
排除标准:患者年龄<50岁和>70岁;老年性白内障以外的其他类型白内障;术前角膜内皮细胞计数<1 500个/mm2;瞳孔直径<7 mm;眼内手术和屈光手术史;青光眼患者;其他阻碍角膜内皮显微镜和超声角膜测厚仪检测的情况;术中并发症发生。
1.2 术前检查
所有患者接受完整眼部检查,术前、术后1、6和12周分别进行角膜内皮细胞计数。依据LOCS III分类系统对白内障患者进行分级,采用扁平高盛眼压计记录眼内压(IOP)。运用间接眼底镜和B超(Nidek超声仪US-4000)评估眼后段。利用SP-2 000P非接触式角膜内皮显微镜(topcon america corporation,paramus,NJ)测量角膜中央厚度和角膜内皮细胞密度。术前和术后分别计算角膜中央部角膜内皮细胞密度(个 /mm2)。
1.3 手法小切口白内障手术
1.3.1 麻醉 术眼行球后麻醉,注射利多卡因量不超过3 ml,倍诺喜表面麻醉1次。
1.3.2 切口制作 作上方11点至1点位以角膜缘为切口的结膜瓣。两侧切口向上剪开,分离眼球筋膜,形成梯形巩膜术区。烧灼止血。角膜缘后2 mm作一长约5.5~7.0 mm的直线切口,深达1/2巩膜厚度,切口整齐。用隧道刀向角膜方向顺眼球弧度行层间分离(应在同一平面,分离厚薄均匀,隧道面平整),达透明角膜1.5 mm,隧道全长约3.5 mm,以3.0或3.2 mm角膜穿刺刀在隧道前端刀尖平行虹膜平面穿刺入前房,扩大内切口时向前、向两侧沿着隧道平面弧度(角膜缘弧度),内切口大于外切口,有利于核的娩出。注入黏弹剂充满前房,在9点位作透明角膜辅助切口。
1.3.3 核脱出 连续环形撕囊,在充分水分离和水分层后,使核脱出囊袋进入前房,术中不做水分离,用自制截囊针钩住2点位晶状体核赤道部,将核沿钩出囊袋外,用黏弹剂针头再将整个核托到前房中。
1.3.4 娩核 用黏弹剂保护角膜内皮和后囊,用注水圈匙伸人核下方2/3时注水,借助水的反冲力推挤核向切口运动,同时圈匙下压切口,使核顺利娩出。
1.3.5 清除皮质、植入人工晶状体 以注吸针头注灌注液人前房,注吸针体部轻压切口后唇,可冲出游离皮质和软壳,对于残余皮质,从9点位侧切口注吸出,植入人工晶状体于囊袋内吸出12点位残留的皮质。置换黏弹剂。
1.3.6 封闭切口 检查主切口、侧切口是否水密,在隧道切口两边角膜基质内注入灌注液,使角膜基质水肿,以达到封闭切口的目的,使前房深度正常。如果主切口过大需缝合1、2针以维持前房。结膜瓣复位后,烧灼关闭切口。妥布霉素地塞米松眼膏涂眼,包盖术眼。
1.3.7 术后处理 术后常规给予抗生素和糖皮质激素滴眼液。术后眼胀痛流泪者,口服醋甲唑胺和静注甘露醇。角膜雾状浑浊和房水浑浊者,球旁注射抗生素或糖皮质激素,给予高渗剂和润滑剂滴眼。若术中出现并发症,可全身静脉滴注抗生素和糖皮质激素。
术后角膜内皮细胞数减少的百分率(ECL百分率)采用下列各式计算:ECL(百分率)=(术前角膜内皮细胞数-术后角膜内皮细胞数)/术前角膜内皮细胞数×100%,其中术后角膜内皮细胞计数是指术后第12周计数。
1.4 统计学方法
采用SPSS 19.0统计软件进行数据分析,数据采用均数±标准差(±s)表示;组间比较采用单因素方差分析;多个时间点间比较采用重复测量设计的方差分析,方差分析有意义时,再行配对t检验进行两时间点比较;计数资料采用χ2检验,参数相关性分析采用皮尔森检验。P<0.05为差异有统计学意义。
2 结果
2.1 患者一般资料比较
糖尿病组男女比例是1.06∶1;非糖尿病组男女比例是1∶1(见表1)。糖尿病组5级和6例核硬化患者比例分别为56.66%和43.33%。非糖尿病组5级和6级核硬化患者分别为53.33%和46.66%。术后12周时间内,两组均无患者发生不可逆角膜损伤和失代偿。两组患者平均年龄、术前LogMAR视力、最佳矫正视力及平均手术时间差异均有无统计学意义。
2.2 两组术前和术后角膜内皮细胞计数比较
对照组术前平均角膜内皮细胞计数高于糖尿病组(t=4.285,P=0.001)。两组术后角膜内皮细胞计数均下降(t=5.772,P=0.001)。糖尿病组患者术后角膜内皮细胞减少更加明显(χ2=4.726,P=0.001)(见表 2、图 1)。
2.3 两组术前和术后角膜内皮细胞指数比较
对照组术前变异系数低于糖尿病组(t=3.784,P=0.001)(见表3)。对照组术前六角形细胞百分比高于糖尿病组(t=2.942,P=0.001)。两组术后变异系数的变化和六角形细胞的百分比变化差异均有统计学意义(t=3.994,P=0.001)。糖尿病组六角形细胞百分比变化高于对照组(t=1.982,P=0.005)。两组间变异系数差异无统计学意义(t=0.726,P=0.144)。
2.4 两组术前和术后角膜中央厚度比较
糖尿病组患者角膜中央厚度大于对照组患者(t=1.847,P=0.005)(见表4)。术后两组角膜厚度均增加(对照组t=1.123,P=0.013;糖尿病组t=6.772,P=0.000)。糖尿病组角膜中央厚度增加大于对照组(t=2.437,P=0.004)。见图 2。
2.5 糖尿病病程相关角膜变化
糖尿病组患者角膜中央厚度与年龄呈正相关(Pearson相关系数r=0.541,P=0.019)。角膜内皮减少与糖尿病病程无关。见表5。
表1 两组患者一般情况 (n=60,±s)

表1 两组患者一般情况 (n=60,±s)
组别 年龄/岁 术前LogMAR视力 最佳矫正视力 手术时间/min对照组 60.88±6.035 <1 0.16±0.12 12.6±4.1糖尿病组 60.28±5.785 <1 0.22±0.16 14.4±3.4

表2 糖尿病组和对照组术前术后内皮细胞计数结果比较

图1 术后12周内两组患者内皮细胞数量变化情况
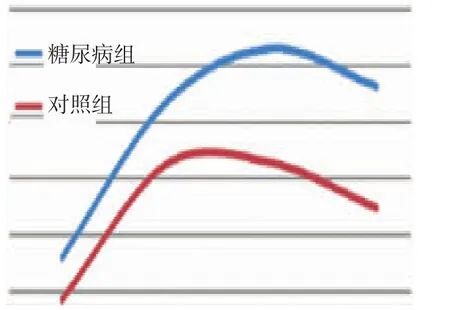
图2 术后12周内两组患者角膜中央厚度变化情况
表3 糖尿病组和对照组术前术后内皮细胞形态指数比较 (±s)

表3 糖尿病组和对照组术前术后内皮细胞形态指数比较 (±s)
组别 变异系数 六角形细胞百分比对照组术前19.93±4.9077.73±6.47术后 17.6±4.60 75.35±6.74糖尿病组术前24.36±5.3966.98±6.64术后 21.84±5.28 64.08±6.74
表4 糖尿病组和对照组术前术后角膜中央厚度比较 (mm,±s)

表4 糖尿病组和对照组术前术后角膜中央厚度比较 (mm,±s)
组别 角膜中央厚度对照组术前498.6±30.3术后1周术后6周522.6±31.4 522.8±30.1术后12周514.8±26.2糖尿病组术前509±25.5术后1周533.7±26.3术后6周术后12周543.1±26.6 536.4±28.4

表5 糖尿病病程与角膜内皮细胞减少的相关性分析
3 讨论
由于具有高性价比、免缝合及使视力早期回复的有点,MSICS正逐渐受到欢迎[6]。一直以来,眼科医生对超声乳化白内障吸出术治疗密集型白内障患者的安全性存在担忧。BOURNE等[7]比较了超声乳化白内障吸出术与传统白内障囊外摘除术角膜内皮细胞减少情况,其研究未发现2种手术造成的角膜内皮细胞减少存在差异,但BOURNE等依然强调超声乳化白内障吸出术使密集型白内障患者发生严重角膜内皮细胞减少的风险增加到52.6%;而白内障囊外摘除术会使其发生风险增加到23.1%。
本研究评价MSICS对密集型白内障糖尿病患者角膜的影响,研究结果发现糖尿病患者术前角膜内皮细胞计数低于对照组患者。LEE等[8]和RANGANATH等[9]也报道了糖尿病患者角膜内皮细胞数少于非糖尿病患者。一项大样本量研究发现,各年龄层次2型糖尿病患者平均角膜内皮细胞密度低于正常人[10]。但是也有研究报道糖尿病患者与健康人角膜内皮细胞数差异无统计学意义[11]。糖尿病患者术前变异系数高于对照组,六角形细胞百分比低于对照组,角膜中央厚度厚于对照组患者,与其他研究结果类似[12]。以上研究结果表明,糖尿病能够改变角膜内皮细胞形态和功能,但糖尿病病程对角膜内皮细胞无影响。
本研究还发现糖尿病组和对照组患者术后角膜内皮细胞数减少。两组术后角膜内皮细胞数均呈现进行性减少,一直持续到术后3个月。这种减少在糖尿病组患者更加显著。尽管糖尿病组患者术后发生角膜内皮细胞减少,但未发生角膜失代偿情况。
术后平均角膜内皮细胞数减少与糖尿病病程有关,但两者无相关性。两组患者术后六角形细胞百分比逐步下降,变异系数逐步上升,这些参数变化都反映了角膜内皮细胞的修复过程。糖尿病组患者六角形细胞百分比变化差异有统计学意义。MORIKUBO等[13]研究了超声乳化白内障吸出术对糖尿病患者影响,其研究报道了糖尿病组患者角膜内皮细胞数低于非糖尿病组,但两组患者六角形细胞百分比和变异系数差异无统计学意义。MATHEW等[14]开展了MSICS治疗糖尿病患者的研究,发现术后3个月糖尿病患者角膜内皮细胞数下降;且对照组和糖尿病组术后角膜内皮细胞数减少百分比分别是(16.58±12.9)%和(19.24±11.57)%,而糖尿病组平均术后角膜内皮细胞计数高于对照组患者,其研究也发现两组变异系数变化差异无统计学意义。
本研究发现,术后两组患者角膜中央厚度均增加,且改变差异均有统计学意义。糖尿病患者角膜比对照组患者更厚;且两组角膜中央厚度差异有统计学意义。糖尿病患者角膜恢复所花时间比正常人更长。MORIKUBO等[13]报道超声乳化白内障吸出术后,糖尿病患者角膜厚度增加。研究认为,醛糖还原酶会导致胞内多元醇累积,多元醇发挥渗透剂作用,引起内皮细胞肿胀。糖尿病使角膜内皮细胞中Na+-K+ATP酶活性下降,从而引起糖尿病患者角膜形态和功能变化[15]。
总之,以上研究结果表明晚期核硬化和棕色白内障患者角膜内皮细胞数减少更明显。糖尿病患者功能储备比正常人低,且糖尿病患者角膜更易受到损伤影响。但是即使对于棕色白内障患者来说,MSICS也是一项安全的手术。
[1]王娜,刘振山,冯云,等.角膜内皮细胞体外培养的研究进展[J].眼科新进展,2013,33(6):588-591.
[2]戈振华,章志扬,李婕.白内障超声乳化吸除术对不同年龄段患者角膜内皮影响的临床研究[J].实用防盲技术,2015,10(2):77-79.
[3]王莉,李鹏.高龄硬核白内障小切口非超声乳化与超声乳化术后角膜内皮细胞观察[J].国际眼科杂志,2015,11(9):1576-1578.
[4]韦志状,黄巧,黎冬冬.基层医院应用手法小切口白内障手术进行复明工程的体会[J].中华眼外伤职业眼病杂志,2012,34(2):142-143.
[5]杨晓英,郑一卓,陈丽.不同黏弹剂在硬核白内障超声乳化术中对角膜内皮的保护[J].国际眼科杂志,2012,12(4):639-640.
[6]管玉颜.手法小切口手术治疗老年白内障的临床疗效[J].中国医药导报,2011,8(12):57-58.
[7]BOURNE R R,MINASSIAN D C,DART J K,et al.Effect of cataract surgery on the corneal endothelium:modern phacoemulsification compared with extracapsular cataract surgery[J].Ophthalmology,2004,111(4):679-685.
[8]LEE J D,OUM B S,CHOI H Y,et al.Differences in corneal thickness and corneal endothelium related to duration in diabetes[J].Eye,2006,20(3):315-318.
[9]RANGNATH K N,PAREKH R,SURESH K P,et al.Corneal endothelium count and thickness in diabetes mellitus[J].Int J Diab Dev Ctries,2006 26(1):67-69.
[10]徐武平,魏春惠,顾榴丽.糖尿病患者角膜内皮细胞形态学和角膜厚度研究分析[J].国际眼科杂志,2014,14(10):1860-1862.
[11]INOUE K,KATO S,INOUE Y,et al.The corneal endothelium and thickness in type II diabetes mellitus[J].Jpn J Ophthalmol,2002,46(1):65-69.
[12]SIRIBUNKUM J,KOSRIRUKVONGS P,SINGALAVANIJA A.Corneal abnormalities in diabetes[J].J Med Assoc Thai,2001,84(8):1075-1083.
[13]MORIKUBO S,TAKAMURA Y,KUBO E,etal.Corneal changes after small-incision cataract surgery on patients with diabetes mellitus[J].Arch Ophthalmol,2004,122(7):966-969.
[14]MATHEW P,DAVID S,THOMAS N.Endothelial cell loss and central corneal thickness in patients with and without diabetes after manual small incision cataract surgery[J].Cornea,2011(30):424-428.
[15]刘蓉,张林,段惠萍.兔角膜内皮细胞Na+-K+ATP酶活性检测及其意义[J].中国误诊学杂志,2009,9(8):1774-1776.
(张西倩 编辑)
Corneal changes in diabetic patients after manual small incision cataract surgery
Jie Luo1,Yong-zheng Liu2
(1.Department of Ophthalmology;2.Department of Hematological Oncology,the Second Affiliated Hospital,University of South China,Hengyang,Hunan 421001,China)
ObjectiveTo evaluate the changes in corneal endothelium and corneal thickness in patients with diabetes mellitus after manual small incision cataract surgery(MSICS).MethodsSixty eyes of 60 patients with type 2 diabetes mellitus(diabetic group)and 60 eyes of 60 age-matched patients of advanced cataract(control group)undergoing MSICS were evaluated.All the patients underwent specular microscopy for the corneal endothelial cell count of cornea and central corneal thickness before operation,and 1,6 and 12 weeks after operation.The morphology,and variation in the endothelial size and shape and percentage of hexagonal cells were assessed.ResultsThe mean pre-operative endothelial count in the control group was higher than that in the diabetic group(P<0.05).The post-operative endothelial count significantly decreased in both groups(one-way ANOVA,P<0.05).After operation the decrease in the endothelial cell number of the diabetic group(14.19%)was more obvious than that of the control group(8.05%,P<0.05).The increase of central corneal thickness in the diabetic group was more significant as compared to the control group(P<0.05).The change in the percentage of hexagon cells in the diabetic group was significantly bigger than that in the control group(P<0.05).The coefficient of inter-group variation was not significantly differens(P>0.05).ConclusionsCompared to non-diabetic patients,diabetic patients have more damage of endothelial cells after MSICS.Corneal endothelial evaluation of diabetic patients is recommendedbefore any intraocular surgery.
diabetic;cataract;corneal endothelial cell;central corneal thickness;manual small incision cataract surgery
R779.66
A
10.3969/j.issn.1005-8982.2017.13.021
1005-8982(2017)13-0099-05
2017-02-28
刘拥征,E-mail:hylyz407@126.com;Tel:13574773828
