育龄期未生育PCOS患者子宫体体积与临床标志物的相关性分析
2017-09-15顾卓伟
顾卓伟,路 瑶,高 华,狄 文
(1.上海交通大学医学院附属仁济医院妇产科,上海 200127;2.上海市妇科肿瘤重点实验室,上海 200127;3.上海交通大学医学院附属仁济医院生殖医学中心,上海 200135;4.上海市辅助生殖与优生重点实验室,上海 200135)
育龄期未生育PCOS患者子宫体体积与临床标志物的相关性分析
顾卓伟1,2,路 瑶3,4,高 华1,2,狄 文1,2
(1.上海交通大学医学院附属仁济医院妇产科,上海 200127;2.上海市妇科肿瘤重点实验室,上海 200127;3.上海交通大学医学院附属仁济医院生殖医学中心,上海 200135;4.上海市辅助生殖与优生重点实验室,上海 200135)
目的分析育龄期未生育多囊卵巢综合征(PCOS)患者子宫体体积与代谢、内分泌、出凝血等指标及子宫动脉血流的相关性,为PCOS患者临床治疗和预后预测提供参考。方法选取2015年10月至2016年9月在上海交通大学医学院附属仁济医院就诊的育龄期未生育PCOS患者353例及正常未生育女性102例,超声检测子宫体大小及子宫动脉血流相关指数。PCOS患者按照子宫体大小的四分位间距分为子宫体体积偏小组、中间组及偏大组。检测PCOS患者的体质指数(BMI)、性激素、血糖及胰岛素等代谢及内分泌指标并进行相关性分析。结果育龄期未生育PCOS患者子宫体体积较正常女性偏小(Z=2.572,P<0.05),子宫动脉阻力指数(RI)、收缩期峰值速度/舒张末期血流速度(S/D)偏高(左:t值分别为2.961、3.531,均P<0.05;右:t值分别为2.413、2.804,均P<0.05)。子宫体体积偏小组、中间组及偏大组的患者年龄、黄体生成素、黄体生成素/卵泡刺激素(LH/FSH)比值、总胆固醇水平及子宫动脉血流阻力比较差异均有统计学意义(F值分别为6.898、6.483、7.228、4.742、3.054、5.142、4.454、4.542,均P<0.05)。结论子宫体体积偏小是育龄期未生育PCOS患者的主要临床表现之一,且与生殖内分泌紊乱程度、脂代谢异常及子宫动脉血流阻力升高相关。
多囊卵巢综合征;子宫体体积;黄体生成素;子宫动脉血流
多囊卵巢综合征(polycystic ovarian syndrome,PCOS)是育龄期女性常见的生殖内分泌及代谢异常疾病,发病率为5%~10%,其致病机制目前尚不明确,多认为与遗传和环境等多方面的因素的联合作用有关。由于PCOS异质性较大,且症状多样,相关临床诊疗方案较为多变,尤其是患者多有生育要求,因此如何对其进行分类管理和治疗一直是妇产科领域的难题[1-3]。随着精确医疗理念的逐渐深入,个体化治疗方案的选择需要基于患者的自身特点结合相关临床指标联合制订,特别是对于有生育要求的PCOS患者。已有研究发现PCOS女性相比正常女性妊娠流产率显著增高,因此治疗前的评估极为重要[4]。目前尚无关于PCOS患者子宫体积相关的临床标志物研究,故本研究收集整理2015年10月至2016年9月在上海交通大学医学院附属仁济医院诊疗的353例未生育PCOS患者临床资料,分析相关生物学标志物特点,为制订PCOS患者个体化治疗方案提供参考依据。
1对象与方法
1.1研究对象及分组
建立纳入和排除标准,选取2015年10月至2016年9月在上海交通大学医学院附属仁济医院就诊的353例18岁以上的未生育PCOS患者。PCOS患者按子宫体体积四分位间距分为偏小组(V≤Q1,89例)、中间组(Q1 1.2纳入与排除标准 观察组纳入标准:①18岁以上育龄期PCOS患者。②按欧洲人类生殖及胚胎学会(European society of human reproduction and embryology,ESHRE)与美国生殖医学协会(American society for reproductive medicine,ASRM)标准均明确诊断为PCOS,即至少需具备以下2项条件:稀发排卵或不排卵;临床或生化高雄激素表现;超声显像示至少一侧卵巢内可见≥12个直径2~9mm的多囊样改变(polycystic ovary,PCO)。③所有观察对象近3个月内无激素服用史和流产史。④无生育史。排除标准:有先天性肾上腺皮质增殖症、库欣综合征、卵巢或肾上腺肿瘤史者及子宫肌瘤、子宫腺肌症、子宫畸形等明显子宫形态或结构异常者。 对照组纳入标准:①18~35岁育龄期女性;②月经基本规律,周期21~35天;③无生育史。排除标准:子宫肌瘤、子宫腺肌症、子宫畸形等明显子宫形态或结构异常者。 1.3研究方法 采用病史摘抄及问卷调查的方法收患者基本资料、临床检测指标/既往病史及治疗情况。所有入组患者行阴道超声检查,测定子宫体体积,其中选取2016年7月至9月就诊的58名PCOS患者及40名正常女性于月经干净后3~7天测定子宫颈峡部动脉血流阻力指数(resistance index,RI)和收缩期峰值速度/舒张末期血流速度(peak systolic flow velocity/end diastolic flow velocity,S/D)值。子宫体体积计算公式为:子宫体体积(mm3)=0.523×长径×前后径×横径;BMI的计算方法为BMI=体重/身高的平方(kg/m2)。根据国家卫生与计划生育委员会制定的中国标准:BMI<18.5kg/m2为过轻,18.5kg/m2≤BMI≤23.9kg/m2为正常,BMI≥24kg/m2为超重,BMI≥28kg/m2为肥胖。所有受检者于黄体酮撤退性出血或自然月经第2~4天上午8—10点抽取空腹静脉血,测定生殖内分泌激素、代谢、出凝血等项目,包括:黄体生成素(LH)、卵泡刺激素(FSH)、雌激素(E2)、催乳素(PRL)、雄激素(T)、促甲状腺激素(TSH)、红细胞压积(HCT)、血小板计数(PLT)、血小板体积(PLTV)、凝血酶原时间(PT)、纤维蛋白原(FIB)、国际标准化比值(INR)、纤维蛋白降解产物(FDP)、凝血酶时间(TT)、部分凝血活酶时间(APTT)、血小板聚集率(ADP及AA)、空腹胰岛素(FINS)、空腹血糖(GLU)、胰岛素抵抗指数(HOMA-IR)、甘油三酯(TG)、总胆固醇(TC)、D-二聚体(D-D)、总胆固醇(TC)、低密度脂蛋白(LDL)。上述各项生物学检测指标均按相关临床检测要求进行,由检验科生化实验室统一检测,正常值参考标准和质控要求均符合试剂检测说明。 1.4统计学方法 2.1育龄期未生育PCOS患者与正常者子宫体体积比较 PCOS患者子宫体体积大小偏度系数为1.26,峰度系数为2.94,经Kolmogorov-Smirnova和Shapiro-Wilk检验,P<0.001,为偏态分布。纳入的PCOS患者子宫体体积大小中位数为29 798.52mm3,四分位距为18 369.8mm3,范围为9 425.00~101 556.00mm3。与正常女性相比,PCOS患者子宫体体积明显偏小(Z=2.572,P<0.05),且子宫动脉血流RI、S/D显著升高(均P<0.05),见表1。 表1 PCOS患者与正常女性子宫体体积及子宫动脉血流指数的比较 2.2未生育PCOS患者子宫体体积与生物学指标 在353例PCOS患者中,年龄18~36岁,平均年龄为(23.42±4.17)岁;BMI为(22.85±4.30)kg/m2。子宫体体积偏小与年龄、LH水平、LH/FSH比值和TC水平有关(P<0.05);尚未发现PCOS不同子宫体体积分组的患者BMI、FSH、E2、PRL、T、TSH、HCT、PLT、PLTV、PT、FIB、INR、FDP、TT、APTT、ADP、AA、FINS、GLU、HOMA-IR、TG、D-D、TC、LDL等指标有统计学差异,见表2。不同子宫体积的PCOS患者在不同BMI组中分布的差异亦没有统计学意义(χ2=2.558,P=0.47),见表3。 表2 PCOS患者子宫体体积与各项临床生化指标的关系 注:*P<0.05。 表3 不同子宫体积的PCOS患者在不同BMI组中的分布情况[n(%)] 2.3未生育PCOS患者子宫体体积与子宫动脉血流 PCOS患者子宫体体积偏大组较体积偏小组、中间组的子宫动脉血流RI、S/D显著降低(均P<0.05),见表4。 表4 PCOS患者子宫体体积与子宫动脉血流的关系 注:F1、P1为子宫体积偏小组与偏大组比较;F2、P2为子宫体积偏小组与中间组比较。 3.1育龄期未生育PCOS患者的子宫体体积 未生育PCOS患者多因不孕就诊,治疗动因以促排卵和调节生育为主,然而由于内分泌紊乱及代谢异常,患者的症状、影像结果及血清学改变呈现极大的多态性及异质性[5]。闭经、不孕、多毛、肥胖和超声影像学检查发现卵巢体积增大为其常见主要表征,而子宫体积偏小及其相关危险因素研究少见于报道[6]。本次研究发现PCOS患者子宫体体积相比正常女性显著偏小(P<0.05),且与LH、LH/FSH高水平等提示排卵障碍、妊娠结局不良的因素相关,由此可以推测子宫体体积偏小亦是育龄期PCOS女性临床表现及妊娠相关危险因素之一,应引起足够重视。 3.2 PCOS患者子宫体体积与子宫动脉血流 因灵敏度和特异度较高,一般认为超声检测具有重要的PCOS临床诊断价值,特别是卵巢截断面髓质面积,可作为诊断PCOS的金指标。本研究发现与正常女性相比,子宫体体积偏小亦是未生育PCOS患者常见超声影像学表现之一,且伴有子宫动脉血流阻力(RI、S/D)升高。子宫动脉RI、S/D升高与反复流产、妊娠期高血压疾病及不良产科结局相关。因此子宫体体积偏小可能与子宫动脉血流灌注不足相关,增加流产、胎停等风险,是PCOS患者临床治疗需要关注的又一重点问题。 3.3 PCOS患者子宫体体积与生物学检测指标 PCOS患者的典型内分泌改变临床检测结果表现为LH/FSH>2,睾酮或游离睾酮指数较高,半数患者脱氢表雄酮和雄烯二酮升高。此外,由于性激素结合球蛋白在肝脏合成减少,游离睾酮的生物学活性因此增加,进而增强PCOS发病环节中高雄激素血症的致病作用。PCOS患者的代谢异常主要表现为空腹血糖、血脂、胰岛素升高及胰岛素抵抗等改变,常规检测中各项指标异常提示代谢性疾病的出现不仅不利于PCOS患者的康复,还可能增加其心脑血管疾病的发病风险[7]。因此,根据临床检测相关生物学指标,评估和诊断PCOS患者的个体情况,对判断病情进行精确治疗及拟定个体化治疗方案具有重要的临床意义。 本研究结果表明,子宫体体积偏小与年龄、LH水平、LH/FSH比值和TC水平有关,尤其LH水平升高在子宫体体积偏小组的检出率显著上升。Panidis等[4]报道发现子宫体积与PCOS患者年龄成正相关,与本研究结果相符。LH水平异常增高造成雄激素累积,进而影响卵泡的生长发育和卵子成熟等生殖过程,子宫体体积偏小的患者LH水平显著高于体积较大患者,提示LH高水平与子宫的体积大小相关,及早调节LH水平是提高PCOS患者受孕几率的关键[8]。TC是分析血脂的重要指标,TC升高与心脑血管疾病的发病危险性增加有关,提示子宫体体积偏小的患者心脑血管疾病的发病风险更高,目前脂代谢与子宫体积的关系及机制尚未明了,还需进一步研究。子宫是雌激素依赖器官,外周脂肪可转换成雌酮作用于子宫,但本研究未发现PCOS不同子宫体体积分组的患者E2水平及BMI分布存在统计学差异。 本研究亦对PCOS患者出凝血功能情况进行了相关探索,以期了解子宫体积偏小是否是由于患者存在高凝状态从而导致子宫动脉血流灌注不足所致,从本研究结果来看,尚未发现两者存在明显相关性,但PCOS患者血小板聚集率普遍高于正常。已有研究报道PCOS患者PT、TT、APTT及INR水平显著低于正常人群,表明PCOS女性处于相对高凝状态,并认为这是PCOS患者子宫及内膜血流灌注不足而影响妊娠的间接提示[9]。杨卉等于2006年研究发现PCOS患者血小板聚集升高与胰岛素抵抗有关;且血小板聚集率升高可能是心血管疾病发生率升高的原因之一。2009年,Luque等研究发现除血小板计数有升高趋势外,PCOS患者与正常女性的凝血及内皮功能检测结果无显著差异。可见PCOS与凝血功能及血小板聚集率的关系国内外尚无定论,仍待后续大样本临床研究进一步验证。 综上所述,PCOS患者的主要临床表现除了月经紊乱、不孕和肥胖外,子宫体体积偏小也是PCOS临床治疗需要关注的重点之一。根据患者相关生物学指标,可以评估PCOS子宫体体积,从而及早进行正确有效的干预和处理,采取更精确的个性化治疗方案,提高患者生活质量,增加受孕可能性,具有极其重要的临床意义。 [1]Greenwood E A,Noel M W,Kao C N,etal.Vigorous exercise is associated with superior metabolic profiles in polycystic ovary syndrome independent of total exercise expenditure[J].Fertil Steril,2016,105(2):486-493. [2]Azziz R.PCOS in 2015:New insights into the genetics of polycystic ovary syndrome[J].Nat Rev Endocrinol,2016,12(2):74-75. [3]高婷婷,李博,陈书强,等.陕西省育龄期女性多囊卵巢综合征流行病学特点分析[J].中国妇幼健康研究,2016,27(5):584-586. [4]Panidis D,Tziomalos K,Papadakis E,etal.Uterine volume and endometrial thickness in the early follicular phase in patients with polycystic ovary syndrome[J].Endocr Pract,2014,20(6):540-547. [5]Salameh W A,Redor-Goldman M M,Clarke N J,etal.Specificity and predictive value of circulating testosterone assessed by tandem mass spectrometry for the diagnosis of polycystic ovary syndrome by the National Institutes of Health 1990 criteria[J].Fertil Steril,2014,101(4):1135-1141. [6]Pasquali R,Gambineri A.A comprehensive approach in diagnosing the polycystic ovary syndrome[J].Womens Health(Lond),2015,11(4):501-512. [7]Giordano M V,Giordano L A,Gomes R C,etal.The evaluation of endometrial sulfate glycosaminoglycans in women with polycystic ovary syndrome[J].Gynecol Endocrinol,2015,31(4):278-281. [8]Haoula Z,Shaw B,Daykin C,etal.Validation of proteomic biomarkers previously found to be differentially expressed in women with polycystic ovary syndrome: a cross-sectional study[J].Gynecol Endocrinol,2014,30(3):213-216. [9]陈虹羽.多囊卵巢综合征患者凝血功能改变[J].中华内分泌外科杂志,2014,8(2):159-162. [专业责任编辑:吕淑兰] Volume of corpus uteri in nulliparous women of reproductive age with polycystic ovarian syndrome and its correlation with clinical indicators GU Zhuo-wei1,2, LU Yao3,4, GAO Hua1,2, DI Wen1,2 (1.DepartmentofObstetricsandGynecology,RenjiHospital,SchoolofMedicine,ShanghaiJiaotongUniversity,Shanghai200127,China; 2.ShanghaiKeyLaboratoryofGynecologicOncology,Shanghai200127,China;3.CenterforReproductiveMedicine,RenjiHospital,SchoolofMedicine,ShanghaiJiaotongUniversity,Shanghai200135,China;4.ShanghaiKeyLaboratoryforAssistedReproductionandReproductiveGenetics,Shanghai200135,China) ObjectiveTo analyze the correlation between volume of corpus uteri and metabolism, endocrine, bleeding and coagulation, and uterine artery blood flow in nulliparous women of reproductive age with polycystic ovary syndrome (PCOS) so as to provide reference for clinical treatment and prognosis of PCOS patients.MethodsA total of 353 nulliparous patients with PCOS and 102 nulliparous healthy women were collected in department of obstetrics and gynecology of Renji Hospital during October 2015 to September 2016. Volume of corpus uteri and uterine artery blood flow indexes were detected by ultrasound. PCOS patients were divided into 3 groups according to the lower and upper quartile of volume of corpus uteri: smaller volume group, middle volume group and larger volume group. BMI, sex hormones levels, blood glucose and other metabolic and endocrine indicators were collected for correlation analysis in patients with PCOS.ResultsVolume of corpus uteri in nulliparous PCOS patients was found to be smaller than that of women with normal menstruation cycle (z=2.572,P<0.05) and with higher uterine artery RI and S/D (tL-RIvalue was 2.961 and 3.531,tR-RIvalue was 2.413 and 2.804, respectively, allP<0.05). The differences in patient’s age, luteinizing hormone, LH/FSH ratio, total cholesterol level and uterine artery RI were statistically significant among three groups (Fvalue was 6.898, 6.483, 7.228, 4.742, 3.054, 5.142, 4.454 and 4.542, respectively, allP<0.05).ConclusionSmaller volume of corpus uteri is one of the remarkable clinical manifestations in nulliparous PCOS patients of reproductive age. It is likely related to the severity of reproductive-endocrine disorder, lipid metabolism disorders and increased uterine artery blood flow resistance. polycystic ovarian syndrome (PCOS); volume of corpus uteri; luteinizing hormone; uterine artery blood flow 2017-05-22 上海市卫计委公共卫生三年行动计划重点学科资助项目(15GWZK0701) 顾卓伟(1980—),男,主治医师,医学博士,主要从事妇科内分泌疾病的基础及临床研究。 狄 文,教授/主任医师。 10.3969/j.issn.1673-5293.2017.09.009 R711.7 A 1673-5293(2017)09-1065-04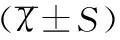
2结果
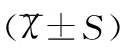
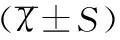

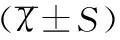
3讨论
