肺鳞状细胞癌视网膜转移1例
2017-09-10刘金霞高茜倩孙珉丹
刘金霞 高茜倩 孙珉丹
1 病例资料
患者,女,62岁,因"左眼疼痛、视力模糊半个月,发现右肺占位10天"于2016年12月15日入我院胸外科.患者半个月前活动时突然出现左眼胀痛,进行性加重,后出现视物模糊,视野残缺,就诊于外院,行视力、眼部超声、胸片等检查提示球内占位、右肺下叶占位,为进一步诊治就诊于我院.既往:2年前因多发室性早搏于我院心内科行射频消融术,术后心率平稳,在60-100次/分之间.家族史无特殊.辅助检查:(2016.12.05)检查视力左眼0.1,右眼0.8.欧堡全景200TX激光扫描检眼镜检查(Optos-Panoramic 200 scanning laser ophthalmoscope, Optomap 200TX)示左眼眼底颞上方视网膜见黄色渗出(图1A),右眼无异常.左眼超声:左眼玻璃体内可见弱中点状回声,眼底球壁可见中低实性团状回声,表面回声增强,内回声均匀,边界清,CDFI显示光团内,可见丰富血流信号.影像诊断球内占位.视野检查:左眼鼻下方视野缺损.头部核磁未见明显异常.胸片提示右肺下叶占位.入院后行正电子发射断层显像/X线计算机体层成像检查(positron emission tomography computed tomography, PET-CT)示右肺下叶背段高代谢团块,大小3.3 cmX2.8 cmX2.4 cm,考虑中心型肺癌;左侧眼底局限性增厚,代谢不高(图2).进一步行支气管镜活检术,病理提示:右下背段新生物非小细胞肺癌,倾向鳞状细胞癌.联合眼科、放射线科等多学科会诊,全面评估患者病情,考虑患者眼部病变来自肺部转移可能性大,可先行手术切除肺部原发病灶.遂于2017年12月20日于我院胸外科行右肺中下叶切除及淋巴结廓清术,过程顺利.术后病理提示:右肺下叶鳞癌T2aN1 IIa期,免疫组化CK5/6(+)、CK7(-)、Ki-67(+40%)、P63(+)、TTF-1(-).2017年1月22日于眼科复诊:左眼视力进行性下降,仅有光感.Optomap 200TX示左眼眼底颞上方视网膜黄色渗出范围较前明显扩大(图1B).眼底镜检查提示颞上方视网膜见大片白色渗出,边缘不规则(图3A).光学相关断层扫描(optical coherence tomography, OCT)提示黄斑区视网膜局限性隆起增厚(图4A).建议患者行细针穿刺活检术明确病理诊断,考虑到相关风险,患者及家属拒绝行活检术.再次联合眼科、放射线等多学科会诊,明确患者后期治疗方案.2017年2月6日于我院肿瘤科行[吉西他滨+顺铂](吉西他滨 1.6 g d1、d8静点,顺铂40 mg d2-d4静点)联合化疗.1疗程后复查左侧视力上升至0.2-0.3,Optomap 200TX示病灶范围较前缩小(图1C).2疗程后复查左侧视力上升至0.6-0.7,Optomap 200TX示病灶范围较前再次缩小(图1D),眼底镜检查提示颞上方视网膜白色渗出范围亦较前变小(图3B),OCT提示黄斑中心凹形态大致恢复正常(图4B).2017年4月19日,患者4疗程术后辅助化疗结束.患者继续于外院行眼部随诊,电话随访,患者目前状态良好,复查左侧视力现恢复至0.8,全眼底照相病灶基本消失,暂无需手术、激光等进一步治疗,继续观察随访中.

图 1 62岁女性患者,诊断为肺鳞状细胞癌合并视网膜转移,行手术切除肺部原发病灶,术后应用吉西他滨加顺铂辅助化疗4疗程.诊疗过程中Optomap 200TX图像变化.A(2016.12.05):发病初期,可见左眼眼底颞上方视网膜见黄色渗出.B(2017.01.22):肺癌术后,化疗前,眼部疾病进展,病灶范围较前增大.C(2017.02.23):行吉西他滨+顺铂1疗程化疗后,病灶范围略缩小.D(2017.03.17):行吉西他滨+顺铂2疗程化疗后,病灶范围较化疗前明显缩小.Fig 1 A 62 years old woman,who was diagnosed aspulmonary squamous cell carcinoma with retinal metastasis, underwent surgical resection of the primary lung lesion and 4 courses adjuvant chemotherapy of gemcitabine plus cisplatin. Follwoing are the changes of Optomap and 200Tx images during diagnosis and treatment. A (2016.12.05):Initial stage of disease, yellow exudate was seen in the retina above the left eye. B(2017.01.22): After Lung squamous carcinoma operation, before chemotherapy, the disease was progressed and the range of lesion increased. C(2017.02.23): After 1 chemotherapy course of gemcitabine+cisplatin, the lesion contracted slightly. D (2017.03.17): After 2 chemotherapy course of gemcitabine+cisplatin, the lesion was significantly smaller than before chemotherapy.
2 讨论
肺癌是我国乃至全球发病率和死亡率最高的恶性肿瘤.近年来,该疾病的发病率在我国呈显著上升趋势.虽然世界各国都投入了大量的人力和物力,肺癌的诊治依然没有质的突进.多数患者发现时已处于中晚期,常合并骨、脑、肝、肾上腺等部位的转移.眼睛作为人体一种特殊的视觉器官,主要由眼动脉供血,眼动脉与颈内动脉呈直角,血流中的肿瘤栓子等由于血流速度关系,往往容易停留在颅内,而不易经眼动脉进入眼内,故眼转移瘤十分少见,且常晚发于其他部位.但转移瘤仍是眼部最常见的恶性肿瘤.最早的眼部转移瘤由Horner报告于1864年,是一例肺癌眼眶转移患者[1].眼部转移最常见的部位是葡萄膜[2].脉络膜由于血管丰富最常受影响(89%),其次是虹膜(9%)和睫状体(2%)[3].目前文献对视网膜转移癌的报道极少,以眼部症状为首发表现者更少.多数视网膜转移癌来自于皮肤黑色素瘤,小部分来自于乳腺癌和肺癌[4].既往报道的31例视网膜转移患者,其中有9例原发病灶在肺部[5-6].Su等[7]调查了1991年至2005年被诊断为肺癌的8484余例患者,其中有16例合并眼部转移,仅有2例合并视网膜转移,肺癌眼部转移瘤发病率小于1%.原发肺癌眼部转移患者最常见的组织类型为腺癌,鳞癌少见[8].考虑可能与原发肿瘤的转移特点有关,腺癌以血液循环转移途径为主,鳞癌以淋巴管转移为主,由于眼部缺少淋巴管,故眼部转移主要通过血行转移.本例患者为肺鳞状细胞癌合并视网膜转移,以眼部症状为首发表现,相对更少见.

图 2 患者发病初期PET-CT检查显示左侧眼底局限性增厚,代谢不高.Fig 2 At the onset of the disease, PET-CT showed a Localized thickening of the left fundus with low metabolism.
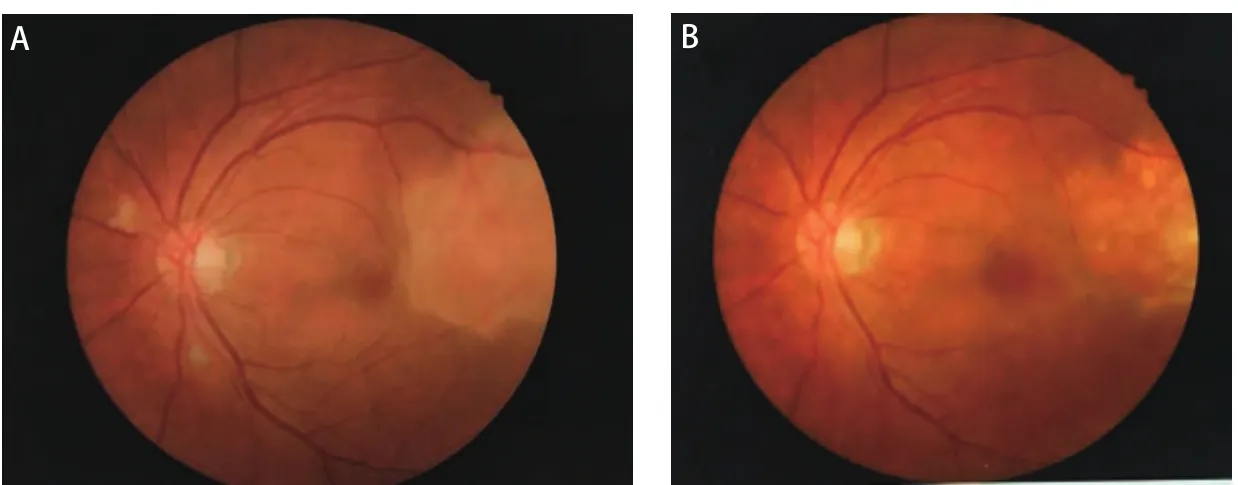
图 3 患者治疗过程中眼底镜检查图像变化.A(2017.1.22):肺癌术后,化疗前,可见颞上方视网膜见大片白色渗出,边缘不规则.B(2017.3.17):行吉西他滨+顺铂2疗程化疗后,渗出范围较化疗前明显缩小.Fig 3 Changes in Funduscopy images during the treatment. A (2017.1.22): After lung squamous carcinoma operation, before chemotherapy, white exudate was seen in the retina above the left eye with irregular margins. B (2017.3.17): After 2 chemotherapy course of gemcitabine+cisplatin, the lesion was significantly smaller than before chemotherapy.

图 4 患者治疗过程中OCT图像变化.A(2017.1.22):肺癌术后,化疗前,OCT检查示黄斑区视网膜局限性隆起增厚.B(2017.3.17):行吉西他滨+顺铂2疗程化疗后,OCT检查示黄斑中心凹形态大致恢复正常.Fig 4 Optical coherencetomography (OCT): A(2017.1.22): After lung squamous carcinoma operation,before chemotherapy, OCT showed localized thickening at the fovea. B (2017.3.17): After 2 chemotherapy course of gemcitabine+cisplatin, OCT showed that the shape of fovea was approximately normal.
眼部转移瘤临床表现多种多样,本例患者为左眼单发病灶,以眼部胀痛为最初表现,随后出现视物模糊、视力下降甚至失明.既往报道中提到的其他眼部症状有飞蚊症、畏光、复视、眼球突出、视网膜脱离等.眼部病灶多为单侧单发病灶,亦有双侧多发转移灶报道.Shields等[9]报告的8例视网膜转移患者有7例为单侧单发.部分学者提出左眼转移比右眼转移几率高,可能与血管与解剖学上左侧颈总动脉直接从主动脉弓分支,而右颈总动脉由头臂干分支而来,故与癌细胞更容易到达左侧有关,但多种因素都会对此造成影响,所以需要更多的统计数据来证实.
眼部转移瘤的诊断主要依靠临床症状和体征、眼科专科检查、影像学检查如眼部MRI和眼部CT等,病理学检查依然是最准确的诊断方法.因本例患者视网膜转移病灶靠近黄斑区,穿刺活检风险大,有极大可能误伤黄斑区造成永久性视野缺损或失明,故未行视网膜转移病灶活检明确病理诊断.本例患者临床诊断为肺鳞状细胞癌视网膜转移有一定挑战性,尤其是在没有转移病灶的病理活检结果作为支持时.关于视网膜病变的相关鉴别诊断亦被考虑在内,如视网膜母细胞瘤、视网膜炎症、视网膜血管阻塞、视网膜变性及营养不良等.对于本例患者的视网膜转移病灶,在术后辅助化疗过程中,在未针对其应用相应抗生素、激素等特殊药物治疗情况下,随着化疗的进行,眼部症状好转,转移病灶缩小,支持视网膜转移癌的诊断.
目前对于合并眼部转移瘤的患者主要采取姑息治疗,眼转移瘤的发生预示眼部以外的其他器官也可能存在转移性病灶.治疗的目的是在控制原发病灶和转移灶进展的同时,保护部分视觉功能,减少患者痛苦,提高生存质量.治疗措施主要有手术(眼球摘除、减瘤术)、化疗、放疗、靶向治疗及观察支持治疗等.对于眼部转移灶来说,放射性治疗是首选[10].但作为全身治疗手段,化疗是一种主要的方式.眼部转移瘤对化疗的敏感性取决于肿瘤原发灶的病理类型,应依据原发灶病理特点,选择合适的化疗药物.有文献指出,多数患者经过个体化治疗,眼部转移瘤可得到局部控制,短期视力恢复预后较好,但是总体预后依然很差,多在2个月到2年内死于肿瘤其他部位转移[11,12].通常认为眼部转移预示着肿瘤的终末期,多数合并除眼部病灶以外的其他器官转移[9].Su等[7]报道的16例肺癌眼转移患者,有13例患者合并除眼部以外的远处器官转移.眼部肿瘤转移预示着癌细胞已进入血液循环,突破血脑屏障,但同时也会破坏血脑屏障,有神经系统及其他多系统转移的风险,这种多系统转移相互影响常可导致患者死亡.在合并视网膜转移的恶性肿瘤患者中,视觉症状发作后的中位生存期约为9个月[13].Shields等[9]报告的8例肺癌合并视网膜转移患者,确定眼部转移灶后死亡时间的中位数为1个月,其中5个患者在确诊后1个月内死亡.Mack等[13]分析了的20例皮肤黑色素瘤视网膜转移患者的生存时间,患者均在视觉症状出现后的2周到5年内死亡.本例患者肺部原发病灶为IIa期,无视网膜以外的远处转移灶,已对肺部原发灶行手术切除,且行术后辅助化疗,眼部症状在1疗程化疗后好转,4疗程化疗后视网膜转移病灶基本消失,故本例患者短期预后相对较好,但长期预后仍需观察随访.
对于肺癌合并眼部转移瘤患者的诊断治疗需眼科、放射线科、呼吸科等多学科的共同努力.我们强调对于肺癌患者出现眼部症状时眼科专科检查的重要性,对发现眼部异常表现时需警惕眼部转移瘤的可能,做到早发现、早诊断和早治疗,提高患者的生活质量,改善预后.
