呼吸机管路更换时间对VAP发病率影响的系统评价
2017-08-17刘俊香丁洪琼汪芝碧
刘俊香, 丁洪琼, 汪芝碧
(重庆三峡医药高等专科学校护理系,重庆 404120)
·论著·
呼吸机管路更换时间对VAP发病率影响的系统评价
刘俊香, 丁洪琼, 汪芝碧
(重庆三峡医药高等专科学校护理系,重庆 404120)
目的 系统评价呼吸机管路更换时间对呼吸机相关肺炎(VAP)发病率的影响。方法 计算机检索PubMed, Cochrane Library、中国知网全文数据库(CNKI)、维普数据库、万方数据库中有关呼吸机管路更换时间对VAP发生影响的文献,比较不同呼吸机管路更换时间患者VAP的发病率,以比值比(OR)及其95%CI为本次研究的效应指标。应用RevMan 5.2软件进行数据分析。结果 最终纳入12篇文献,包括18 003例使用呼吸机的患者。按呼吸机管路更换时间分为1 d组191例、2 d组8 932例、3 d组228例和7 d组8 652例。Meta分析结果显示,7 d组的VAP发生危险性低于1 d组[OR=3.72,95%CI(1.50,9.23)],7 d组与2 d组VAP发生危险性无差别[OR=1.17,95%CI(1.00,1.37)],7 d组与3 d组VAP发生危险性无差别[OR=0.77,95%CI(0.49,1.23)]。结论 机械通气患者每7 天更换1次呼吸机管路发生VAP的危险低于每日更换,机械通气患者每7 天更换1次呼吸机管路更为合理。
呼吸机相关肺炎; 肺炎; 呼吸机相关; 呼吸机管路; 更换时间; 系统评价; Meta分析
[Chin J Infect Control,2017,16(7):622-626]
呼吸机相关肺炎(ventilator-associated pneumonia,VAP)是指气管插管或气管切开患者在接受机械通气48 h后发生的肺炎[1]。在机械通气患者中,VAP的发病率多为5%~25%[2],最高达76%[3]。VAP可直接导致患者机械通气时间延长,已经成为ICU患者的棘手问题。呼吸机管路污染是导致VAP发生的重要原因,而呼吸机管路更换时间与VAP的发生之间有明显关系[4],但目前对呼吸机管路更换的最佳时间尚无明确定论[5]。因此,寻找最佳的管路更换时间是目前迫切需要解决的问题。本研究应用Meta分析方法,评价呼吸机管路更换的最佳时间,为临床护理工作提供循证依据。
1 资料与方法
1.1 资料来源 检索PubMed、Cochrane Library、中国知网全文数据库(CNKI)、维普数据库及万方数据库,检索时限均为建库截至2014年12月31日。检索采用主题词与关键词相结合的方式,英文检索词包括:ventilator-associated pneumonia、ventilator circuit、change interval;中文检索词包括:呼吸机管路更换、呼吸机相关肺炎、机械通气。采用所有相关的主题词和关键词进行检索,如摘要初步符合纳入标准需进一步查找并阅读全文,并辅以手工检索及文献追溯。
1.2 纳入与排除标准 纳入标准:(1)符合VAP诊断标准;(2)研究内容涉及呼吸机管路更换时间与VAP间的关系;(3)随机对照试验研究及队列研究,或虽未随机分组设计,但两组基线比较差异无统计学意义;(4)干预措施为不同的呼吸机管路更换时间,观察指标主要为VAP发病率;(5)中文或英文文献;(6)能获取全文。排除标准:(1)研究效应指标无法和其他研究合并分析;(2)统计学方法不正确;(3)尚未公开发表的文献;(4)会议文献;(5)研究设计不科学导致文献质量较差的;(6)综述性文献。
1.3 文献筛选与资料提取 本研究由2名研究者独立按照制订好的检索方式进行文献检索,然后独立阅读所有检索到文献的题目和摘要,按照纳入标准和排除标准对文献进行初筛,再查找初筛后拟纳入研究的文献全文。最后逐篇阅读原文,根据纳入标准和排除标准确定最终要纳入本次研究的文献。之后交叉进行核对,如有不同意见,则讨论解决。由以上2名研究者依据共同设计的表格提取资料,包括:一般资料(文题、作者、出版年、研究地、研究周期)、基线情况、文献方法学质量、VAP诊断标准、干预措施、结果指标等资料。
1.4 质量评价 试验性研究文献采用Jadad评分量表评价方法学质量,主要有双盲法、随机分组序列产生方法、退出与失访3个试验特征。量表总分5分,1~2分是低质量研究,3~5分是高质量研究。队列研究文献采用Newcastle-Ottawa评价标准进行质量评价,从队列的选择、可比性和结果测量3个方面进行评价,评价后星数越多质量越好,最好为10星,5星以上的研究可以被纳入荟萃分析。
1.5 统计学方法 所有数据采用国际Cochrane组织推荐的RevMan5.2软件对入选研究进行Meta分析。采用Q检验分析结局的异质性,如存在统计学同质性(P>0.10,I2<50%),则使用固定效应模型,反之则采用随机效应模型,同时分析异质性来源或采用亚组分析。比值比(OR)及其95%CI为本次研究的效应指标。采用漏斗图分析发表偏倚。
2 结果
2.1 纳入研究的基本情况 共检索文献67篇,阅读标题及摘要后筛除重复文献20篇,阅读全文,筛除评价指标不一致的文献7篇,综述性文献12篇,设计方法及干预方法不符合纳入标准9篇,指标无法合并计算5篇,韩文文献1篇,无法获取全文1篇,最终纳入本次研究的文献12篇。12篇文献共18 003例患者入选,均就诊于医疗水平较高的三级甲等医院,同时均报道了观察组和对照组的基线情况,观察组和对照组间年龄、性别、入院基础疾病等基线差异均无统计学意义(均P>0.05),具有可比性。各研究中95%CI不详。按呼吸机管路更换的周期分组对比,分别为1~7 d组3篇[6-8]、2~7 d组6篇[8-13]、3~7 d组5篇[7, 14-17]。纳入研究的基本特征见表1。
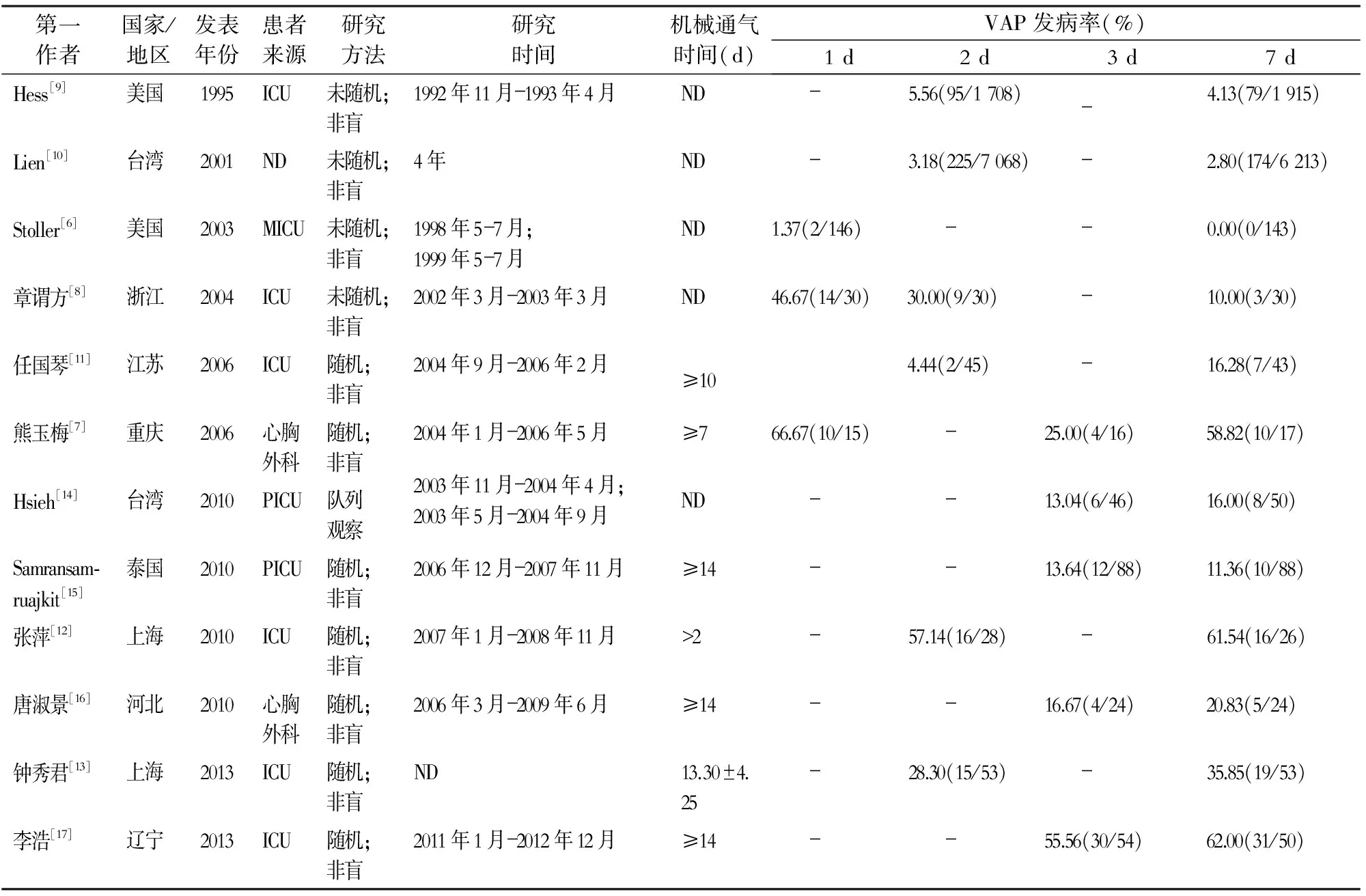
表1 纳入研究的基本特征
ICU:重症监护病房;MICU:内科重症监护病房;PICU:儿科重症监护病房;ND:未注明;-:未监测
2.2 纳入研究的方法学质量评价 用Jadad质量评分量表评估入选11项试验性研究,全为低质量研究。有4项研究未采取随机分组,1项研究详细描述了随机化方法;3项研究报告了失访例数和原因;11项研究均未采取盲法,存在选择性偏倚和测量偏倚的可能性。用Newcastle-Ottawa评价标准对Hsieh等[14]的研究进行评价,试验组和对照组来自同一人群,诊断明确,但均为医院患者,无来源于社区的人群;人群进行基线情况比较有一定的差异,所以可能存在一定的选择性偏倚;结果测量一致;总体评价为8颗星,质量较高。
2.3 Meta分析结果
2.3.1 1 d组与7 d组VAP发生的危险性比较 3项RCT中,1 d组191例,7 d组190例,具体分布情况见图1。各研究间无明显异质性(P=0.23),采用固定效应模型。结果显示,1 d组VAP发病率13.61%(26/191)和7d组6.84%(13/190)比较,差异有统计学意义 [OR=3.72,95%CI(1.50,9.23),P=0.005],1 d组VAP的发生危险性大于7 d组。见图1。
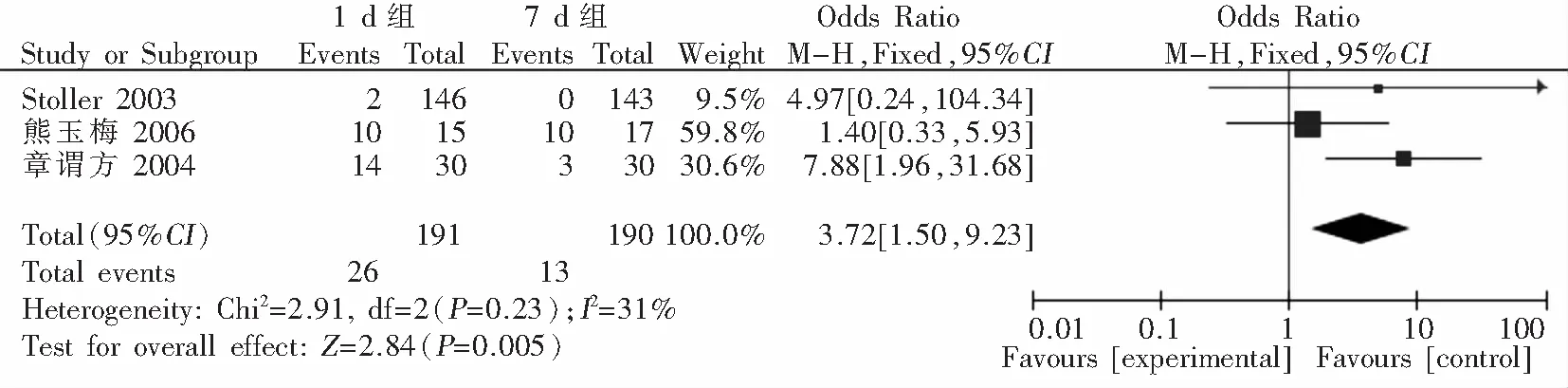
图1 1 d组与7 d组VAP发病率比较森林图
2.3.2 2 d组与7 d组VAP发生的危险性比较 6项RCT中,2 d组8 932例,7 d组8 280例,具体分布情况见图2。各研究间无明显异质性(P=0.10),采用固定效应模型。结果显示,2 d组VAP发病率4.05%(362/8 932)和7d组3.60%(298/8 280),差异无统计学意义 [OR=1.17,95%CI(1.00,1.37),P=0.06],2 d组VAP的发生危险性与7 d组无差异。见图2。
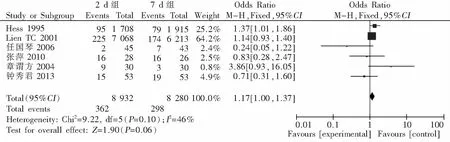
图2 2 d组与7 d组VAP发病率比较森林图
2.3.3 3 d组与7 d组VAP发生的危险性比较 5项RCT中,3 d组228例,7 d组229例,具体分布情况见图3。各研究间无明显异质性(P=0.47),分析采用固定效应模型。结果显示,3 d组VAP发病率24.56%(56/228)和7 d组27.95%(64/229),差异无统计学意义 [OR=0.77,95%CI(0.49,1.23),P=0.27],3 d组VAP的发生危险性与7 d组无差异。见图3。
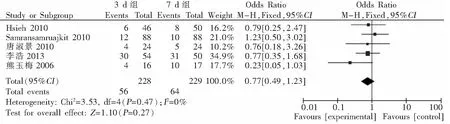
图3 3 d组与7 d组VAP发病率比较森林图
2.3.4 发表性偏倚 依据倒漏斗图分析,2 d组与7 d组及3 d组与7 d组相比较的多数研究处于“倒漏斗”上部且左右大致对称,说明发表偏移不明显;而1 d组与7 d组比较研究左右基本不对称,但因研究数量太少,是否存在发表偏倚,难以确定。见图4。
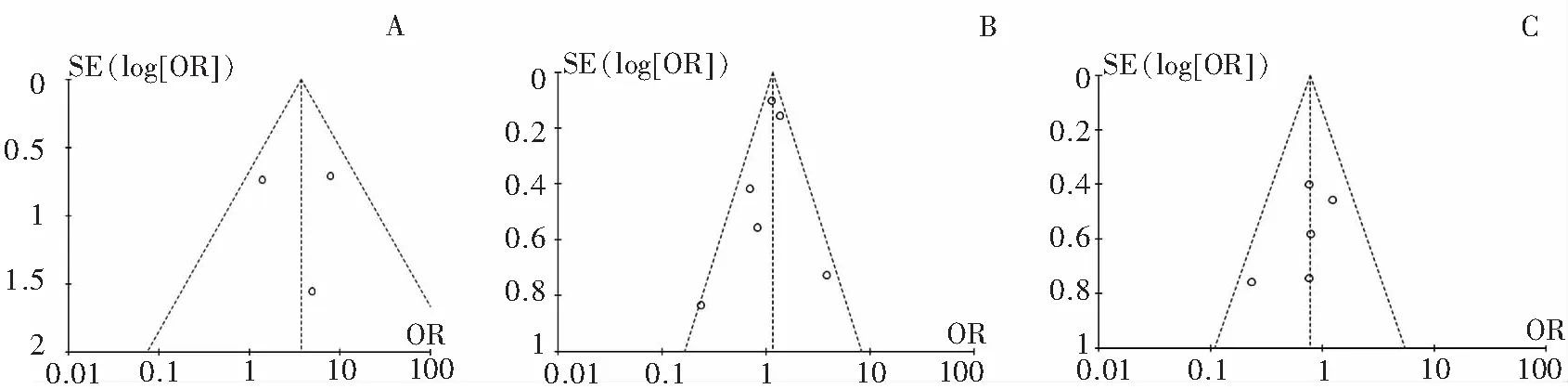
A:1 d组与7 d组; B:2 d组与7 d组;C:3 d组与7 d组
3 讨论
随着医疗技术的发展,呼吸机已广泛应用于危重患者的临床抢救中,VAP是呼吸机治疗患者的严重并发症之一,严重影响患者康复及预后,从而延长患者住院日、增加医疗成本[18],因此,已受到急救医学界高度重视。在VAP发生的许多相关因素中,其发病的重要原因之一是呼吸机管路内致病菌的侵入,故而呼吸机管路系统的更换与VAP发生的关系已引起医学界高度重视。Stoller等[6]研究表明,7 d更换较每日更换1次呼吸机管路既能降低VAP发病率,又能节省医疗费用(约18 782 $/年)。而Samransamruajkit等[15]研究也显示,7 d组在PICU的住院时间和和病死率均低于3 d组,且费用较3 d组节约22 000 $/年。Long MN等[19]研究显示每周更换3次和每周更换1次,其VAP发病率差异无统计学意义。本次研究结果亦显示7 d组的VAP发病率比1 d组下降,可能的原因为呼吸机管路频繁更换会增加翻动患者和呼吸机管路操作的频率,管路内污染的冷凝液容易灌入患者气道,造成感染。同时呼吸机管路更换时,危重患者机械通气被临时中断,用手动辅助通气替代。在手动辅助通气的操作中,因为人工气道的移动,很容易将附着在套囊远端的致病菌随分泌物泄漏到下呼吸道而发生感染[20]。
本研究的不足:首先,由于语言原因,其他语种报道的研究未纳入,可能存在选择性偏倚;其次,部分纳入文献在研究过程中随机化程度不高,整体质量不高,存在选择性偏倚和测量偏倚可能;再次,因观察9 d、14 d更换一次或不更换管路的研究很少,无法合并而未纳入本次Meta分析,因此,比7 d更长的更换周期是否更适合临床,需要以后高质量的研究进一步验证。
[1] 高晓东, 胡必杰, 崔扬文, 等.中国大陆46所医院呼吸机相关肺炎发病率多中心前瞻性监测[J].中国感染控制杂志, 2015, 14(8):540-543.
[2] 李晓红, 杨俐, 邹安娜, 等.重症监护室呼吸机相关性肺炎的目标监测与干预[J].中国感染控制杂志, 2013, 12(4):271-273.
[3] 蒋述科, 罗彪峰, 李荣明, 等.重症监护病房早发与晚发呼吸机相关性肺炎病原体耐药性差异[J].中国感染控制杂志, 2014, 13(4):208-211.
[4] 杨鹏, 李非.呼吸机相关性肺炎的相关因素及预防策略[D].北京:首都医科大学, 2007.
[5] 倪淑红, 颜喜梅.呼吸机相关性肺炎的预防研究进展[J].中华医院感染学杂志, 2010, 20(15):2356-2357.
[6] Stoller JK, Orens DK, Fatica C, et al. Weekly versus daily changes of in-line suction catheters: impact on rates of ventilator-associated pneumonia and associated costs[J]. Respir Care, 2003, 48(5): 494-499.
[7] 熊玉梅.呼吸机管道更换时间对食管癌术后患者呼吸机相关性肺炎的影响[J].护理学报, 2006, 13(10):10-12.
[8] 章渭方, 陈爱君, 方雪玲, 等.呼吸机管道更换周期对呼吸机相关性肺炎发生的影响[J].中华结核和呼吸杂志, 2004, 27(2):131-132.
[9] Hess D, Burns E, Romagnoli D, et al. Weekly ventilator circuit changes: a strategy to reduce costs without affecting pneumonia rates[J]. Anesthesiology, 1995, 82(4): 903-911.
[10] Lien TC, Lin MY, Chu CC, et al. Ventilator-associated pneumonia with circuit changes every 2 days versus every week[J]. Zhonghua Yi Xue Za Zhi (Taipei), 2001, 64(3): 161-167.
[11] 任国琴, 苏纯音, 涂小妹, 等.应用循证护理判定机械通气病人最佳呼吸机管道更换间期[J].护士进修杂志, 2006, 21(8):726-728.
[12] 张萍, 陈皎.呼吸机管道更换时间与呼吸机相关性肺炎发生的相关性探讨[J].护士进修杂志, 2010, 25(12):1092-1093.
[13] 钟秀君, 顾克菊, 王雪文, 等.机械通气患者病原菌监测分析与呼吸机管路更换周期的研究[J].中华医院感染学杂志, 2013, 23(2):288-290.
[14] Hsieh TC, Hsia SH, Wu CT, et al. Frequency of ventilator-associated pneumonia with 3-day versus 7-day ventilator circuit changes[J]. Pediatr Neonatol, 2010, 51(1): 37-43.
[15] Samransamruajkit R, Jirapaiboonsuk S, Siritantiwat S, et al. Effect of frequency of ventilator circuit changes (3 vs 7 days) on the rate of ventilator-associated pneumonia in PICU[J]. J Crit Care, 2010, 25(1): 56-61.
[16] 唐淑景, 崔兰英, 王彦芝, 等.机械通气病人呼吸机管道更换周期研究[J].护理实践与研究, 2010, 7(6):4-5.
[17] 李浩, 于静蕊.使用呼吸机患者更换管道时间与呼吸机相关性肺炎关系分析[J].中国医学工程, 2013, 21(5):34-35.
[18] 刘彩红, 李福琴, 刘盛楠, 等.综合干预措施可降低重症监护病房多重耐药菌医院感染发病率[J].中国感染控制杂志, 2015, 14(8):553-556.
[19] Long MN, Wickstrom G, Grimes A, et al. Prospective, randomized study of ventilator-associated pneumonia in patients with one versus three ventilator circuit changes per week[J]. Infect Control Hosp Epidemiol, 1996, 17(1): 14-19.
[20] Kollef MH, Shapiro SD, Fraser VJ, et al. Mechanical ventilation with or without 7-day circuit changes. A randomized controlled trial[J]. Ann Intern Med, 1995, 123(3): 168-174.
(本文编辑:付陈超)
Effect of ventilator circuit changes on incidence of ventilator-associated pneumonia: a systematic review
LIUJun-xiang,DINGHong-qiong,WANGZhi-bi
(NursingFaculty,ChongqingThreeGorgesMedicalCollege,Chongqing404120,China)
Objective To evaluate systematically the effect of ventilator circuit changes on incidence of ventilator-associated pneumonia(VAP). Methods Literatures about the effect of ventilator circuit changes on occurrence of VAP were searched from PubMed, Cochrane Library, CNKI, VIP, and Wanfang database, incidence of VAP in patients who
circuit changes at different intervals was compared, odds ratio (OR) and 95%CIwere as effect index of the study, RevMan 5.2 software was used for data analysis. Results A total of 12 literatures were included, including 18 003 patients using ventilators. According to the interval of ventilator circuit changes, patients were divided into 1-day group (n=191), 2-day group(n=8 932), 3-day group(n=228), and 7-day group(n=8 652). Meta analysis showed that circuit changed every 7 days had a lower risk of VAP than that changed once every day (OR, 3.72[95%CI, 1.50,9.23]), there was no significant difference in risk of VAP between 7-day group and 2-day group (OR, 1.17[95%CI, 1.00,1.37])as well as 7-day group and 3-day group(OR, 0.77 [95%CI, 0.49,1.23]). Conclusion Patients who received circuit changes every 7 days have a lower risk of developing VAP than those who received circuit changes once per day, so change the ventilator circuit in patients with mechanical ventilation every 7 days is more reasonable.
ventilator-associated pneumonia; pneumonia; ventilator-associated; ventilator circuit; change interval; systematic review; Meta analysis
2016-07-24
重庆市高等教育教学改革研究项目(133281)
刘俊香(1967-),女(汉族),重庆市人,教授,主要从事循证护理与护理教育研究。
丁洪琼 E-mail:dhqdwyyx@163.com
10.3969/j.issn.1671-9638.2017.07.007
R181.3+2
A
1671-9638(2017)07-0622-05
