宫腔镜下手术治疗宫腔粘连的临床疗效及宫腔粘连相关危险因素分析
2017-08-16戴霞
戴霞
宫腔镜下手术治疗宫腔粘连的临床疗效及宫腔粘连相关危险因素分析
戴霞
目的 分析宫腔粘连患者于宫腔镜下进行手术治疗的临床效果和引发宫腔粘连的相关危险因素。方法 84例流产者, 依据是否发生宫腔粘连分为对照组(未发生宫腔粘连)与观察组(发生宫腔粘连且于宫腔镜下行手术治疗), 每组42例, 对手术治疗效果和引发宫腔粘连的相关危险因素进行分析。结果 观察组宫腔轻度粘连者手术总有效率100.00%均高于中度粘连者的78.57%、重度粘连者的72.73%, 差异均具有统计学意义(P<0.05)。观察组合并盆腔炎时间、吸宫时间均长于对照组, 吸宫时负压高于对照组, 差异均具有统计学意义(P<0.05)。合并盆腔炎时间长、吸宫时间长、吸宫时负压高为引发宫腔粘连的相关危险因素。结论 临床引发宫腔粘连的相关危险因素众多, 需引起临床医师和患者重视, 积极实施相应防治措施, 且于宫腔镜下行手术治疗效果显著。
宫腔镜;宫腔粘连;手术;危险因素
宫腔粘连指由于任何创伤导致子宫内膜的基底层出现脱落与损伤, 使宫腔完全或者部分封闭, 引起疼痛、月经异常等问题, 其于普通人群中发生率较低, 约为1.50%, 考虑宫腔粘连发生后将对正常受孕产生影响, 于不孕症者中所占比例较高, 临床积极探讨引发宫腔粘连危险因素及采取有效治疗措施至关重要[1,2]。为改善患者预后, 并为临床疾病防治措施实施提供依据, 本研究针对本院2014年11月~2016年11月已选定的84例流产者临床资料进行分析, 作如下报告。
1 资料与方法
1. 1 一般资料 分析2014年11月~2016年11月本院收治的84例流产者的临床资料, 方案均得到医学伦理委员会批准, 自愿签署同意书, 存在周期腹痛与闭经等症状, 将肾肝功能严重不全与存在凝血功能性障碍者排除。依据是否发生宫腔粘连分为对照组(未发生宫腔粘连)与观察组(发生宫腔粘连), 每组42例, 宫腔粘连者符合宫腔粘连相关诊断标准[3]。对照组患者年龄19~48岁, 平均年龄(31.52±5.49)岁,孕周5~16周, 平均孕周(10.46±1.85)周, 其中18例自然流产, 24例人工流产。观察组患者年龄19~47岁, 平均年龄(31.51± 5.16)岁, 孕周5~15周, 平均孕周(10.44±1.52)周, 其中17例自然流产, 25例人工流产, 粘连程度:轻度17例、中度14例、重度11例。两组年龄、孕周、流产类型等一般资料比较差异无统计学意义(P>0.05), 具有可比性。
1. 2 研究方案 对研究对象合并盆腔炎时间和流产手术时吸宫时间、吸宫时负压等进行了解和记录。对发生宫腔粘连者(观察组)于宫腔镜下进行手术治疗:在手术前实施宫颈软化操作, 待患者麻醉之后行膀胱截石体位, 充分利用全自动型膨宫机(杭州市桐庐医疗光学仪器总厂, GQJ-C1型), 用5%葡萄糖溶液作为液体, 参数设置:90~100 mm Hg(1 mm Hg= 0.133 kPa) 压力, 150 ml/min流速, 扩充宫颈, 将患者粘连部位充分显示, 置入宫腔镜, 选择由浙江苏嘉医疗器械股份有限公司提供的GQ直管型宫腔镜, 借助电切器械分离粘连处,手术后常规抗感染。
1. 3 观察指标及评定标准 观察且对比粘连不同程度临床疗效、引发宫腔粘连的相关危险因素(合并盆腔炎时间、吸宫时间和吸宫时负压)。粘连程度评判标准[4]:粘连范围和宫腔范围相比, 超出3/4, 且输卵管的开口处完全封闭为重度粘连;粘连范围为宫腔范围的1/4~3/4, 且输卵管的开口处出现部分封闭为中度;粘连范围<宫腔范围的1/4, 且呈现薄膜状为轻度。临床疗效评判标准[5]:患者月经量未发生任何改变, 且宫腔尚未恢复为无效;患者月经量增加, 宫腔形态恢复为有效;月经正常, 且宫腔恢复成正常形态为显效;总有效率=(有效+显效)/总例数×100%。
1. 4 统计学方法 采用SPSS22.0统计学软件处理数据。计量资料以均数±标准差()表示, 采用t检验;计数资料以率(%)表示, 采用χ2检验。P<0.05表示差异具有统计学意义。
2 结果
2. 1 观察组不同粘连程度患者临床疗效比较 观察组宫腔轻度粘连者手术总有效率100.00%高于中度粘连者的78.57%、重度粘连者的72.73%, 差异均具有统计学意义(P<0.05)。见表1。
2. 2 引发宫腔粘连的相关危险因素分析 观察组合并盆腔炎时间、吸宫时间均长于对照组, 吸宫时负压高于对照组,差异均具有统计学意义(P<0.05)。合并盆腔炎时间长、吸宫时间长、吸宫时负压高为引发宫腔粘连的相关危险因素。见表2。

表1 观察组粘连不同程度临床疗效比较[n(%)]
表2 引发宫腔粘连的相关危险因素分析()
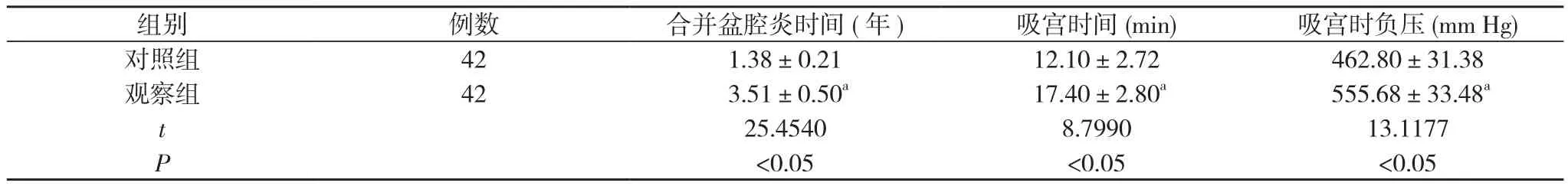
表2 引发宫腔粘连的相关危险因素分析()
注:与对照组比较,aP<0.05
组别例数合并盆腔炎时间(年)吸宫时间(min)吸宫时负压(mm Hg)对照组421.38±0.2112.10±2.72462.80±31.38观察组42 3.51±0.50a17.40±2.80a555.68±33.48at 25.45408.799013.1177 P<0.05<0.05<0.05
3 讨论
流产后由于刮宫手术损伤使宫腔粘连成为临床一种常见类并发症, 且伴随宫腔镜技术不断发展, 于宫腔镜下进行手术治疗能够对宫腔粘连加以分离或者切除, 使其成为宫腔粘连临床治疗标准方法[6]。对宫腔粘连, 其危险因素众多, 临床明确此因素和实施针对性防治举措有利于减少不孕发生,促进患者生存质量提高;本研究对宫腔粘连于宫腔镜下进行手术治疗效果和引发宫腔粘连的相关危险因素加以分析。
本研究结果显示, 观察组宫腔轻度粘连者手术总有效率100.00%高于中度粘连者的78.57%、重度粘连者的72.73%,差异均具有统计学意义(P<0.05), 说明临床粘连程度较轻者于宫腔镜下进行手术治疗效果显著, 能恢复宫腔形态和使月经量恢复正常。通过分析引发宫腔粘连的相关危险因素, 显示:其因素包括合并盆腔炎时间、吸宫时间和吸宫时负压,说明临床引发宫腔粘连的相关危险因素较多, 需于手术前对盆腔炎进行积极治疗, 使炎症程度降低, 且优化手术质量,对刮宫深度加以严格控制, 缩短吸宫时间和降低吸宫时负压。于宫腔镜下开展手术治疗能提高手术简便性和直观性, 扩大手术视野, 取得清晰影像资料, 可对患者宫腔粘连实际程度和坚韧性进行直接观察, 于直视下对粘连予以分离, 并减少对患者造成的损伤, 临床疗效显著[7-9];此外, 临床需积极采取有效措施以降低患者宫腔粘连程度, 提高手术治疗效果, 使患者月经量恢复正常, 减少不孕发生[10]。盆腔炎者将增加炎症反应, 导致宫腔粘连现象多发;考虑妊娠子宫壁偏软, 流产手术刮宫时对其深度不易控制, 如果过度刮宫和吸宫时间过长或者吸宫时的负压过大将较易刮掉子宫内膜的基底层, 增加流产手术后宫腔粘连发生风险。考虑受外部环境、样本例数等因素制约, 未对引发宫腔粘连的其他危险因素分析, 有待临床进一步研究加以补充。
总之, 临床对宫腔粘连者于宫腔镜下进行手术治疗可取得显著效果, 能够促进患者宫腔形态和月经量恢复, 且合并盆腔炎时间长、吸宫时间长和吸宫时负压高为引发宫腔粘连的相关危险因素, 需强化临床医师和患者重视度, 积极实施针对性防治措施, 以促进患者病情缓解和预后改善。
[1] 李超, 尉敏龄, 林小娜, 等. 中重度宫腔粘连分离术后复查期限对宫腔形态恢复的影响. 中华医学杂志, 2013, 93(45):3617-3619.
[2] 尉敏龄, 林小娜, 周枫, 等. 子宫球囊支架预防宫腔粘连的安全性和患者接受度评价. 中华医学杂志, 2014, 94(39):3095-3097.
[3] 王雪峰, 陈燕英, 刘海叶, 等. 大剂量戊酸雌二醇预防重度宫腔粘连分离术后复发的疗效. 实用医学杂志, 2013, 29(16):2716-2718.
[4] 乔琳, 何援利. 加用防粘连膜的综合方法治疗重度宫腔粘连的临床效果观察. 实用妇产科杂志, 2013, 29(9):686-690.
[5] 刘芳, 王美容. 经阴道超声成像和宫腔镜在宫腔粘连中的诊断价值. 医学影像学杂志, 2016, 26(6):1138-1140.
[6] 常亚杰, 张祖威, 陈玉清. 中重度宫腔粘连电切术后辅以人工周期治疗临床疗效观察. 中山大学学报(医学科学版), 2013, 34(1):104-108.
[7] 黄莉, 施江平, 蒋珺瑛. 宫腔镜下手术治疗宫腔粘连的临床疗效观察及宫腔粘连的相关危险因素分析. 中国妇幼保健, 2013, 28(23):3857-3859.
[8] 王海娜, 廖晟, 蒋优芬. 宫腔镜下手术治疗宫腔粘连的临床疗效观察及宫腔粘连的相关危险因素分析. 中国医师进修杂志, 2012, 35(36):7-9.
[9] 李满园. 宫腔镜下手术治疗宫腔粘连的临床疗效观察及宫腔粘连的相关危险因素分析. 中外女性健康研究, 2015(18):194.
[10] 曾薇薇, 古衍, 史文娟. 宫腔镜手术治疗宫腔粘连的疗效及危险因素分析. 中国实用医刊, 2015, 42(6):72-73.
Clinical analysis of hysteroscopic surgery for intrauterine adhesions and related risk factors of intrauterine adhesions
DAI Xia. Guangdong Leizhou City People’s Hospital, Leizhou 524200, China
Objective To analyze the clinical effect of hysteroscopic surgery for intrauterine adhesions patients and related risk factors inducing intrauterine adhesions. Methods A total of 84 abortion patients were divided according to whether to have intrauterine adhesion or not into control group (without intrauterine adhesion) and observation group (intrauterine adhesion and treated with hysteroscopic surgery), with 42 cases in each group. Analysis were made on surgical effect and related risk factors inducing intrauterine adhesions in two groups. Results The observation group had higher total surgical effective rate as 100.00% in mild adhesions than 78.57% in moderate adhesions and 72.73% in severe adhesions. Their difference had statistical significance (P<0.05). The observation group had longer combing pelvic inflammatory time and suction palace time, and higher negative pressure during uterine aspiration than the control group. Their difference had statistical significance (P<0.05). Long combing pelvic inflammatory time and suction palace time, and higher negative pressure during uterine aspiration were risk factors for intrauterine adhesions. Conclusion There are many risk factors associated with intrauterine adhesions, which should be paid attention to by clinicians and patients, and the corresponding prevention and treatment measures should be implemented. Hysteroscopic surgery shows significant therapeutic effect.
Hysteroscopic; Intrauterine adhesions; Surgery; Risk factors
10.14164/j.cnki.cn11-5581/r.2017.15.012
2017-05-26]
524200 广东省雷州市人民医院
