后路寰枢椎钉棒固定融合与非融合治疗Ⅱ型齿状突骨折的疗效比较
2017-08-07莫挺挺张文斌李宏杰方春养
莫挺挺,张文斌,李宏杰,方春养
·临床论著·
后路寰枢椎钉棒固定融合与非融合治疗Ⅱ型齿状突骨折的疗效比较
莫挺挺,张文斌,李宏杰,方春养
目的 比较后路寰枢椎钉棒暂时固定非融合与寰枢椎融合治疗Ⅱ型齿状突骨折的临床疗效。方法 将17例Ⅱ型齿状突骨折患者按融合与否分为两组:非融合组9例,一期行后路寰枢椎钉棒复位内固定,不进行植骨融合,骨折愈合后拆除内固定;融合组8例,行后路寰枢椎钉棒复位内固定的同时,行寰枢椎后路植骨融合。比较两组骨折愈合时间、术后颈痛VAS评分、颈椎旋转度、颈椎功能障碍指数(NDI)。结果 17例患者均成功植入寰枢椎椎弓根螺钉,术中复位满意,未发生椎动脉及脊髓损伤。患者均获得随访,时间12~20(16.1±2.1)个月。两组患者齿状突骨折均获得骨性愈合,愈合时间:非融合组为6~14(10.1±2.4)个月,融合组为7~16(10.3±3.2)个月,两组比较差异无统计学意义(P>0.05)。两组患者手术后颈痛均明显缓解,颈痛VAS评分:非融合组内固定拆除3个月后为(1.3±0.7)分,融合组骨折愈合后3个月为(2.2±0.7)分,两组比较差异有统计学意义(P<0.05)。颈椎旋转度:非融合组内固定拆除3个月后为142.5°±10.3°,融合组骨折愈合后3个月为80.0°±7.5°,两组比较差异有统计学意义(P<0.01)。NDI:非融合组内固定拆除3个月后为2.3%±1.2%,融合组骨折愈合后3个月为17.2%±2.8%,两组比较差异有统计学意义(P<0.01)。结论 后路寰枢椎钉棒固定非融合治疗Ⅱ型齿状突骨折效果良好,患者能够最大限度保留颈椎旋转活动范围,降低颈椎功能障碍。
齿状突骨折; 钉棒固定; 非融合;寰枢融合术
新鲜Ⅱ型齿状突骨折多为不稳定骨折,大都需要手术治疗。目前对于不稳定齿状突Ⅱ型骨折的最佳治疗方法仍存在争议[1]。齿状突螺钉能保留寰枢椎的旋转运动功能,被认为是治疗Grauer ⅡA型和ⅡB型齿状突骨折的最佳方法。但是齿状突螺钉不适合于ⅡC型骨折、复位不佳、骨质疏松等类型的齿状突骨折[2]。后路寰枢椎钉棒固定融合能恢复寰枢椎的稳定性,但是却丧失了寰枢椎的旋转功能。本研究对我科2013年1月~2015年6月收治的不适合行前路齿状突螺钉的新鲜Ⅱ型齿状突骨折患者采用一期后路寰枢椎钉棒内固定而不进行植骨融合、骨折愈合后二期取出内固定装置的方法,以保留寰枢椎的旋转功能,并与传统的寰枢椎固定融合相比较,观察术后颈椎旋转运动功能及临床疗效,报道如下。
1 材料与方法
1.1 病例选择 纳入标准:① Grauer ⅡC型骨折;② 骨折复位不佳;③ 老年骨质疏松患者;④ 枢椎椎体存在纵向骨折线或骨折线波及关节面的侧块骨折;⑤ 特殊体型不适合行前路齿状突螺钉固定,如短颈、桶状胸或胸椎后凸畸形者。排除标准:① Grauer Ⅱ A、Ⅱ B型骨折;② 伴有寰椎横韧带断裂;③ 超过3个月的齿状突骨折不愈合;④ 齿状突病理性骨折。
1.2 病例资料 本组纳入17例,患者均伴有颈痛及颈椎活动受限,无明显神经损伤及严重合并伤。术前均摄颈椎正位、侧位、张口位X线片,行颈椎三维CT、颈椎MRI等检查;均行颅骨牵引,牵引重量2~3 kg。按是否融合分为两组:① 非融合组:一期行后路寰枢椎钉棒复位暂时内固定,不进行植骨融合,骨折愈合后拆除内固定。9例,男6例,女3例,年龄25~69岁;车祸伤5例,坠落伤4例。② 融合组:行后路寰枢椎钉棒复位内固定的同时,行寰枢椎植骨融合。8例,男5例,女3例,年龄31~62岁;车祸伤4例,坠落伤4例。
1.3 手术方法 插管全身麻醉。患者俯卧位,颈椎适当前屈位。C臂机透视了解骨折复位情况,如复位不佳则透视下徒手颅骨牵引使骨折解剖复位,并持续颅骨牵引,牵引重量2 kg。颈后正中纵向切口,由枕后隆突至C2棘突,切口长6~8 cm。骨膜下剥离,向两侧显露枕骨、C1后弓、C2侧块,保留附丽在C2棘突的颈半棘肌。用神经剥离子探查寰椎侧块的内缘,并将C2神经根和静脉丛略向下推开,显露寰椎椎弓根下壁、内侧壁[3]。寰椎椎弓根螺钉的进钉点位于枢椎侧块中线上。距寰椎后弓上缘至少3 mm,内斜10°,上斜5°。枢椎椎弓根螺钉的进钉点位于枢椎侧块内上象限,显露枢椎椎板上缘和椎弓内缘后直视下进钉,内斜25°,上斜25°。攻丝后置入寰枢椎螺钉,置入预弯的连接棒。透视证实齿状突骨折及寰椎移位均复位满意后,非融合组不进行植骨,留置引流,直接关闭切口;融合组用磨钻将寰椎后弓、枢椎椎板及寰枢关节磨成粗糙面,取髂后上棘骨块,修剪后植于植骨床上,留置引流,关闭切口。
1.4 术后处理 去除颅骨牵引,颈托制动。术后24~48 h拔除引流管后佩戴头颈胸支具下床活动。外固定至骨折愈合。术后3、6个月行X线、CT检查,半年后每个月复查颈椎X线及CT,放射学评估由不参与诊治的独立影像科医生完成。当CT显示骨折端出现骨小梁通过、骨折线消失时认为骨折骨性愈合。非融合组证实齿状突骨折骨性愈合后行二期内固定取出术:全身麻醉下患者俯卧位,沿原颈后正中纵向切口,暴露并取出螺母及连接棒(将颈椎置于过屈、过伸位,透视证实无寰枢椎不稳和脱位后,取出寰枢椎螺钉,关闭切口)。
1.5 评估指标 ① 颈痛VAS评分:非融合组内固定拆除后3个月、融合组骨折愈合后3个月进行颈痛VAS评分。② 颈椎旋转度:颈椎总体旋转度为颈椎向左、向右旋转角度之和,非融合组内固定拆除后3个月、融合组骨折愈合后3个月评估颈椎旋转度。③ 颈椎功能障碍指数(NDI):根据NDI评分量表[4]进行评分,非融合组内固定拆除后3个月、融合组骨折愈合后3个月评估NDI。④ 骨折愈合时间:颈椎CT显示骨性愈合的时间为骨折愈合时间。

2 结果
2.1 手术情况 17例均成功采用寰枢椎短节段钉棒固定,骨折复位均满意。总共成功植入ø 3.5 mm、长度24~28 mm的寰枢椎螺钉68枚;手术时间1.5~3.0 h;出血量80~200 ml。未发生脊髓损伤、椎动脉损伤以及难以控制的寰枢椎静脉丛出血。
2.2 骨折愈合时间及颈痛VAS评分 17例均获得随访,时间12~20(16.1±2.1)个月。骨折愈合时间:非融合组为6~14(10.1±2.4)个月,融合组为7~16(10.3±3.2)个月,两组骨折愈合时间比较差异无统计学意义(t=0.154,P>0.05)。所有患者颈痛症状较术前得到明显改善,颈痛VAS评分:非融合组内固定拆除后3个月为(1.3±0.7)分,融合组骨折愈合后3个月为(2.2±0.7)分,两组比较差异有统计学意义(t=2.497,P<0.05)。
2.3 颈椎功能评估 非融合组CT显示骨折愈合后即拆除内固定,内固定拆除时间为6~14(10.1±2.4)个月,内固定拆除后3个月颈椎旋转度为142.5°±10.3°;融合组骨折愈合后3个月颈椎旋转度为80.0°±7.5°,两组比较差异有统计学意义(t=10.591,P<0.01)。非融合组内固定拆除后3个月NDI为2.3%±1.2%,融合组骨折愈合后3个月NDI为17.2%±2.8%,两组比较差异有统计学意义(t=12.889,P<0.01)。
2.4 两组典型病例 见图1、2。
3 讨论
3.1 新鲜Ⅱ型齿状突骨折的治疗方法 对于新鲜Ⅱ型齿状突骨折,传统的治疗方法包括Halo-vest、前路齿状突螺钉固定以及后路寰枢椎固定融合。Halo-vest对原始无移位的ⅡA型和Ⅲ型骨折效果好,但适应证有限且并发症多,容易发生再移位[5]。前路齿状突螺钉固定适合于ⅡB型骨折,能保留寰枢椎旋转功能,骨折愈合率相对较高,但是不适合ⅡC型骨折、齿状突骨折端复位不佳者、严重骨质疏松者、合并横韧带损伤者等,局限性明显。后路寰枢椎固定融合适用于不适合行前路齿状突螺钉固定者[6],但是植骨融合后,丧失了寰枢椎的旋转功能,且对下颈椎力线也产生不良影响。寰枢椎旋转功能占颈椎总体旋转度的50%~60%,因此,患者的颈椎总体旋转功能也将受到明显影响。本研究对于不适合行齿状突螺钉固定的新鲜Ⅱ型齿状突骨折采用后路寰枢椎钉棒内固定的治疗方法。
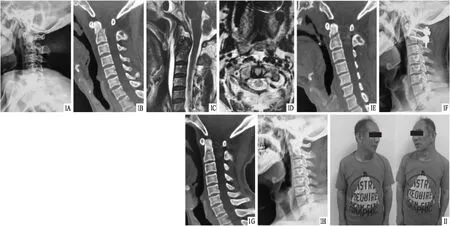
图1 非融合组患者,男,68岁,车祸伤,新鲜ⅡC型齿状突骨折 A.术前颈椎侧位X线片,显示齿状突骨折,颈椎生理曲度变直;B.术前CT矢状位重建,显示齿状突骨折,骨折线呈前下斜向后上;C.术前矢状位MRI,显示脊髓无压迫挫伤;D.术前横断位MRI,显示寰椎横韧带完整无断裂;E.术后矢状位CT,显示齿状突骨折端复位满意;F.术后颈椎侧位X线片,显示齿状突骨折端复位,生理性前凸恢复;G.术后9个月矢状位CT,显示齿状突骨折达到骨性愈合;H.内固定拆除术后颈椎侧位X线片,显示寰枢椎内固定拆除;I.内固定拆除术后3个月,颈椎左侧旋转约70°,右侧旋转约70°

图2 融合组患者,男,40岁,高处坠落伤,新鲜ⅡC型齿状突骨折,不适合行前路齿状突螺钉固定 A.术前颈椎侧位X线片,显示齿状突骨折;B.术前CT矢状位重建,显示齿状突骨折,骨折线呈前下斜向后上,寰椎向前脱位;C.术前矢状位MRI,显示脊髓无压迫挫伤;D.术后矢状位CT,显示齿状突骨折端复位满意,后方植骨融合;E.术后10个月颈椎侧位X线片,显示齿状突骨折骨性愈合;F.术后10个月,颈椎右侧旋转约40°,左侧旋转约40°
3.2 新鲜Ⅱ型齿状突骨折后路寰枢椎钉棒内固定的骨折愈合率 保守治疗新鲜Ⅱ型齿状突骨折不愈合率较高,应用普通支具不愈合率高达20%~60%[7]。齿状突螺钉固定的骨折不愈合率近20%,平均愈合率达82%,但骨折愈合时间长,需1年以上。而后路寰枢椎钉棒内固定提供了良好的三维稳定性,具有良好的抗旋转功能,坚强固定有利于骨折愈合,而且具有一定的提拉复位功能,可确保齿状突骨折解剖复位和寰枢椎间解剖复位,为齿状突骨折骨性愈合创造了绝佳的内固定条件。黄大耿 等[8]报道后路寰枢椎钉棒固定治疗Ⅱ型齿状突骨折的骨折愈合率达92.1%。本研究17例患者均达到骨性愈合,平均愈合时间9个月,均优于前路齿状突螺钉固定。
3.3 寰枢椎后路钉棒内固定保留新鲜Ⅱ型齿状突骨折术后寰枢椎旋转功能的可行性 Harms et al(2001年)介绍寰枢椎后路钉棒固定技术时,提出可以先期固定、后期取出内固定而部分保留寰枢椎的旋转功能,但并无相关的临床应用报道。国内外有较多的研究评估了各种治疗方法治疗新鲜Ⅱ型齿状突骨折的疗效,但是比较后路寰枢椎钉棒内固定融合与非融合的研究不多。Rizvi et al[9]比较了前路齿状突螺钉与后路寰枢椎固定融合的疗效,发现后路寰枢椎固定融合造成更严重的颈椎僵硬度。马向阳 等[10]报道,对不适合前路齿状突螺钉固定的新鲜Ⅱ型齿状突骨折患者,采用一期后路寰枢椎钉棒固定非融合、二期取出内固定的方法可保留寰枢椎的旋转功能。韩斌 等[11]报道,后路寰枢椎椎弓根内固定非融合治疗不适合前路齿突螺钉固定的Ⅱ型齿状突骨折,可以在一定程度上保留寰枢椎的旋转活动度,颈椎总体旋转活动度下降至同年龄组、同性别正常人群78.2%。Guo et al[12]比较了后路寰枢椎钉棒固定融合与非融合的临床疗效,发现非融合能降低颈椎的僵硬度及功能障碍。本研究比较了后路寰枢椎钉棒暂时固定非融合与永久固定融合的临床疗效,包括颈痛VAS评分、颈椎旋转度、NDI、骨折愈合时间,结果表明,非融合组颈痛VAS评分和NDI均低于融合组,颈椎旋转度优于融合组,两组的骨折愈合时间无明显差异。鉴于此,可以相信采用本项技术治疗新鲜Ⅱ型齿状突骨折能够最大限度保留颈椎旋转功能,降低颈椎功能障碍。
3.4 寰枢椎后路钉棒暂时固定非融合手术的适应证及禁忌证 Grauer ⅡC型齿状突骨折是本术式的主要适应证,其他一些如骨折复位不佳、老年骨质疏松患者、枢椎椎体存在纵向骨折线、特殊体型不适合行前路齿状突螺钉固定者也可作为适应证。对于GrauerⅡA和ⅡB型骨折,因其分别可以通过保守治疗、前路齿状突螺钉固定取得良好的疗效,而齿状突骨折合并寰椎横韧带断裂则需行后路寰枢椎融合获得寰枢椎的稳定,故均应视为本术式的禁忌证。
3.5 取出内固定时间 本组病例发现骨折愈合后就及时取出内固定。观察发现,内固定取出越早患者颈椎旋转功能恢复也越快、越完全。这可能和寰枢关节固定越久关节越僵硬有关。
3.6 本研究的不足 本研究病例数较少、随访时间较短,是一项初步的研究,无法对所保留旋转活动度的潜在影响因素(如年龄、性别、内固定时间等)进行有效的统计学分析;其次,本研究没有对其他治疗方法的疗效与非融合进行比较。未来研究需要增加病例数及随访时间,并与其他治疗方法的疗效进行比较。
[1] Huybregts J G, Jacobs W C, Vleggeert-Lankamp C L. The optimal treatment of type Ⅱ and Ⅲ odontoid fractures in the elderly: a systematic review[J]. Eur Spine J,2013,22(1):1-13.
[2] Dailey A T, Hart D, Finn M A, et al. Anterior fixation of odontoid fractures in an elderly population[J]. J Neurosurg Spine,2010,12(1):1-8.
[3] 罗文正,陈 诚,唐廷波,等.椎弓根内壁显露法在寰枢椎椎弓根固定中的应用[J].临床骨科杂志,2016, 19(1):8-10.
[4] Sterling M, Rebbeck T. The neck disability index (NDI)[J]. Aust J Physiother,2005,51(4):271.
[5] 闫 明,王 超,王圣林,等.新鲜齿状突骨折的分型与治疗方式选择[J].中国脊柱脊髓杂志,2009,19(9):650-655.
[6] 姚小涛,程 斌,丁真奇.寰枢椎椎弓根钉系统内固定治疗ⅡC型齿状突骨折[J].临床骨科杂志, 2015, 18(1):13-14.
[7] Hsu W K,Anderson P A.Odontoid fractures:update on management[J].J Am Aead Orthop Surg,2010,18(7):383-394.
[8] 黄大耿,郝定均.后路寰枢椎钉棒固定治疗齿状突Ⅱ型骨折愈合率的研究[C] .奥兰多AAOS美国骨科医师年会,2016.
[9] Rizvi S A, Fredo H L, Lied B, et al. Surgical management of acute odontoid fractures: surgery-related complications and longterm outcomes in a consecutive series of 97 patients[J]. J Trauma Acute Care Surg,2012,72(3):682-690.
[10] 马向阳,杨进城,尹庆水,等.后路寰枢椎钉棒固定非融合治疗新鲜Ⅱ型齿状突骨折保留寰枢椎旋转功能的临床初探[J].中国脊柱脊髓杂志, 2013,23(5): 411-415.
[11] 韩 斌,陈其昕,李方财,等.后路寰枢椎椎弓根非融合固定治疗Ⅱ型齿突骨折[J].中华骨科杂志, 2015, 35(5):542-550.
[12] Guo Q F,Deng Y,Wang J,et a1.Comparison of clinical outcomes of posterior C1~C2temporary fixation without fusion and C1~C2fusion for fresh odontoid fractures[J].Neurosurgery, 2015, 78(1):77-83.
(接收日期:2017-04-06)
Comparison of clinical outcomes of posterior C1~C2temporary screw-rod fixation without fusion and C1~C2fusion for type Ⅱ odontoid fractures
MOTing-ting,ZHANGWen-bin,LIHong-jie,FANGChun-yang
(SectionⅢ,DeptofOrthopaedics,theFirstPeople′sHospitalofWenlingCity,Wenling,Zhejiang317500,China)
Objective To compare the clinical outcomes between the posterior C1~C2temporary screw-rod fixation technique and the posterior C1~C2fusion technique in the treatment of typeⅡodontoid fracture.Methods Seventeen patients with type Ⅱodontoid fractures were enrolled,and were randomly divided into non-fusion group (9 cases) and fusion group(8 cases).Non-fusion group was treated by using temporary C1~C2pedicle screw-rod fixation and without fusion,and fusion group was treated by using C1~C2pedicle screw fixation with fusion.The differences between the two groups in the visual analogue scale (VAS) for neck pain, degree of cervical rotation, neck disability index (NDI)and fracture healing time were analyzed. Results All pedicle screws were successfully placed and satisfactory fracture reduction was achieved and maintained by internal fixation in all of the 17 patients,and no neurovascular injury was noted.All cases were followed up for 12~20(16.1±2.1) months. The fracture healing time in non-fusion group was 6~14(10.1±2.4)months,and was 7~16(10.3±3.2) months in fusion group.There was no significant difference between two groups(P>0.05).The neck pain was released significantly after operation.The neck pain VAS in non-fusion group at 3 months after removal of internal fixation was (1.3±0.7),and was (2.2±0.7) in fusion group at 3 months after fracture healing. There was statistically significant difference between two groups(P<0.05).The cervical rotation was 142.5°±10.3° in non-fusion group at 3 months after removal of internal fixation,and was 80.0°±7.5° in fusion group at 3 months after fracture healing.There was statistically significant difference between two groups(P<0.01). NDI was 2.3%±1.2% in non-fusion group at 3 months after removal of internal fixation,and was 17.2%±2.8% in fusion group at 3 months after fracture healing. There was statistically significant difference between two groups (P<0.01).Conclusions The clinical outcomes of posterior C1~C2temporary screw-rod fixation without fusion in the treatment of typeⅡodontoid fractures are good.Patients can retain the maximum cervical rotation range, and reduce cervical dysfunction.
odontoid fractures; screw-rod fixation; nonfusion;atlantoaxial fusion
10.3969/j.issn.1008-0287.2017.03.004
温岭市第一人民医院骨三科,浙江 温岭 317500
莫挺挺,男,硕士,主治医师,主要从事脊柱、创伤骨科研究,E-mail:ricemo@163.com
R 683.2;R 687.3
A
1008-0287(2017)03-0272-04
