IPC辅助护理对THR术后下肢静脉血流变的影响
2017-07-24陈俊丽王莹
陈俊丽 王莹
·护理研究·
IPC辅助护理对THR术后下肢静脉血流变的影响
陈俊丽 王莹
目的 观察间歇充气挤压泵对全髓关节置换术(THR)后下肢静脉血流动力学的影响。方法 选择40例行THR手术且术前排查无DVT的患者,随机分为对照组(A组,术后予常规护理)和试验组(B组,术后予间歇充气挤压泵辅助护理)。于术前、术后即刻及术后1~6 d,每日测定2组股静脉的血流峰速度、血流平均速度、单位时间血流量、下肢周径(术前及术后1~6 d)及引流量进行对比分析。术后7 d筛查2组下肢有无DVT形成。结果 2组股静脉血流变比较,术前及术后即刻差异无统计学意义(P>0.05),术后1~6 d内B组则明显优于A组(P<0.01)。2组下肢周径手术前后比较,A组术后1~4 d内差异有统计学意义(P<0.01),B组于术后第1天差异有统计学意义(P<0.05)。2组术后引流量差异无统计学意义(P>0.05)。术后7 d 2组下肢筛查均无DVT形成。结论 IPC模仿了踝关节运动促进静脉血液回流的机制,可以达到稳定、快速促进静脉血液回流的效果。
间歇充气挤压泵;深静脉血栓形成;全髓关节置换术;血流动力学
深静脉血栓形成(deep venous thrombosis,DVT)是髋关节、膝关节置换术后的严重并发症之一。据统计,全髋关节置换术(total hip replacement,THR)后,DVT的发病率在西方国家约为64.3%[1],我国约为40.0%[2]。目前预防DVT的常用方法有抗凝药物抗凝疗法[3]、辅助物理预防DVT的方法、药物-物理联合预防法、DVT的护理预防、传统预防性护理:(如下肢穿戴循序减压弹力袜[3])、治疗性预防护理和血管腔内支架置入预防护理。近年来研究发现,间歇充气挤压泵(intermittent pneumatic compression,IPC)辅助护理可有效预防术后DVT的发生,而被广泛应用,但我国对于应用IPC预防DVT作用机制的研究较少。因而,该实验就IPC对THR术后下肢静脉血流变的影响进行了对比分析研究,为预防DVT的护理措施提供一定的参考依据。
1 资料与方法
1.1 一般资料 选择河北工程大学附属医院于2014年5月至2016年5月实施单侧全髋关节置换的患者中,选取40例患者为研究对象,男25例,女15例;年龄50~80岁;且所选试验对象的病例中,均有清晰的基本信息(年龄、性别、体重)和手术相关信息(手术时间及术中出血量)。
1.2 纳入标准 (1)股骨头缺血性坏死且拟行单侧全髋关节置换术;(2)排除如下既往病史者:充血性心力衰竭、DVT、肺栓塞、血液病及周围血管疾病;(3)术前行尿常规、血常规、出凝血时间、肝肾功能及胸部平片检查全部无异常;(4)术前经多普勒彩超检查无下肢DVT。
1.3 分组及试验方法 针对遴选试验研究对象,随机分为对照组(A组)和试验组(B组),每组20例。A组:THR术后行常规护理(指导患者主动屈伸活动踝关节、股四头肌等长收缩、下肢被动按摩)。B组:THR术后行IPC护理。术前告知患者及家属IPC的使用方法、注意事项及目的;术后立刻行IPC应用且持续实施,分别于术后第2~6天规定时间实施IPC(工作时间1~2 h后间歇10~20 min)。
1.4 观察指标及方法
1.4.1 血流变参数及计算方法:静脉血流峰速度(peak venous velocity,Vp):随机取3个周期血流峰速度值并计算其平均值。血流平均速度(average venous velocity,Va):研究对象的血流峰速度,用彩色多普勒超声仪分别测量并计算其平均值。血流量(Blood Flow,BF):根据彩色多普勒超声仪计算公式进行计算。
1.4.2 测量下肢周径反映血液回流情况:术前1 d及术后每天于髌骨上、下缘10 cm处分别测量下肢周径。
1.4.3 伤口出血情况检测:为术后留置负压引流的液量。
1.4.4 DVT形成率检测:以有无下肢胀痛、胸闷、呼吸困难,患肢肤色、皮温及有无紫绀征象作为DVT发生的诊断标准,并于术后7 d行下肢深静脉系统彩色多普勒超声检测有无DVT形成。
2 结果
2.1 2组患者THR手术前后血流变指标比较 术前及术后即刻,2组股静脉血流变指标Vp、Va、BF比较差异无统计学意义(P>0.05),这表明2组在手术前后未经护理措施干预时,下肢静脉血液回流差异无统计学意义(P>0.05)。而术后1~6 d,B组血流变指标均明显优于A组(P<0.01),尤以术后1~3 d最为显著。见表1,图1~4。
表1 2组患者手术前后血流变指标比较 ±s
注:与A组比较,*P<0.01
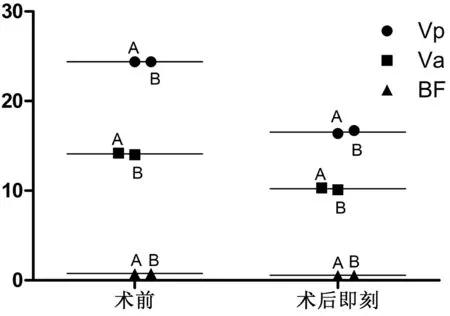
图1 2组术前及术后即刻血流变指标比较
2.2 2组患者THR手术前后下肢周径变化 A组术后1~4 d下肢周径测量值手术前后差异有统计学意义(P<0.01)。而术后5 d 2组比较差异无统计学意义(P>0.05)。这表明术后血液瘀滞导致肢体肿胀,并随术后运动的增加,肿胀逐渐减轻。B组术后1 d下肢周径测量值手术前后差异有统计学意义(P<0.05),而术后2~6 d比较差异无统计学意义(P>0.05)。这表明术后应用IPC可以改善血液瘀滞状态从而达到迅速消肿的效果,也就是说术后下肢有一过性肿胀表现。见表2,图5、6。
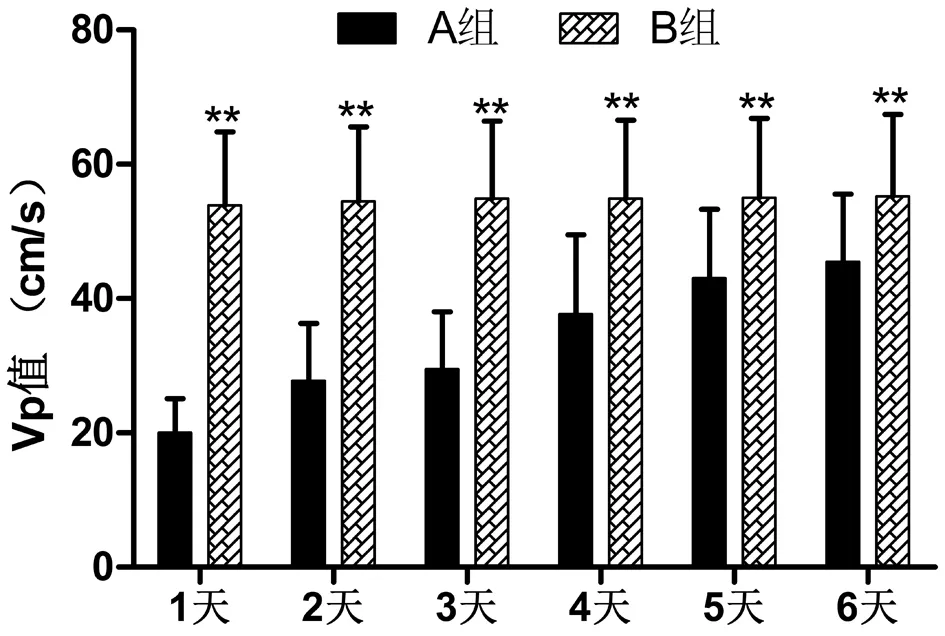
图2 2组不同天数Vp值比较
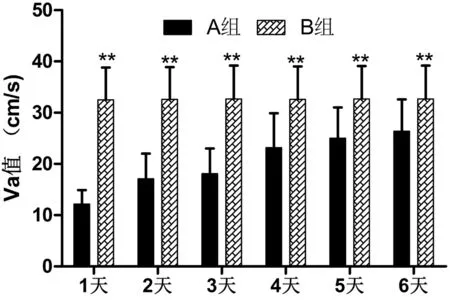
图3 2组不同天数Vp值比较

图4 2组术后不同天数BF值比较
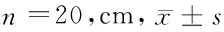
时间A组膝上膝下B组膝上膝下术前1d45.25±3.5233.93±2.5845.31±3.7531.86±2.10术后1d47.01±3.42#34.03±2.61#44.85±3.82#31.93±2.09*术后2d46.91±3.40#33.82±2.61#44.51±3.76*31.91±2.07术后3d46.34±3.45#32.76±2.53#44.50±3.7831.88±2.05术后4d45.65±3.39#32.05±2.4644.48±3.7131.85±2.06术后5d44.67±3.2132.03±2.4344.46±3.6831.81±2.04术后6d44.59±3.2432.05±2.5144.39±3.7231.79±2.03
注:与术前第1天比较,*P<0.05,#P<0.01

图5 手术前后2组膝关节髌上周径的比较
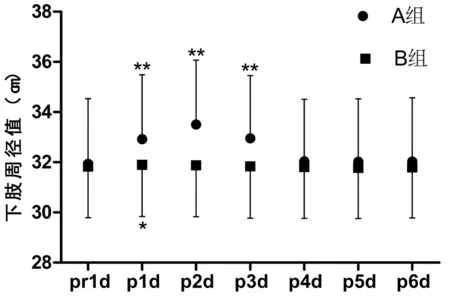
图6 手术前后2组膝关节髌上周径的比较
2.3 2组患者THR术后伤口引流液量比较 全髋关节置换术后,2组引流管引流量比较,差异无统计学意义(P>0.05)。这说明全髋关节置换术后辅助应用IPC不会增加手术切口周围组织的出血量。见表3。
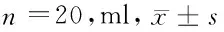

组别引流量t值P值A组341.9±80.51.04>0.05B组379.8±69.4--
2.4 术后A、B 2组DVT形成发生率 将膝关节上髌骨上10 cm处测得的周径与术前比较,A组周径增加大于1.5 cm(1.66 cm,1.76 cm)2例,但是从外观上看,该2例患肢术后下肢肤色、皮温及浅静脉怒张等情况差异无统计学意义(P>0.05),并于术后第3天呈逐渐消退现象。手术后第7天,对所有患者行临床外观观察均未发现栓塞征象、彩超检查均未探及深静脉血栓形成。
3 讨论
在我国,虽然人工髋、膝关节外科的起步较西方国家晚,但近年随着学术交流的频繁化和注重新技术引进等举措的开展,该领域的技术得到了迅速发展。伴随手术技术、手术相关麻醉技术及相关药物治疗水平的提高,置换假体质量的改善和术后有效的康复治疗,使患者接受手术的机会得到大大增加。因我国人口老龄化趋势日益增加,对接受髋、膝关节置换的老年患者人数也在逐年增加,因此,该手术后深静脉血栓形成的发生率也呈现升高趋势。
然而,目前我国针对预防THR和TKR术后DVT形成的研究报道尚未不足。为此,我们就IPC在关节置换术后预防DVT形成的预防效果和血流变机制展开了研究。
THR术中、术后均可能会对下肢静脉血流变造成一定的影响,患者因采取的术式不同要求摆放不同的手术体位。无论患者手术时采取什么样的手术体位,下肢血管系统均会因体位的摆放而受到牵拉、变形,而造成血管壁的损伤,导致血液回流障碍[5,6]。鉴于该理论基础,传统预防DVT形成的主要措施有:抬高患肢、早期行患肢的主动或被动功能训练等。而该实验对比分析了THR术后传统护理和IPC辅助护理对患肢股静脉血流改变的影响及其依从性评价,旨在肯定IPC的优越性、有效性和简易性,从而为IPC的临床应用提供一定的相关可能理论依据。
IPC辅助护理较常规护理有效改善了THR术后对患肢血液造成的瘀滞状态。A组术后血流改变的趋势变化结果表明,静脉瓣膜功能正常、骨骼肌持续性收缩和胸腔负压吸引可能是影响下肢静脉血液回流的主要原因。术后即刻Vp较术前明显减慢(P<0.01)和术后BF较术前明显减少(P<0.0l)。这一结果表明,术后影响下肢血流淤滞可能存在的原因:(1)手术操作过程中为适应手术对肢体体位的特殊要求,肢体不得不受牵拉、过度内收或内旋及外旋,从而造成下肢静脉系统的扭曲,导致静脉系统正常功能受损。(2)手术所需的相关麻醉作用,减弱了下肢肌肉组织的收缩能力,从而降低了“肌肉挤压泵”的功能,这些功能减低增强了下肢血管系统内血液的留滞程度。(3)手术相关性疼痛减弱了呼吸系统的功能,降低了胸腔负压对血液回流的促进作用。另外,术后2、3 d的Va及BF均明显高于术后1 d,这可能与术后2、3 d医护人员开始指导和督促患者行下肢活动因素有关。但是术后4 d Vp明显增快可能与留置引流管的去除减轻了疼痛因素有关。于术后第5天,与术前比较Vp、Va的平均值分别增加了78%、77%,而术后第6天,二者比较差异无统计学意义(P>0.05),这可能与患者年龄较大有关:首先,老年人静脉本身的病理性改变、下肢肌肉松弛、肌肉调节能力下降等原因,导致挤压泵作用减弱[8]。其次,老年人踝关节活动范围(ankle joint-range of motion,AJ-ROM) 减小,导致腓肠肌肌肉泵的效应性降低,不利于促进血流回流作用。 Back等[9]研究表明,80岁患者与50岁比较,其AJ-ROM下降了15%。再次,老年人体弱、易疲劳限制了术后活动的强度。因此,传统护理在一定程度上改善了THR术后血流淤滞的状态。B组患者在术后没有马上应用IPC时,手术相关性麻醉作用可使下肢肌群仍处于麻痹、松弛状态,这造成了静脉系统血流速度的明显减慢(P<0.01)。应用IPC后,Va及单位时间BF明显增加(P<0.01)。而术后1~6 d Va及BF差异无统计学意义(P>0.05)。这表明应用IPC给予下肢循环的挤压显著增快了术后下肢静脉血液回流的速度、有效地改善了术后血液淤滞状态。另外,IPC的机械性对静脉血流变的影响是相对恒定、可调控的,在一定程度上有效地避免了患者术后因疼痛、体力下降、留置引流管等因素造成的主观早期活动意愿下降,肢体静脉系统血流瘀滞、回流障碍的局限性。
IPC对下肢的挤压作用,增加了血液回流,有效地促进了术后患肢肿胀的消退。分析THR术后下肢周径的变化趋势,A组患者术后1 d,髌骨上、下10 cm处的周径均较术前显著增加(P<0.01),且于术后第2天达到最大,后随术后天数的增加二者的差异性逐渐变小,至术后第5天二者的这种差异接近消失。这说明术后患肢组织肿胀程度与术后时间的长短成反向线性关系,从而也进一步揭示了术后下肢组织肿胀与静脉系统血流变学间变化的关系。究其原因可能为:(1)术中因体位要求,患肢不得不变换摆放,从而造成了股静脉被迫受牵拉、变形引发的血液流变学改变,静脉内局部血液瘀滞性血管容量增加致使压力增高,血管内体液外渗至组织间隙而引发水肿。(2)术区组织内微小静脉系统及淋巴管系统受损,加重了远端血运的回流障碍。术后4 d才表现出血液回流明显增快、肢体肿胀逐渐减退的情况增加了DVT形成的风险。B组患者术后1 d,患肢髌上、下周径大小与术前比较均有增大 (P<0.01);但术后2~6 d两者比较则无明显改变。这说明应用IPC可以增加对术后下肢的挤压作用,避免了手术过程中或术后功能锻炼下肢因股静脉受牵拉而造成的血流变学改变导致的局部血液瘀滞[10,11];这种挤压作用具有“足踝泵”的机制,在一定程度上利于促进下肢静脉系统的血液回流和减轻了因局部静脉瘀滞性充血造成的节段性压力。这些作用均可利于术后患肢肿胀的消退。
THR术后应用IPC不会增加术区组织的渗血量及其风险,消除了患者对此产生的心理负担,增强了患者术后早期活动的意愿,有效预防了DVT的形成。由于THR的创伤性相对较大,术区组织渗血风险较高,容易导致髋关节关节腔内及其周围组织渗血形成血肿,从而增加了局部术后感染或周围组织瘢痕愈合影响髋关节的功能。为此,术后术区留置引流管畅通引流极其重要。然而,术后又不得不应用抗凝药物来改变血液的高凝状态进行预防DVT的形成,但应用抗凝药物可以增加术后关节腔引流液量[12]。就这一矛盾而言,本实验进行了常规护理与辅助应用IPC的对比研究,结果发现二者术后引流液量无差别。这说明IPC应用并不会增加患者术后伤口出血的危险性,这可以消除患者对术后因留置引流管会增加伤口出血的误解,从而增强了患者早期活动的意愿。
IPC辅助护理可能降低术后DVT的发生率。于术后7 d,对2组患者行下肢深静脉多普勒彩色超声筛查,均无深静脉血栓形成。导致此试验结果的可能原因:(1)试验遴选对象数量小,在一定程度上不能反映深静脉血栓的形成率。(2)硬膜外麻醉可以减少术后DVT的发生率[13,14],恰好本试验的研究对象均采用了硬膜外麻醉。(3)在进行急性DVT检查时,彩色多普勒超声检查存在一定的假阴性[15]。虽然本实验存在样本量较小、2组DVT的发生率差异无统计学意义(P>0.05),但上述内容证实,IPC利于术后下肢静脉系统血液的回心流量,一定程度上可有效防止DVT的形成。
全髋关节置换术后容易造成患者下肢静脉血液的淤滞。采用IPC模仿患者人为主动、被动功能锻炼促进静脉血流回心循环的机制,而有效预防术后患者深静脉血栓的形成,且IPC具有可控性、稳定性、高效性的特点。
1 Woolson ST.Itermittent pneumatic compression porophylaxis for proximal deep venous thrombosis after total hip replacement.J Bone Joint Sugr(Am),1996,78:1735.
2 吕厚山,徐斌.人工关节置换术后下肢深静脉血栓形成.中华骨科杂志,1999,19:155.
3 王勇,曹平.低分子肝素对人工全膝关节置换患者失血的影响.河北医药,2013,35:3092-3093.
4 Kahn SR,Shapiro S,Ducruet T,et al.Graduated compression stockings to treat acute leg pain associated with proximal DVT.A randomised controlled trial.Thromb Haemost,2014,112:1137-1141.
5 Salzman WE,Harris WH.Prevntion of venous thromboembolism in torhopaedic patients.J Bone Joint Surg Am,1976,58:903-913.
6 Ahmed O,Ng J,Patel M,et al.Endovascular Stent Placement for May-Thurner Syndrome in the Absence of Acute Deep Vein Thrombosis.J Vasc Interv Radiol,2016,27:167-173.
7 Wilson D,Cooke EA,Mcnally MA,et al.Changes in coagulability as measured by thrombelastography following surgery for proximal fracture.Injury,2001,32:765-770.
8 王嘉桔主编.周围血管疾病学术研究.第1版.北京:人民军医出版社,2001.153-155.
9 Back TL,Padberg FT,Araki CT,et al.Limited range of motion is aignificant factor in venous ulceration.J Vasc Surg,1996,22:519-523.
10 Woolson ST,Watt JM.Intermittent pneumatic compression to prevent proximal deep venous thrombosis during and after total hip replacement.Journal of bone and joint surgery,1991,73-A:507-512.
11 Kim YH,Chol IY,Park MR,et al.Prophylaxis for deep vein thrombosis with aspirin or low molecular weigh dextran in Korean patients undergoing total hip replacement.A randomized controlled trial.Int Orthop,1998,22:6-10.
12 Warwick D,Harrison J.Comparison of the use of a foot pump with the use of low-molecular-weight.A prospective,randomized trial.Bone Joint Surg Am,1998,80:1158-1166.
13 殷晓红.预防人工关节置换术后下肢深静脉血栓形成的护理对策.中华护理杂志,2001,36:330-333.
14 Modig J,Borg T.Thromboembolism after total hip replacement:role of epidural and general anesthesia.Anesth Analg,1983,62:174-80.
15 阎冰,张春雨.彩色多普勒超声早期监测人工关节术后深静脉血栓的价值.中华超声影像学杂志,2000,9:365-366.
10.3969/j.issn.1002-7386.2017.14.042
项目来源:邯郸市科学技术研究与发展指导计划项目(编号:1423108064-3)
056002 河北省邯郸市,河北工程大学附属医院骨科(陈俊丽);河北工程大学医学院(王莹)
R 473.6
A
1002-7386(2017)14-2220-05
2017-01-17)
