小儿先天性肠闭锁手术方式的效果比较分析
2017-07-13于惊蛰余楠岳峰
于惊蛰+余楠+岳峰
[摘要] 目的 分析小儿先天性肠闭锁不同手术方式的效果,为选择个性化治疗方案提供参考。方法 回顾性分析该院2014年1月—2016年12月收治的42例先天性肠闭锁患儿资料,观察患儿不同Grosfeld 分型、闭锁类型、手术方式的效果和并发症。结果 42例患儿治愈率为85.71%, Grosfeld I型、II型治愈率均为100.00%,显著高于III型、IV型的69.23%、33.33%(P<0.05)。回肠闭锁、空肠闭锁治愈率分别为78.95%、83.33%,低于十二指肠和结肠闭锁的100.00%、100.00%(P<0.05)。术后并发症发生率为19.05%。扩张肠管切除、端端吻合术痊愈率为85.71%,十二指肠侧侧吻合术痊愈率为100.00%,十二指肠空肠侧侧吻合术痊愈率为100.00%,隔膜切除,肠管纵切横缝合术痊愈率为83.33%,造瘘术痊愈率为100.00%,经秩和检验差异无统计学意义(P>0.05)。结论 小儿先天性肠闭锁应根据肠闭锁临床表现、闭锁部位、Grosfeld 分型及术中肠管活力、保留长度等确定个性化手术方式,以获得良好的手术效果。
[关键词] 小儿;先天性肠闭锁;手术方式;效果;分析
[中图分类号] R726 [文献标识码] A [文章编号] 1674-0742(2017)05(c)-0108-03
[Abstract] Objective To analyze the effect of different operation methods in congenital intestinal atresia surgery in children and provide reference for the selection of individual treatment plan. Methods 42 cases of children with congenital intestinal atresia in our hospital from January 2014 to December 2016 were selected and the Grosfeld type, atresia type, operation effect and complications of children were observed. Results Of 42 cases, the cure rate was 85.71%, and the cure rate of children of Grosfeld I type and II type was 100% and 100%, which were obviously higher than those of children of III type and IV type (69.23% and 33.33%),(P<0.05), and the cure rate of atresia of ileum and jejunum was lower than that of duodenum and colonic atresia(78.95%,83.33% vs 100.00%,100.00%),(P<0.05), and the incidence rate of postoperative complications was 19.05%, and the cure rate of dilated loop incision and end-to-back anastomose was 85.71% and the cure rate of duodenum side-to-side anastomoses and duodenum jejunal side-to-side anastomoses was 100.00% and 100.00%, and the cure rate of intestinal duct longitudinal incision and transverse and nephrostomy was 83.33% and 100.00%, and the difference was not statistically significant(P>0.05). Conclusion The congenital intestinal atresia in children should determine the individual operation method according to the clinical manifestations of intestinal atresia, atresia site, Grosfeld type and intraoperative intestinal duct vitality thus obtaining a good operation effect.
[Key words] Children; Congenital intestinal atresia; Operation method; Effect; Analysis
先天性腸闭锁是小儿消化道最严重的畸形之一,也是引起肠梗阻的重要原因[1]。该病早期诊断困难,曾是严重威胁新生儿生存的危重疾病[2]。近年来,随着医疗技术水平的提高,新生儿重症监护、麻醉、肠外营养等技术的开展,先天性肠闭锁的死亡率和并发症发生率有所下降,但术后肠梗阻和短肠综合征仍是影响患儿预后的主要并发症,两种并发症患儿往往需要反复手术及营养支持治疗,高昂的治疗费用成为家属放弃治疗的主要原因[3]。该研究通过对2014年1月—2016年12月收治的42例小儿先天性肠闭锁患儿手术方式和效果的分析,有助于临床选择个性化治疗方案,提高治愈率,减少术后肠梗阻和短肠综合征等严重并发症发生率,现报道如下。
1 资料与方法
1.1 一般资料
该院共收治了先天性肠闭锁患儿42例,男22例,女20例,其中足月儿33例,早产儿9例,出生时平均体重(2659.7±212.8)g,术前合并其它畸形6例,其中美克儿憩室1例,先天性心脏病2例,肠旋转不良2例,环形胰腺1例。Grosfeld 分型I型20例,II型6例,IIIa型11例,IIIb型2例,IV型3例。闭锁部位分别为回肠闭锁19例,占45.24%;空肠闭锁12例,占28.57%;十二指肠闭锁8例,占19.05%;结肠闭锁3例,占7.14%。36例患兒临床表现为呕吐,呕吐物由胆汁样逐渐转为黄色粪水样;32例表现为进行性腹胀,其中12例出现发热症状。
1.2 方法
所有患儿术前先给予营养支持治疗,保持水、电解质平衡等治疗。术前儿科专业麻醉师对患儿的麻醉风险进行评估。患儿均幵腹探查,根据肠闭锁临床表现、闭锁部位、Grosfeld 分型及术中肠管活力、保留长度等决定手术方式。术后静脉输入多巴胺改善微循环,并连续使用新鲜冰冻血浆3~5 d,10 mL/kg;术后禁食,给予静脉足量高营养,可以进食后逐渐减量。其中21例行扩张肠管切除、端端吻合;6例行十二指肠侧侧吻合术;1例行十二指肠空肠侧侧吻合术,6例行隔膜切除,肠管纵切横缝;6例行造瘘术。其中2例患儿开腹后发现回肠多段闭锁,家属要求放弃治疗。
1.3 观察指标
观察先天性肠闭锁患儿不同闭锁部位、Grosfeld 分型、不同手术方式预后情况、并发症发生情况。
1.4 统计方法
应用SPSS 13.0统计学软件处理数据,计数资料采用χ2检验,等级组间比较采用wilcoxon秩和检验,P<0.05为差异有统计学意义。
2 结果
2.1 预后情况
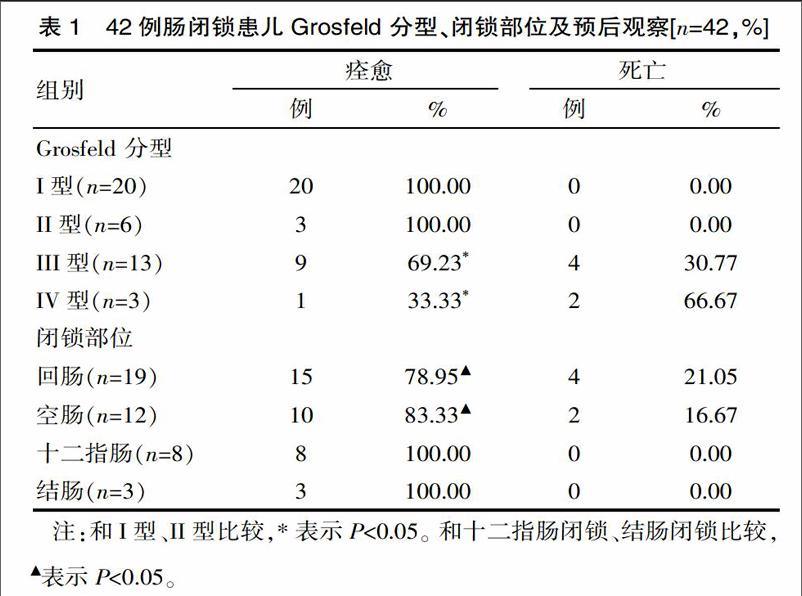
42例患儿治愈出院36例,治愈率为85.71%,其中Grosfeld 分型I型、II型治愈率均为100.00%,III型、IV型治愈率分别为69.23%、33.33%,显著低于I型、II型(P<0.05)。回肠闭锁、空肠闭锁患儿治愈率分别为78.95%、83.33%,治愈率显著低于十二指肠闭锁和结肠闭锁的100.00%、100.00%(P<0.05)。死亡6例,死亡率为14.29%。死亡原因:院内死亡2例,死亡原因分别为吻合口梗阻和术后肺部感染;术中家属要求放弃治疗2例,出院回家后均未再治疗最终死亡,放弃治疗原因为开腹后发现回肠多段闭锁。2例患儿术后持续肠梗阻,家属要求放弃治疗,出院回家后均未再治疗最终死亡。死亡的6例患儿肠闭锁类型分别为回肠闭锁4例,空肠闭锁2例。术后发生切口感染2例,肠梗阻3例,肺部感染1例,短肠综合症1例,并发症发生率为19.05%,2例切口感染患儿经换药再次缝合后痊愈。1例短肠综合症患儿术后给予特殊营养素和静脉营养支持,肠道功能于术后7 d恢复。1例肠梗阻患儿经再次手术后痊愈出院,2例应家属要求放弃治疗。见表1。
2.2 不同术式患儿预后比较
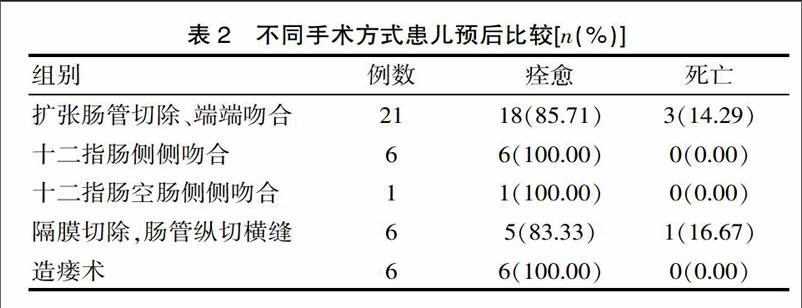
21例行扩张肠管切除、端端吻合术痊愈率为85.71%,6例行十二指肠侧侧吻合术痊愈率为100.00%,1例行十二指肠空肠侧侧吻合术痊愈率为100.00%,6例行隔膜切除,肠管纵切横缝合术痊愈率为83.33%,6例行造瘘术痊愈率为100.00%,经秩和检验,不同术式痊愈率差异无统计学意义(P>0.05)。见表2。
3 讨论
先天性肠闭锁是新生儿严重的消化道畸形之一[4],是肠管发育停滞,产前或出生后发现一处或多处闭锁,可发生于肠道的任何部位,是患儿生命的严重威胁[5]。目前先天性肠闭锁的发病机制尚未完全阐明,可能与胚胎发育期神经发育异常、血液循环障碍、肠管空化不全、炎症及免疫机制等有关。据相关文献报道,先天性肠闭锁高发部位是小肠,其次是十二指肠、结肠[6]。林忠亮等[7]报道诊治的45例先天性肠闭锁患儿中回肠闭锁26例,占57.78%,其次是空肠闭锁13例,占28.89%。该组42例患儿肠闭锁部位按发生率高低依次为回肠闭锁占45.24%;空肠闭锁占28.57%,与林忠亮等报道基本相符。
手术是治疗先天性肠闭锁唯一有效的手段[8],术式的选择是根据肠闭锁临床表现、闭锁部位、及Grosfeld 分型来定。选择合理的术式对提高患儿治愈率十分重要。该院新生儿外科在治疗时参考术前检查情况,采用开腹探查,根据术中肠管活力、保留长度等分别采用扩张肠管切除、端端吻合术,十二指肠空肠侧侧吻合术,十二指肠空肠侧侧吻合术,隔膜切除,肠管纵切横缝术和造瘘术。从不同手术方式治疗的效果显示,痊愈率分别为85.71%、100.00%、100.00%、83.33%、100.00%,经秩和检验,不同术式痊愈率差异无统计学意义。而Grosfeld 分型I型、II型治愈率显著高于III型、IV型患儿,差异有统计学意义。说明Grosfeld 分型高患儿对手术效果有明显影响,而选择合理的术式对提高患儿治愈率有十分重要的作用。
该研究认为对于十二指肠闭锁患儿,首选术式为十二指肠侧侧吻合术,该组患儿中8例十二指肠闭锁患儿5例采用此术式,行钻石样吻合。此法创伤小,更符合新生儿生理特点,术后肠道功能恢复快,优于十二指肠空肠吻合术和胃空肠吻合。对于空回肠闭锁患儿我们采用以扩张肠管切除、端端吻合为主的术式。近年来研究发现,扩张肠管肌间神经丛、粘膜下神经丛和神经节细胞显著低于正常肠段,导致闭锁段肠管蠕动功能差,因此多数学者主张对闭锁肠段近端4~10 cm,远端 2~5 cm进行切除,然后楔形切除端扩大肠管对系膜缘,使近远端吻合口直径之比>1.5∶1,行端端吻合[9],而不主张行端侧吻合。原因是端端吻全近、远端肠管直径相差不大,有利于肠内容物通过,而且术后肠管条件较好,更利于肠功能恢复。而端侧吻合术如果近、远端肠管直径相差大,不但会增加吻合的操作难度,而且还易出现盲袋综合征[10]、术后吻合口梗阻及吻合口瘘等并发症,不利于肠功能的恢复。但扩张肠管切除、端端吻合术后仍有3例患儿死亡,原因是Grosfeld 分型III型、IV型及多段肠闭锁。对于闭锁部位在结肠的患儿我们采用扩张肠管切除,在无腹膜炎,无肠穿孔,一般情况允许时尽可能行端斜一期吻合术,而不主张做肠造瘘术和二期吻合术。因为二期吻合术会增加肠管壁的比差和远、近断端口径比值,影响预后。
综上所述,该研究结果显示,小儿先天性肠闭锁应根据肠闭锁临床表现、闭锁部位、Grosfeld 分型及术中肠管活力、保留长度等确定个性化手术方式,可获得良好的手术效果。同时早期诊断,及时手术也是提高患儿存活率的关键,而且在合理选择术式的同时还要努力提高操作技术,术中关闭肠系膜裂孔时应做好肠系膜每一支血管的保护,避免操作粗糙发生吻合口边缘挫伤坏死或粘膜内翻缝合不完全等,以降低术后吻合口瘘和吻合口梗阻的发生率,提高患儿的预后。
[参考文献]
[1] 李炳,陈卫兵,王寿青,等.腹腔镜在小儿先天性小肠闭锁和狭窄诊治中的应用[J].中华胃肠外科杂志,2014(8):816-819.
[2] 张雪华,陈文娟,张号绒,等.超声诊断新生儿先天性小肠闭锁[J].中國医学影像学杂志,2014,22(8):638-640.
[3] 张红,钟微,孙静,等.Bishop-Koop肠吻合肠造口术在难治型先天性小肠闭锁中的应用[J].中华胃肠外科杂志,2016,19(10):1154-1159.
[4] 周亮,杜磊,李炳,等.肠闭锁术后影响全量经口喂养的相关因素分析[J].中华小儿外科杂志,2015,36(12):913-917.
[5] 罗萍,马万奎,汪玉丽,等.超声诊断胎儿十二指肠闭锁1例并相关文献复习[J].中国临床医学影像杂志,2014,25(3):227.
[6] 潘登,王献良,邵雷朋,等.新生儿坏死性小肠结肠炎经回肠造瘘术后远端肠闭锁7例[J].临床小儿外科杂志,2016,15(5):513-515.
[7] 林忠亮,张会迎,吴俊伟,等.先天性肠闭锁45例的诊治体会[J].河北医学,2009,15(7):809-811.
[8] 吴典明,崔旭,林宇,等.先天性肠闭锁113例预后分析[J].临床小儿外科杂志,2014(6):492-495.
[9] 李仲荣.先天性肠闭锁和肠狭窄的诊治现状[J].临床外科杂志,2011,19(8):514-515.
[10] 易欣,高虹,李雪娇,等.先天性小肠狭窄及闭锁的超声诊断[J].中国医学影像学杂志,2016,24(8):589-590.
(收稿日期:2017-02-26)
