牙周病正畸治疗对10例糖尿病患者牙周及血糖的影响
2017-06-28赵凤杰
赵凤杰
DOI:10.16658/j.cnki.1672-4062.2017.05.051
[摘要] 目的 针对同时患有牙周炎症的糖尿病患者采取正畸治疗方法后影响血糖指标控制的程度进行初步探讨。方法 收集2014年10月—2015年10月期间的10例同时患有牙周炎症的糖尿病患者实施牙周洁、刮治术,完全消除牙周组织炎症后再采取正畸方法进行治疗,并评价患者牙齿松动度、牙槽骨吸收度、牙龈炎病情程度、牙周袋探诊深度及糖化血红蛋白指标。结果 患者经过正畸治疗后,明显减轻探诊深度及出血症状,糖化血红蛋白指标由(7.79±1.08)%降至(7.01±0.95)%。与治疗前相比较,患者治疗效果比较明显,治疗前后有关指标差异有统计学意义(P<0.05)。结论 采用正畸方法治疗糖尿病患者的牙周炎症,效果比较明显,基本能够进行部分牙合正常功能、咀嚼功能得到一定程度的恢复,使患者糖代谢指标得到有效改善,这与控制牙周炎症的程度具有一定的关系。
[关键词] 牙周正畸治疗;糖尿病患者;血糖指标
[中图分类号] R587.1 [文献标识码] A [文章编号] 1672-4062(2017)03(a)-0051-02
糖尿病能够引发牙周病的风险,通常患者易露出牙龈微笑,异常的牙龈边缘,前牙产生间隙分散,松动及移动牙齿等症状表现,对患者正常生活产生严重影响。采用正畸-牙周联合治疗方法使患者临床症状得到妥善解决,日益受到临床学者的广泛应用,对患者牙周进行良好治疗有利于处理牙齿在正畸中的移动问题,正畸治疗可使患者牙列排列整齐,将牙合干扰有效去除,处理好牙合异常症状,将倾斜牙齿直立,对牙齿压入或伸长,对于再恢复牙周组织具有一定的促进作用[1],现报道如下。
1 资料与方法
1.1 一般资料
收集2014年10月—2015年10月期间的10例同时患有牙周炎症及错颌畸形的糖尿病患者有关资料,其中有4例男患者,6例女患者,患者年龄在39~56岁之间,按照世卫组织标准被诊断超过1年患有糖尿病,没有产生糖尿病并发症,一直采用降糖药物口服进行治疗,近期没有改变降糖药物用量。10例患者中出现松动的有79颗牙齿,其中37颗牙齿Ⅱ度松动,42颗牙齿Ⅰ度松动。按照美国牙周病学会制定的分类标准对患者进行诊断,X线影像结果显示有48颗牙齿的牙槽骨吸收比根长小1/3,牙周袋>3 mm,牙周附着存在3~5 mm之间丧失。31颗牙齿的牙槽骨吸收达到1/3~2/3根长。
1.2 方法
1.2.1 系统治疗牙周 采用口腔检查结合卫生宣教方法,控制有效牙龈上菌斑及刮治龈下措施,冲洗采用3%双氧水,平整根面,之后将替硝唑注射液注入牙周袋内,治疗2次/周,一共治疗6~10次。牙齿Ⅱ度松动患者每次采用口服100 mg强力毒素,1次/d,连续服用5 d。1 g/次替硝唑片,1次/d,连续服用3 d。应用洗必泰进行漱口,2次/d,连续14 d。都由同一名医生完成上述检查治疗过程。
1.2.2 正畸方法治疗 系统治疗牙周3个月后,实施正畸方法治疗,采用直丝弓矫治器,具有较高弹性的镍钛圆丝,尽可能应用细丝,将牙列采用轻力排齐,以提高支抗,在第一磨牙粘颊面管时及时将第二磨牙向矫治过程纳入,对带环进行调改,尽可能对牙周组织避免刺激,适当时机应用Nance弓对双侧磨牙近中移动进行对抗,确有需要时应用种植体支抗作为辅助治疗方法,完成矫治后进行保持[2]。
1.2.3 保持过程 主要采用透明压膜式保持器及烤瓷联冠夹板固定保持两种方法,在研究过程中,患者不能改变降糖药物用量,对患者血糖、酮体指标进行动态监测。
1.3 评价临床疗效的方法
对临床疗效评价采用牙周袋深度、探诊出血、牙槽骨水平及牙齿动度等指标进行检查,与X线根尖片及全颌曲面断层片相结合,采用全自动生化分析仪测定患者血糖浓度,利用葡萄糖氧化酶终点法对糖化血红蛋白指标进行测定[3]。
1.4 统计方法
应用SPSS 21.0统计学软件处理分析数据,采用单因素方法对患者牙周矫治前后的相关临床指标及糖化血红蛋白指标进行分析,对患者牙周探诊深度、探诊出血及糖化血红蛋白指标采用t检验方法进行分析,P<0.05为差异有统计意义。
2 结果
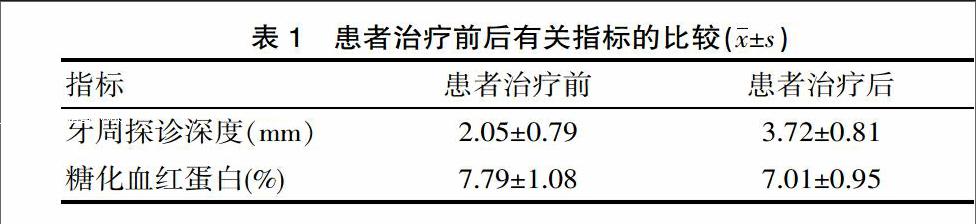
采取牙周-正畸联合治疗方法后,10例患者牙龈没有产生明显红肿,变浅或消失牙周袋等症状,牙齿恢复整齐排列,牙齿移位情况得到复位,达到良好咬颌,X线影像结果表明,治療后患者患牙槽骨密度明显增大,轻微改变了牙槽骨高度。10例患者中采用了12副高强度压膜保持器,7副保持烤瓷联冠,矫治后患者都具有良好咀嚼功能及较高稳定性。其中只有因折裂高强度压膜保持器的1例患者重新进行了修复,其他患者没有任何异常情况。在采用正畸治疗患者进行1年治疗后,10例患者抽血检测糖化血红蛋白指标,牙周探诊深度、探诊出血指标都具有比较明显的降低。
由表1结果显示实施牙周一正畸联合治疗方法的患者,牙周探诊深度、探诊出血及糖化血红蛋白指标都具有一定程度的降低,对患者糖化血红蛋白值采用总体方差不等的近似t检验方法进行分析,差异有统计学意义(P<0.05)。患者经过正畸治疗后,明显减轻探诊深度及出血症状,糖化血红蛋白指标由(7.79±1.08)%降至(7.01±0.95)%。与治疗前相比较,患者治疗效果比较明显,治疗前后有关指标差异有统计学意义(P<0.05)。
3 讨论
只采用牙周治疗方法,难以解决牙齿错位及深覆盖等问题,应用牙周-正畸联合治疗方法,可使牙列排列整齐,将干扰去除,使异常关系完全消除,倾斜牙齿直立,将伸长牙齿压入,对于再恢复牙周组织正常功能具有重要促进作用[4]。所以,该研究病例的临床疗效将糖尿病患者难以采用正畸方法治疗牙周病错颌的传统错误观念进行了更正。若对牙周采用系统治疗方法及定期维护,牙周组织逐渐恢复健康后,糖尿病患者可以采用正畸治疗方法,该方法需解决患者的疾病症状主要有:①牙齿向唇部漂移,牙齿改变了轴倾度;②关闭前牙散开的间隙;③压低伸长牙齿;④将倾斜的前后牙直立,使骨下袋消除;⑤排列整齐牙列等。
该研究为使支抗牙增加数量,使其增加总牙周膜面积,实现支抗增大的作用,不仅可采用第一磨牙粘颊面管,还能将第二磨牙进行矫治,利用Nance弓对两侧磨牙存在的近中移动现象进行限制,以免移动压低牙齿时产生邻牙升高的情况,利用种植体支抗作为辅助治疗,全部措施尽可能避免对牙周组织的刺激。
有关研究结果显示[5],正畸内收唇向牙周炎前牙移位时,采用系统的牙周治疗,将伸长的前牙压入前使牙槽嵴顶纤维离断,不仅将纤维牵制牙槽嵴顶的作用去除,使牙齿移向根部,牙槽嵴顶不具有移动根部趋势,与被压入患牙相比较而言,相对于治疗前牙槽嵴顶增加一定程度的高度。由于采用正畸方法压低牙齿进行排齐后消除创伤,矫治前后成人牙周病患者牙槽骨高度能够得到有效恢复,这基本符合该研究患者的有关治疗情况。在牙周病患者中,糖尿病是一个主要危险因素,也开展了很多相关研究工作。糖尿病可使龈沟菌组成改变,宿主对牙周炎及牙龈炎等口腔疾病提高易感性,对于产生牙周病及病情发展具有一定的促进作用。糖尿病受牙周病影响机制主要体现在以下两方面:①糖尿病易减性与HLA-PW3/4具有正相关关系,目前MΦ-基因在HLA-PW3/4中定位,这将增大患者的共同患有糖尿病、牙周病的易感性[6]。②在牙周病影响糖尿病的各种因子中,肿瘤坏死因子-α十分重要,能够减少组织表面胰岛素受体数目,降低活性,使胰岛素增加抵抗,还能升高组织内的游离脂肪酸而引发脂代谢改变等症状[7]。该研究结果表明,患者的糖化血红蛋白指标在正畸治疗后显著降低,有效改善了牙周状况,这与有关专家的研究结果是吻合的[8]。采用正畸治疗方法,改善患者牙周状况时,产生的肿瘤坏死因子-α减少,血清中也降低肿瘤坏死因子-α浓度,进而使胰岛素降低抵抗作用,对胰岛素提高敏感性,降低糖化血红蛋白指标,降低糖化血红蛋白指标又使牙周组织减少炎症加重的危险性。
4 结语
综上所述,在一定程度上,糖尿病患者采用正畸治疗方法能够使牙周状况得到有效改善,进而使糖代谢指标产生一定改善。采用正畸治疗方法,控制牙周炎症的效果与血糖指标的改善具有正相关关系,部分牙合正常功能、咀嚼功能得到一定程度的恢复,充分表明牙周-正畸联合治疗方法对于牙周基础治疗效果及稳定控制糖尿病血糖指标的程度具有十分重要的维持作用。
[参考文献]
[1] 王威,刘郁,王邦康,等.成年牙周病患者矫治前后牙槽骨高度变化的研究[J].北京口腔医学,2014,15(2):106-108.
[2] 胡绍文,郭瑞林.实用糖尿病学[M].北京:人民军医出版社,2010:62-75.
[3] 曾红燕.2型糖尿病患者慢性牙周炎细菌学研究[J].实用口腔医学杂志,2015,20(6):682-725.
[4] 吴波.牙周病对全年健康状况的影响[J].国外医学口腔医学分册,2011,25(6):325-328.
[5] 于鹏,陈明. 老年牙周病患者前牙移位正畸治疗的疗效观察[J].中华老年口腔医学杂志,2015,2(4):71-73.
[6] 徐洁.慢性牙周炎与2型糖尿病的相互关系及影响因素分析[J].航空航天医学杂志,2015,5(11):78-81.
[7] 郭俊博.慢性牙周炎伴糖尿病患者血清炎性因子與牙周指数的关系分析[J].医学理论与实践,2015,8(23):117-120.
[8] 杨柳青.牙周基础治疗联合替硝唑治疗糖尿病合并慢性牙周炎的临床效果研究[J].中国实用医药,2015,8(35):49-52.
(收稿日期:2016-12-04)
