宫腔镜下电切除术与刮宫术治疗糖尿病合并子宫内膜息肉疗效对比
2017-06-28王涛
王涛
DOI:10.16658/j.cnki.1672-4062.2017.05.030
[摘要] 目的 探讨宫腔镜下电切除术与刮宫术治疗糖尿病合并子宫内膜息肉的效果。方法 选取该科2014年12月—2016年12月收治的糖尿病合并子宫内膜息肉妇女106例,随机分为两组各53例,观察组采用宫腔镜下电切除术,对照组采用刮宫术,比较效果。 结果 两组手术时间、出血量、出院时间等比较差异无统计学意义(P>0.05);治疗后观察组月经量(149.8±11.2)mL,复发率为3.8%,明显优于对照组(P<0.05)。 结论 宫腔镜下电切术治疗糖尿病合并子宫内膜息肉可有效改善月经紊乱,减少息肉复发,值得临床应用。
[关键词] 宫腔镜;电切术;刮宫术;糖尿病合并子宫内膜息肉
[中图分类号] R587.1 [文献标识码] A [文章编号] 1672-4062(2017)03(a)-0030-02
Comparison of Curative Effect of Hysteroscopic Resection and Dilatation and Curettage in Treatment of Diabetes and Endometrial Polyp
WANG Tao
Three Treatment Area, Department of Gynecology, Changchun Hospital for Gynaecology and Obstetrics, Changchun, Jilin Province, 130000 China
[Abstract] Objective To study the effect of hysteroscopic resection and dilatation and curettage in treatment of diabetes and endometrial polyp. Methods 106 cases of women with diabetes and endometrial polyp admitted and treated in our hospital from December 2014 to December 2016 were selected and randomly divided into two groups with 53 cases in each, the observation group were treated with hysteroscopic resection, while the control group were treated with dilatation and curettage, and the effect was compared between the two groups. Results There were no statistical differences in the operation time, bleeding amount and discharge time between the two groups(P>0.05), after treatment, the menstrual flow amount and recurrence rate in the observation group were respectively(149.8±11.2)mL and 3.8%, which were obviously better than those in the control group(P<0.05). Conclusion Hysteroscopic resection in treatment of diabetes and endometrial polyp can effectively improve the menstrual disturbances and reduce the recurrence of polyps, which is worth clinical application.
[Key words] Hysteroseope; Electrotomy; Dilatation and curettage; Diabetes and endometrial polyp
糖尿病是臨床常见的内分泌代谢性疾病。近年来,我国糖尿病人群不断增多,据报道[1],我国糖尿病人群达1.2亿人,约占全国人口的10%。糖尿病患者因长期高血糖,不仅可合并多种疾病,还对疾病的预后带来严重影响。子宫内膜息肉(EP)是妇科常见病,多发病[2],也是导致妇女子宫出血、宫腔占位病变和不孕的主要原因,严重影响妇女的生殖和身体健康。随着微创技术在临床上的广泛应用,宫腔镜成为诊断和治疗EP的主要方法[3]。该科对2014年12月—2016年12月收治的53例糖尿病合并EP妇女进行宫腔镜下电切术治疗,并与同期收治的53例行刮宫术的糖尿病合并EP妇女进行对比,探讨两种方法的治疗效果,现报道如下。
1 资料与方法
1.1 一般资料
选取该科2014年12月—2016年12月收治的糖尿病合并EP妇女106例,随机将患者分为2组各53例,观察组年龄23~59岁,平均(43.7±1.2)岁;糖尿病病程1.5~6年,平均(3.6±0.7)年;育龄期妇女39例(有生育要求27例,无生育要求12例),绝经后妇女14例;单发息肉41例,多发性息肉12例;其中阴道不规则出血34例,经量增多、经期延长25例。对照组年龄22~57岁,平均(44.7±1.8)岁;糖尿病病程1~5年,平均(3.4±1.0)年;育龄期妇女40例(有生育要求26例,无生育要求14例),绝经后妇女13例;单发息肉38例,多发性息肉15例;其中阴道不规则出血31例,经量增多、经期延长20例。妇女均行B超、宫腔镜和妇科检查。排除合并子宫肌瘤、宫腔粘连、其他内外生殖器官病变引起的异常出血及感染、凝血功能障碍者。患者对治疗均知情同意并经伦理委员会批准。两组患者一般资料比较差异无统计学意义(P>0.05)。
1.2 治疗方法
所有妇女均控制血糖水平,治疗前3个月未服激素类药物;在月经结束后3~7 d进行手术,术前6h给予米索前列醇400 ug阴道放置,软化宫颈。观察组:宫腔镜下电切术。患者去膀胱截石位,给予硬脊膜外麻醉,5%葡萄糖液作为膨宫液,压力维持在90~120 mmHg;放置宫腔镜,明确息肉的大小、数量、位置,环形电极切除子宫内膜息肉的基底部,单发息肉可完整取出,多发性息肉应根据患者的生育要求和病情切除息肉附近的子宫内膜,然后进行负压吸引宫腔,通过宫颈经检查息肉组织彻底清除,完成手术。对照组:刮宫术。在宫腔镜下明确息肉的大小、数量、位置,选择适宜型号的刮匙刮除息肉并取出,然后进行负压吸引宫腔,确认息肉去除干净,完成手术。
1.3 观察内容
观察患者手术情况、住院时间;术后随访3~12个月,观察患者月经量和复发率。
1.4 统计方法
采用SPSS 13.0统计学软件分析和处理数据,计量资料用(x±s)表示,采用t检验,计数资料采用χ2 检验,用[n(%)]表示,P<0.05为差异有统计学意义。
2 结果
2.1 两组手术情况比较
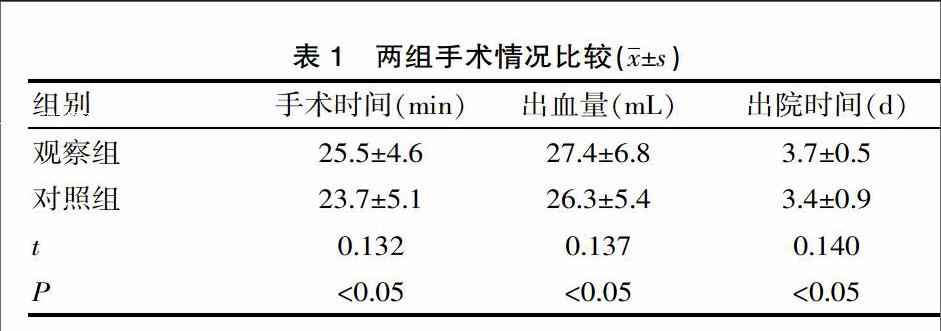
两组手术时间、出血量、出院时间等比较差异无统计学意义(P>0.05)。见表1。
2.2 两组月经量和复发率比较
治疗前观察组月经量(347.4±17.3)mL,对照组月经量(351.9±20.5)mL,两组比较差异无统计学意义(P>0.05);治疗后观察组月经量(149.8±11.2)mL,对照组月经量(233.6±17.1)mL,观察组显著少于对照组(P<0.05);观察组复发2例,复发率为3.8%,对照组复发12例,复发率为22.6%,兩组比较差异有统计学意义(P<0.05)。
3 讨论
糖尿病目前已成为我国重点防治的公共卫生问题,其危害十分严重。研究表明[4],糖尿病患者5年后有30%~40%可并发或合并各种病症。糖尿病患者的高血糖状态有利于细菌在体内生长繁殖,同时高血糖状态也抑制白细胞吞噬细菌的能力,导致患者抗感染能力下降,影响治疗效果。子宫内膜息肉是一种良性的子宫内膜病变,有学者认为[5-6],其发生与内分泌紊乱尤其是雌激素水平过高和炎症刺激密切相关;长期的慢性炎症刺激,促使宫颈粘膜过度增生,在加上子宫的排异倾向,使增生的粘膜逐渐由基底部向宫腔突出形成息肉,导致不规则阴道出血、不孕症发生。另外,分娩、流产、手术操作的增多和产褥期感染也是导致EP发生的重要因素。
宫腔镜是一项新的、微创性妇科诊疗技术,通过宫腔镜能清晰直观的看到子宫腔的全部,显示病变及息肉的大小、位置、数量,并在直视下从根部将息肉彻底切除,避免损伤子宫内膜,减少了因服用药物治疗不佳和传统诊断性刮宫的盲目性和漏刮带来的伤害[7],提高了治疗的安全性。另外,宫腔镜可根据患者的病情和生育要求制定手术方案,对有生育要求的育龄妇女、需要保留子宫的妇女,既可彻底治疗息肉,又能保留子宫的完整性,有效减少了复发率和不良反应。通过对该组患者进行分组治疗,结果显示,两组手术时间、出血量、出院时间等比较差异无统计学意义(P>0.05);治疗后观察组月经量(149.8±11.2)ml,对照组月经量(233.6±17.1)mL,观察组显著少于对照组(P<0.05);观察组复发2例,复发率为3.8%,对照组复发12例,复发率为22.6%,两组比较差异有统计学意义(P<0.05)。与陈玉花[8]报道的两组患者手术时间、术中出血量和住院时间比较差异无统计学意义,治疗后3个月两组患者月经量较治疗前均明显减少,观察组明显少于对照组等结果相近。
综上所述,宫腔镜下电切术治疗糖尿病合并子宫内膜息肉可有效改善月经紊乱,减少息肉复发,安全性高,值得在临床应用。
[参考文献]
[1] 黄惠君.宫腔镜下电切除术与传统刮宫术治疗子宫内膜息肉不孕症的疗效对比[J].牡丹江医学院学报,2016,5(11):261-262.
[2] 程婷,马平.宫腔镜治疗子宫内膜息肉50例临床分析[J].中外女性健康研究,2015,13(5):220.
[3] 王树碧.宫腔镜下子宫内膜息肉电切联合刮宫术治疗多发性子宫内膜息肉38例的效果观察[J].大家健康,2016,10(12下旬版):405.
[4] 曾静.宫腔镜子宫内膜息肉切除术治疗子宫内膜息肉的效果分析[J].中外医疗,2016,35(4):84-85.
[5] 张风艳,朱海琴.宫腔镜下电切术与刮宫术治疗子宫内膜息肉的疗效对比[J].医学信息,2015,35(12):260.
[6] 范兰玲.宫腔镜下电切术治疗子宫内膜息肉44例临床分析[J].中国医药科学,2014,17(13):416-417.
[7] 蒋海燕.宫腔镜下子宫内膜息肉电切术的临床应用[J],医学理论与实践,2015,26(4):308.
[8] 陈玉花.宫腔镜下电切术与刮宫术治疗子宫内膜息肉的临床效果对比[J].中国医学前沿杂志:电子版,2015,8(13):180.
(收稿日期:2017-01-09)
