子宫平滑肌瘤伴腺瘤样瘤42例临床病理分析
2017-06-27陈新妹
陈新妹

【摘要】 目的 探讨子宫平滑肌瘤伴腺瘤样瘤的临床病理形态特征及鉴别诊断。方法 42例子宫平滑肌瘤伴腺瘤样瘤患者的常规病理组织学和免疫组化检查, 并结合相关文献, 探讨其临床病理特征。结果 42例患者子宫平滑肌瘤伴腺瘤样瘤中40例苏木素-伊红(HE)形态呈腔隙样或腺样, 腔壁衬覆立方或扁平上皮, 多数无明显衬覆上皮, 部分腔内见黏液样物。2例HE形态表现部分腺腔内见以纤维血管为轴心的乳头, 轴心伴纤维化, 无微小乳头及二、三级乳头分枝;部分腺腔内见砂粒体。甲状腺转录因子-1(TTF-1)、表面活性蛋白-B(Sp-B)、和免疫组化示:细胞角蛋白(CK)(+), 神经特异度钙结合蛋白(CR)(+), 间皮细胞抗原(MC)(+), CK7(+), 上皮膜抗原(EMA)(-), CK20(-), 癌胚抗原(CEA)(-), 急性淋巴母细胞共同抗原(CD10)(-), 雌激素受体(ER)(-), 孕激素受体(PR)平滑肌(+), 肌动蛋白(Actin)平滑肌(+), 结蛋白(Desmin)平滑肌(+)。手术后随访8个月~7年, 均无复发或发生恶变的情况。结论 子宫平滑肌瘤伴腺瘤样瘤是良性混合性肿瘤, 由肿瘤性平滑肌和间皮组织构成, 特殊形态时其诊断需依赖病理组织学及免疫组化检查与癌相鉴别, 不同病理学形态其生物学行为均呈现出良性。
【关键词】 子宫平滑肌瘤;腺瘤样瘤;临床病理;免疫组化
DOI:10.14163/j.cnki.11-5547/r.2017.16.032
子宫平滑肌瘤伴腺瘤样瘤在临床中是少见的一种子宫良性肿瘤, 在国内外的研究报道也很鲜见[1]。腺瘤样瘤的发生部位多为男性或女性的生殖器官, 如女性的子宫, 男性的附睾, 在女性子宫是好发部位, 其次是输卵管和卵巢[2]。子宫平滑肌瘤伴腺瘤样瘤多发生在子宫肌壁间, 其次为宫体、浆膜下。在临床和影像学不能表现出特异性, 因此, 给术前诊断带来了困难[3]。为提高临床对该病的认识, 本研究对2009年1月~2016年10月在本院接受手术治疗的42例子宫平滑肌瘤伴腺瘤样瘤患者的临床资料、病理学及免疫组化做回顾性分析, 现报告如下。
1 资料与方法
1. 1 一般资料 选取2009年1月~2016年10月在本院接受治疗的42例子宫平滑肌瘤伴腺瘤样瘤患者的临床资料、病理学及免疫组化做回顾性分析。年龄36~56岁, 平均年龄(45.6±2.6)岁。经体检或B超检查发现子宫肌瘤, 在手术前均诊断为“子宫肌瘤”。42例患者中, 26例患者出现月经量增多6个月以上, 16例患者在临床中无明显症状。
1. 2 方法 所有标本均使用4%的中性福尔马林固定, 常规石蜡包埋、切片、HE染色。标准制片。免疫组化采用LEICA BOND-MAXTM全自动免疫组织化学染色机完成。使用的一抗CK, Calretinin, MC, CK7, EMA, CK20, CEA, CD10, ER, PR, Actin, Desmin均购自迈新公司。
1. 3 随访 42例患者在手术后隨访8个月~7年, 均无复发或发生恶变的情况。
2 病理检查
2. 1 眼观 42例患者子宫平滑肌瘤伴腺瘤样瘤均为结节型, 界限清楚肿瘤40例, 界限不清楚肿瘤2例, 发生位置为肌层和浆膜下, 直径在1.1~6.5 cm, 平均直径为(2.9±1.1)cm。肿瘤的切面多为实性, 灰白色, 与平滑肌瘤相似, 排列呈编织状, 但不如平滑肌瘤明显, 质地均等, 其中10例的切面上能够看到直径0.1~0.3 cm的微囊, 内含半透明黏液。
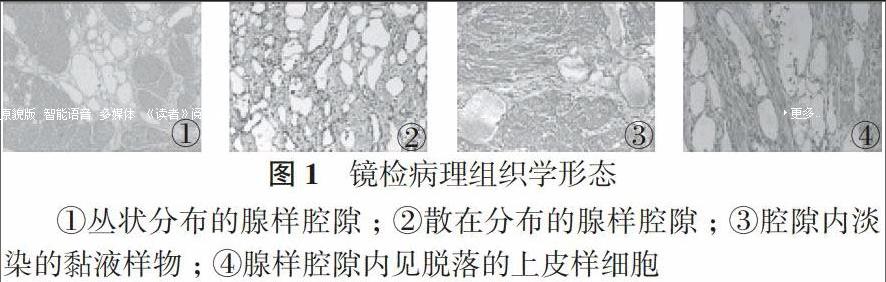
2. 2 镜检 40例患者的病理组织学形态肿瘤均由增生的平滑肌组织和被覆上皮样细胞的腺样腔隙构成, 一些腔隙呈现出囊性扩张的形态, 在腔隙内衬有扁平或立方或低柱状上皮细胞, 多数腔隙内衬上皮不明显, 一些腔内能够看到稀薄淡染的黏液样物, 少数腔内见脱落的上皮样细胞。瘤样腔隙数量不同, 大小不同, 形态不同, 呈现出单个散在或丛状、巢状、片状分布在增生的平滑肌组织之间, 平滑肌呈束状或编织状排列, 平滑肌细胞和腔隙内上皮样细胞均无明显的特异性, 未见核分裂。见图1。
2例患者的病理组织学形态具有特殊性, 平滑肌瘤或平滑肌组织中存在囊腔或腺腔, 囊壁内被覆单层立方、低柱或扁平样上皮细胞, 或者无衬覆上皮。在一些囊腔内见纤维血管为轴心的乳头, 乳头上皮钉突样, 未发现二级和三级乳头分枝或微小乳头, 乳头上皮无异型性, 未见核分裂像, 乳头轴心伴胶原化, 部分囊腔内见砂粒体形成, 部分囊腔内无组织, 似有黏液样物。其中1例外院诊断子宫平滑肌组织中见浆液性乳头状腺癌浸润, 建议检查子宫、卵巢。镜下结构及免疫组化(CR, MC)。见图2。
2. 3 病理诊断 42例术后病理诊断均为子宫平滑肌瘤伴腺瘤样瘤, 建议进行免疫组化(CK, Calretinin, MC, CK7, EMA, CK20, CEA, CD10, ER, PR, Actin, Desmin)检查协助诊断及鉴别诊断。
2. 4 2例免疫组化 CK(+), Calretinin(+), MC(+), CK7(+), EMA(-), CK20(-), CEA(-), CD10(-), ER(-), PR平滑肌(+), Actin平滑肌(+), Desmin平滑肌(+)。结合HE形态及免疫组化结果, 病变符合子宫平滑肌瘤伴腺瘤样瘤。分析:该例有明确的乳头, 有砂粒体, 但乳头上皮无异型性, 未见核分裂, 无二、三级乳头分枝或微小乳头, 这与浆液性乳头状腺癌形态不相符合, 且浆液性乳头状腺癌EMA稳定阳性, CEA阳性, 间皮表达(CR, MC)阴性。本研究中患者的EMA、CEA阴性, CR、MC阳性, 支持子宫腺瘤样瘤诊断。
3 讨论
3. 1 起源 腺瘤样瘤是临床上一种少见的良性肿瘤, 由Golden在1945年首次提出[4], 但对于其组织学来源在医学界存在不同的看法, 因此, 经电镜观察和免疫组化研究, 最终证实是该肿瘤是间皮来源。临床中, 该病多发生在女性生殖系统, 常见的发生部位中包括子宫、输卵管、卵巢, 男性生殖系统也可发生[5]。此外, 在肾上腺、腹膜等部位也会偶尔发生。上述器官的胚胎学起源相同, 能够受到类固醇类物质的调节和控制, 因此, 有学者[6]认为腺瘤样瘤同样能受到激素的控制, 但经过免疫组化的结果, 证实ER和PR均为阴性。与本文免疫组化结果一致。而根据腺瘤样瘤的发生部位是子宫肌壁、浆膜下, 提示了其起源位置可能是子宫的浆膜, 但也有学者[7]根据其发生在子宫肌壁, 推测间皮成分可能起源于子宫平滑肌。当前, 临床中较为普遍的观点是认为肿瘤中的增生平滑肌组织仅仅是肿瘤性间皮细胞增生诱导平滑肌发生反应性增生的一种表现形式。
3. 2 临床和影像学表现 腺瘤样瘤的发生人群多为中年女性, 且在临床中无特殊症状, 表现出的临床症状有月经紊乱、经量增加, 痛经等, 经影像学检查发现, 声像图显示出不均匀的回声, 以及散在、较小的不规则无回声液性小囊腔区的实性结节, 结节周围有血流环绕或者半环绕, 血流阻力指数偏高[8]。但上述临床特征和影像学表现均无明显的特征, 因此, 该病的确诊多为在患者手术后做病理检查后确诊。
3. 3 病理组织学特征和鉴别诊断 经与其他文献报道结合, 本次研究资料分析, 肿瘤的结节境界大部分清楚, 但包膜不完整, 显微镜下显示平滑肌束间散在、或不规则巢团状分布间皮细胞肿瘤性增生形成的腔隙状, 微囊及腺管样结构。瘤样腔隙数量不同, 大小不同, 形态不同, 呈现出单个散在或丛状、巢状、片状分布在发生增生的平滑肌组织之间。间皮细胞呈立方、低柱或扁平状, 核圆形或卵圆形, 部分胞质较为丰富并且嗜酸性, 部分瘤细胞能够形成乳头状结构伴砂粒体形成, 有时瘤细胞具有一定的异型性, 给病理诊断带来了干扰。
在临床诊断上, 子宫平滑肌瘤伴腺瘤样瘤需要与以下几种肿瘤相辨别:①子宫腺肌瘤:肉眼观结节虽然没有包膜, 但在显微镜下能够看到子宫内膜腺体或间质常嵌在质地致密的纤维團块中, 有新鲜的出血和陈旧的出血。 ② 淋巴管瘤:肉眼观切面为海绵状, 质地较软, 显微镜下发现淋巴管瘤是由生长在疏松的结缔组织中的大淋巴管腔组成, 管壁内衬单层的内皮细胞, 管壁的伴薄厚不同的平滑组织及淋巴细胞浸润, 管腔内能够看到均匀的红染淋巴液以。③ 浸润性癌:在平滑肌的组织中, 腺瘤样瘤的腔隙结构呈现出浸润似生长, 有时腔隙呈现出空泡状, 与印戒状相似, 特别是观察冷冻的切片, 容易被误认为浸润性癌, 但腺瘤样瘤无核分裂现象, 无细胞异型性。当鉴别诊断出现困难时, 需结合免疫组化检查进行鉴别。
3. 4 治疗与预后效果 子宫平滑肌瘤伴腺瘤样瘤的首选治疗方式是手术切除, 手术治疗后患者经随访未发现复发或转移的情况, 从而认为该病的生物学行为是良性。本院42例患者随访8个月~7年均未出现复发或转移, 生物学行为是良性, 与文献报道相同。
综上所述, 子宫平滑肌瘤伴腺瘤样瘤在临床特征中缺少特征性, 并且处在并存的状态, 在加上在组织学形态上具有多样性, 因此, 临床中存在误诊或漏诊的可能。本次研究入选患者均发现子宫平滑肌瘤伴腺瘤样瘤, 其中2例常规病理活检组织学形态似浆液性乳头状腺癌, 此时对多发性结节要全面取材, 与镜下形态、免疫组化结果相结合才能做出正确诊断, 减少漏诊及误诊。子宫平滑肌瘤伴腺瘤样瘤是良性混合性肿瘤, 由肿瘤性平滑肌和间皮组织构成, 特殊形态时其诊断需依赖病理组织学及免疫组化检查与癌相鉴别, 不同病理学形态其生物学行为均呈现出良性。
参考文献
[1] 王晨羽, 杨海峰, 罗津奇, 等. 子宫腺瘤样瘤59例临床病理分析. 中国实用妇科与产科杂志, 2014, 30(12):977-980.
[2] 杨巧蓉, 易慕华, 张茜. 子宫平滑肌腺瘤样瘤8例临床病理分析. 临床与实验病理学杂志, 2015, 31(1):80-82.
[3] 杨丽娟.18例子宫腺瘤样瘤临床病理诊断分析. 中国实用医药, 2014, 9(13):67-68.
[4] 周东华, 田杰, 陈莹, 等. 子宫腺瘤样瘤36例临床病理分析. 临床与实验病理学杂志, 2013, 29(3):265-268.
[5] 郭志娟. 子宫腺瘤样瘤1例并临床病理诊断现状分析. 疾病监测与控制, 2013, 7(5):308-309.
[6] 邓志勇, 李海, 张阳. 子宫腺瘤样瘤11例临床病理特征分析. 现代中西医结合杂志, 2012, 21(2):168-169.
[7] 潘勇权, 胡惠军, 古彩红, 等. 18例子宫腺瘤样瘤的临床病理特征分析. 中国医药科学, 2012(15):123-124.
[8] 刘志蓉, 刘红. 26例子宫腺瘤样瘤临床病理分析.西部医学, 2013, 25(5):740-741, 744
