老年危重症病人肺动脉高压及相关因素分析
2017-06-19张云云许凡褚明毕立清
张云云 许凡 褚明 毕立清
老年危重症病人肺动脉高压及相关因素分析
张云云 许凡 褚明 毕立清
目的 评估老年危重症病人肺动脉高压(PAH)的发生率、相关因素及预后。 方法 122例收治于ICU的老年危重症病人,入室4 d内行超声心动图检查,肺动脉收缩压≥40 mmHg即拟诊为PAH,同时收集超声心动图数据、相关的临床资料和常规实验室检查数据,运用统计学方法进行相关分析。 结果 51例病人拟诊为PAH,老年危重症病人PAH的发生率为41.8%。按2013年WHO诊断标准,其中17例(33.3%)为第2类左心疾病相关的PAH,26例(51.0%)为第3类慢性缺氧性疾病相关PAH。单因素分析显示,慢性阻塞性肺疾病(P=0.031)、呼吸衰竭(P=0.021)、增大的左心房(P=0.038)、右室舒张末内径(P=0.029),左室短轴缩短率下降(P=0.038),脑钠肽前体升高(P=0.046)与PAH的发生相关,多因素分析显示左心房增大、右室舒张末内径增加为老年危重症病人发生PAH的独立危险因素(OR=1.241,P=0.045;OR=1.360,P=0.027)。老年PAH病人ICU内病死率为17/51(33.3%),与肺动脉压正常者比较差异具有统计学意义(P=0.035)。 结论 老年危重症病人PAH发生率较高,且以第3类PAH为多,增大的左心房及右室舒张末内径为PAH发生的独立危险因素。PAH对其预后带来不利影响,需要引起重视。
肺动脉高压; 老年人; 危重症; 超声心动图
肺动脉高压(PAH)是严重威胁人类健康的进行性和致命性疾病,它系多种原因引起的肺循环压力高于正常的病症。其临床特征为肺血管阻力进行性增加,使右心室射血受阻,导致右心衰竭甚至死亡[1]。肺动脉高压是众多心肺疾病发生、发展过程中重要的病理生理环节,一旦发生或进展将严重影响原发心肺疾病的进展和预后。PAH过去曾被认为是主要发生于年轻人的疾病,然而,随着研究的深入,发现PAH的发生率和病死率在老年人群中呈上升趋势[2]。PAH的发病机制与心、肺循环息息相关,老年人由于机体老化及心肺功能的衰退,其PAH的病因及临床特征和治疗较年轻病人有很大差异,老年PAH病人常因病情进展进入重症监护病房(ICU)进行治疗。遗憾的是,国内外目前尚没有专门针对老年危重症病人PAH发病情况的研究报道。右心导管检查是诊断PAH的金标准,但该检查为有创操作,尤其是老年病人依从性较差,不适合临床筛查推广。2009年欧洲心脏病学会(ESC)发布的PAH的诊断和治疗指南明确指出经胸多普勒超声心动图是一项很好的PAH无创筛查方法[3]。本研究拟以老年危重症病人为研究对象,采用彩色多普勒超声检查来初步筛查PAH病人,并收集相关临床数据进行危险因素分析,为临床防治老年危重症病人PAH提供参考。
1 对象和方法
1.1 研究对象 本研究收集了2014年1月至2015年3月在江苏省人民医院老年医学科ICU、综合ICU、急诊ICU、呼吸ICU收治的老年病人共122例,其中男78例,女44例,年龄60~93岁,平均(74.4±8.0)岁,所有入选病人均符合ICU收治范围(参考重症医学科管理与建设指南2009版)。
1.2 分组及研究方法 每例病人在进入ICU的前4 d内均进行超声心动图检查,除常规测量四心腔内径等数据外,详细记录肺动脉收缩压(PASP)、左心射血分数(EF)等相关数据以及反映左、右心舒缩功能的指标。同时收集相关的临床资料和常规实验室检查数据,详细记录现病史、既往病史和服药史,记录血脂、脑钠肽前体、总胆红素、尿酸、超敏C反应蛋白(hs-CRP)等数据,并记录病人预后情况等。按照国际推荐超声心动图拟诊PAH的标准PASP≥40 mmHg[4],将病人分为正常肺动脉压组和肺动脉高压组,其中肺动脉高压组51例(41.8%),平均PASP为(51.5±12.9) mmHg,正常肺动脉压组71例(58.2%),平均PASP为(30.4±5.4) mmHg;比较2组间相关临床资料、ICU内病死率以及心脏超声数据和部分实验室数据的差别,分析老年危重症病人发生PAH的危险因素。

2 结果
2.1 PAH分类 将122例病例分为正常肺动脉压组及肺动脉高压组,依据病史及检测数据按2013年在法国尼斯召开的WHO第五届世界PAH论坛所修订的诊断分类标准[5],第2类左心疾病相关的PAH 17例(33.3%),第3类慢性缺氧性疾病相关PAH 26例(51.0%),其余8例按现有资料无法明确分类。
2.2 肺动脉高压组与正常肺动脉压组临床资料比较 肺动脉高压组慢性阻塞性肺疾病(慢阻肺)、呼吸衰竭发生率高于正常肺动脉压组(χ2=4.626,P=0.031;χ2=5.358,P=0.021)。肺动脉高压组ICU内病死率为33.3%,较正常肺动脉压组(16.9%)为高(χ2=4.423,P=0.035)。见表1。肺动脉高压组的左房内径、右室舒张末内径、脑钠肽前体较正常肺动脉压组高(t=1.53,P=0.038;t=2.801,P=0.029;t=1.519,P=0.046),左室短轴缩短率较后者低(t=-0.456,P=0.038)。见表2。
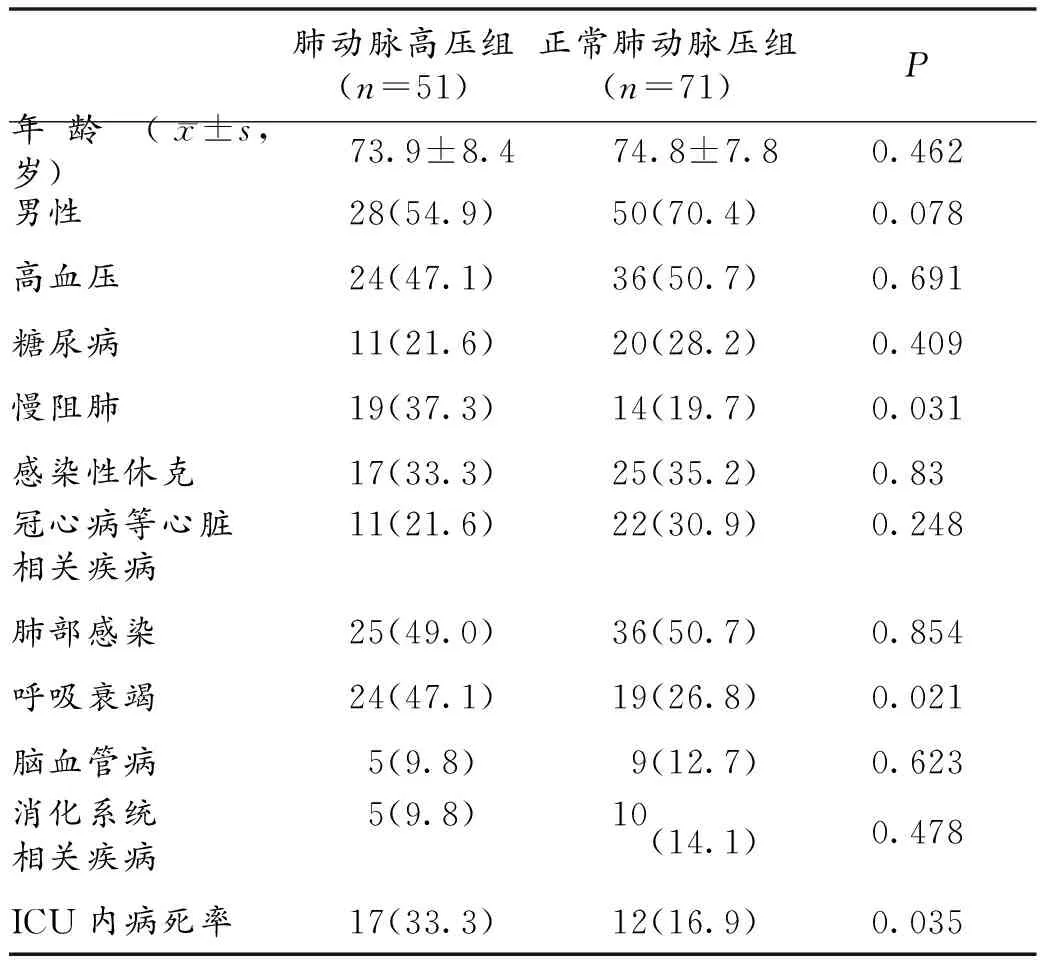
表1 2组间临床指标比较(n,%)

表2 2组间比较超声数据及部分实验室检查数据
注:EF: 射血分数,LAD:左房内径,LVDd:舒张期左室内径,LVDs:收缩期左室内径,LVPW:左室后壁厚度,IVS:室间隔厚度,FS:左室短轴缩短率,RVDd:右室舒张末内径,proBNP:脑钠肽前体,CRP:C反应蛋白
2.3 多因素回归分析 将肺动脉高压组及正常肺动脉压组经单因素分析有统计学差异的指标纳入Logistic多元回归分析,结果显示,增大的左心房内径及右心室舒张末内径与老年危重症病人PAH的发生密切相关(OR=1.241,95%CI:1.05~1.547,P=0.045;OR=1.360,95%CI:1.035~1.788,P=0.027)。见表3。

表3 老年危重症病人PAH危险因素的多因素回归分析
3 讨论
从2007年中国发布首个《肺动脉高压筛查诊断与治疗专家共识》[6]起,我国的PAH治疗正在逐步规范中。然而,由于发病机制复杂及认识不足,PAH目前存在诸多疑难问题,预后依然恶劣,治疗手段有限,对整体医疗卫生保健构成巨大威胁。老年人由于其特殊的生理机制,若发生PAH,其危害程度要远大于年轻人,来自于多中心的RAVEAL研究发现≥60岁的男性PAH病人较60岁以下者有更高的死亡率[7],而COMPERA研究发现老年原发性PAH病人的1、2、3年生存率较年轻病人更低[8]。然而,专门针对老年危重症病人PAH发病情况的研究依然缺乏。本研究结果显示,老年危重症病人PAH发生率为41.8%,而曹剑等[9]、Rich等[10]的研究报道,普通病房老年病人PAH的发生率分别为10.5%、28.2%。我们的研究数据从一定程度上证明了ICU病房老年病人PAH的发生率明显高于普通病房。Grigioni等[11]分析了196例心功能Ⅲ~Ⅳ级的心衰病人,在校正了临床、实验室和辅助检查等指标后,发现PAH是急性心衰及心源性死亡的独立预测因子。本研究数据提示,收治入ICU的老年危重症病人中,有1/3为左心疾病相关PAH,但仍以慢阻肺等缺氧性肺病所导致的PAH为多(占1/2),这也与普通病房的数据有所差别。有研究认为无论PAH严重度如何,若病因为慢阻肺,其生存率低下[12],实际上,PAH若不断进展,易导致右心负荷增加,以致右心衰竭,这也提示我们,对于老年危重PAH病人,对于右心功能要多加关注。
我们的研究结果显示,增大的左房内径及右心室舒张末内径与老年危重症病人PAH的发生密切相关。实际上,左房增大往往提示左心舒张功能不全[13],左心房压力升高引起肺静脉压升高,继而造成肺小动脉的硬化直至肺动脉重构,而右室舒张受限、压力负荷增加导致右室肥厚、室间隔左移,又会对左心舒张带来不利影响,因此,左右心舒张功能障碍与老年危重症病人PAH的发生可能存在着一定联系。我们的研究显示,增大的左房内径为老年危重症病人PAH发生的独立危险因素,而因PAH本身易导致右室肥厚,故右心室舒张末内径增大与PAH的因果关系尚不能确定。下一步拟继续增加病例,增加心超检测数据,并配合右心导管等有创血流动力学检查来加以验证。有研究发现慢阻肺合并PAH病人脑钠肽水平高于健康对照组及单纯慢阻肺组[14],这也与本研究结果相符,但因该指标影响因素较多,不仅是PAH的敏感指标之一,同时也是左心衰竭的敏感指标,有待进一步增加样本量及观测指标以评估其与PAH之间的关系。
综上所述,老年危重症病人PAH发生率较高,且以第3类PAH为多,增大的左心房、右心室,左室短轴缩短率下降,脑钠肽前体升高与PAH的发生相关,其中左心房内径增大、右心室舒张末内径为独立危险因素。老年危重症病人发生PAH,提示预后不佳,有待进一步扩大样本量,从发病机制、治疗干预等各个角度进行深入研究,以期改善预后。
[1] Tuder RM, Abman SH, Braun T, et al. Development and pathology of pulmonary hypertension[J]. J Am Coll Cardiol, 2009,54(1 Suppl):S3-S9.
[2] Pugh ME, Sivarajan L, Wang L, et al. Causes of pulmonary hypertension in the elderly[J]. Chest, 2014,146(1):159-166.
[3] Badesch DB, Champion HC, Sanchez MA, et al. Diagnosis and assessment of pulmonary arterial hypertension[J]. J Am Coll Cardiol, 2009,54(1 Suppl):S55-S66.
[4] McLaughlin VV, Archer SL, Badesch DB, et al. ACCF/AHA 2009 expert consensus document on pulmonary hypertension a report of the American College of Cardiology Foundation Task Force on Expert Consensus Documents and the American Heart Association developed in collaboration with the American College of Chest Physicians; American Thoracic Society, Inc.; and the Pulmonary Hypertension Association[J]. J Am Coll Cardiol, 2009, 53(17):1573-619.
[5] 蒋鑫,荆志成. 肺动脉高压2013:分类与治疗的新趋势[J].中华内科杂志, 2013, 52(8): 640-643.
[6] 中华医学会心血管病学分会, 中华心血管病杂志编辑委员会. 肺动脉高压筛查诊断与治疗专家共识[J].中华心血管病杂志,2007,35(11):979-987.
[7] Shapiro S, Traiger GL, Turner M, et al. Sex differences in the diagnosis, treatment, and outcome of patients with pulmonary arterial hypertension enrolled in the registry to evaluate early and long-term pulmonary arterial hypertension disease management[J]. Chest, 2012,141(2):363-373.
[8] Hoeper MM, Huscher D, Ghofrani HA, et al. Elderly patients diagnosed with idiopathic pulmonary arterial hypertension: results from the COMPERA registry[J]. Int J Cardiol, 2013,168(2):871-880.
[9] 曹剑, 刘霖, 李健, 等. 老年住院患者超声心动图拟诊肺动脉高压现患率和相关危险因素分析[J].中华老年医学杂志,2012,31(1):57-60.
[10]Rich S, Chomka E, Hasara L, et al. The prevalence of pulmonary hypertension in the United States. Adult population estimates obtained from measurements of chest roentgenograms from the NHANES Ⅱ Survey[J]. Chest, 1989,96(2):236-241.
[11]Grigioni F, Potena L, Galiè N, et al. Prognostic implications of serial assessments of pulmonary hypertension in severe chronic heart failure[J]. J Heart Lung Transplant, 2006,25(10):1241-1246.
[12]Weitzenblum E, Hirth C, Ducolone A, et al. Prognostic value of pulmonary artery pressure in chronic obstructive pulmonary disease[J]. Thorax, 1981,36(10):752-758.
[13]Paulus WJ, Tschöpe C, Sanderson JE, et al. How to diagnose diastolic heart failure: a consensus statement on the diagnosis of heart failure with normal left ventricular ejection fraction by the Heart Failure and Echocardiography Associations of the European Society of Cardiology[J]. Eur Heart J, 2007,28(20):2539-2550.
[14]董蕙,刘华,王小军,等.红细胞分布宽度、脑钠肽与慢性阻塞性肺疾病并肺动脉高压的相关性研究[J].实用老年医学,2016,30(5):436-437.
Prevalence and relative factors for pulmonary hypertension in the elderly patients with critical illness
ZHANGYun-yun,XUFan,CHUMing,BILi-qing.
DepartmentofGeriatricICU,JiangsuProvinceHospital,Nanjing210029,China
Objective To evaluate the prevalence, relative factors and prognosis of pulmonary hypertension (PAH) in the elderly patients with critical illness. Methods 122 elderly patients (aged 74.4±8.0 years) admitted to the intensive care unit were examined by Doppler echocardiography. PAH was defined as pulmonary artery systolic pressure(PASP)≥40 mmHg.The echocardiography data, relative clinical data and laboratory data were collected. Relative factors associated with PAH in elderly patients with critical illness were analyzed. Results Fifty-one patients (41.8%) were diagnosed as PAH. According to WHO classification, 17 patients(33.3%) belonged to PAH group 2,26 patients(51.0%) belonging to PAH group 3.Based on the univariate analysis, chronic obstructive pulmonary disease(P=0.031), respiratory failure(P=0.021), enlarged left atrium(P=0.038), enlarged right ventricle(P=0.029), decreased left ventricular shortening fraction(P=0.038) and increased pro brain natriuretic peptide(P=0.046) were significantly associated with PAH. Multivariate regression analysis showed that left atrial diameter (OR=1.241,P=0.045), enlarged right ventricle(OR=1.360,P=0.027) were the risk factors of PAH in elderly patients with critical illness. What’s more, patients with PAH had a higher in-ICU mortality(33.3%,P=0.035). Conclusions The prevalence of PAH is high in elderly patients with critical illness, especially in those patients complicated with enlargement of left atrium and right ventricle. PAH is associated with high mortality, which needs more attention.
pulmonary hypertension; aged; critical illness; echocardiography
江苏省卫计委干部保健科研项目(BJ14001)
210029江苏省南京市,江苏省人民医院老年医学科ICU
毕立清,Email:biliqing@163.com
R 543.2
A
10.3969/j.issn.1003-9198.2017.06.008
2016-07-27)
