原发性甲状旁腺功能亢进症超声心动图特点及其相关因素分析
2017-06-19宋秀霞傅月玥魏伯俊
宋秀霞 傅月玥 魏伯俊 刘 勇 文 祯 姜 涛
原发性甲状旁腺功能亢进症超声心动图特点及其相关因素分析
宋秀霞 傅月玥 魏伯俊 刘 勇 文 祯 姜 涛
目的 分析原发性甲状旁腺功能亢进症(PHPT)患者心脏结构及功能特点,并探讨其相关影响因素。方法应用超声心动图测量并比较78例PHPT患者(观察组)和70例同期健康成人(对照组)的左室舒张末内径(LVDd)、室间隔舒张末厚度(IVSdT)、左室后壁舒张末厚度(LVPWdT)、左房内径(LAD)、左室射血分数(LVEF)及二尖瓣舒张早、晚期最大血流速度之比(E/A),多普勒组织成像模式测量二尖瓣环侧壁舒张早、晚期峰值运动速度之比(e/a),计算左室心肌质量指数(LVMI),检查心肌瓣膜钙化情况;对血全段甲状旁腺素(iPTH)、Ca2+水平与心脏结构和功能指标进行相关性分析。结果观察组LVEF为(62.3±7.2)%,与对照组(66.5±3.7)%比较,差异无统计学意义;观察组IVSdT为(1.19± 0.10)cm,LVMI为(150.21±45.32)g/m2,对照组IVSdT为(1.09±0.07)cm,LVMI为(106.21±12.19)g/m2,两组比较差异均有统计学意义(均P<0.05)。观察组左室肥厚、心肌或瓣膜钙化、左室舒张功能减低发生率均高于对照组,差异均有统计学意义(均P<0.05)。相关性分析显示iPTH与LVDd、IVSdT及LVMI均呈正相关(r=0.25、0.29、0.33,均P<0.05),与E/A呈负相关(r=-0.27,P<0.05);Ca2+水平与心肌瓣膜钙化率呈正相关(r=0.28,P<0.05),与E/A呈负相关(r=-0.25,P<0.05)。心室肥厚者和舒张功能受损者的iPTH和Ca2+水平均高于正常者,差异均有统计学意义(均P<0.05)。结论PHPT患者易发生心脏结构及功能的变化,如左室肥厚、左室舒张功能减退及心肌瓣膜钙化率增高,这些变化可能与iPTH和Ca2+水平增高有关。
超声心动描记术;甲状旁腺功能亢进症,原发性;甲状旁腺激素;心功能
原 发 性 甲 状 旁 腺 功 能 亢 进 症(primary hyperparathyroidism,PHPT)是由于病理性甲状旁腺自主合成和分泌过多的甲状旁腺素(parathyroid hormone PTH),引起钙、磷及骨代谢紊乱,患者主要临床表现为骨质疏松、泌尿系统结石、消化系统及神经系统等全身性症状[1]。PHPT患者死亡的常见原因包括心肌梗死、脑梗死及心力衰竭等,本研究通过分析PHPT患者的超声心动图表现,旨在了解PHPT患者的心脏结构及功能方面的改变,并分析与其相关的影响因素。
资料与方法
一、研究对象
选取2010年1月至2014年4月在我院住院的PHPT患者78例为观察组,男20例,女58例,年龄24~75岁,平均(62±7)岁;病程7 d~25年,中位数1.5年。所有患者均经手术及病理确诊,二尖瓣舒张早、晚期最大血流速度之比(E/A)均<2。排除标准:①因肾功能不全、维生素D缺乏或消化系统疾病致继发性甲状旁腺功能亢进症者;②代谢性骨病,包括骨质疏松症、骨质软化症及骨性营养不良患者;③既往合并任何心脏疾病者。另选取我院同期性别、年龄相匹配的健康成人70例为对照组,男22例,女48例,年龄21~70岁,平均(63±9)岁。
二、仪器与方法
1.超声心动图检查:使用Philips iU 22彩色多普勒超声诊断仪,S5-1探头,频率7.5 MHz。所有受检者均由同一超声医师操作并记录。应用超声心动图检测两组受检者左室舒张末内径(LVDd)、室间隔舒张末厚度(IVSdT)、左室后壁舒张末厚度(LVPWdT)、左房内径(LAD)、左室射血分数(LVEF)及E/A,多普勒组织成像模式测量二尖瓣环侧壁舒张早、晚期峰值运动速度之比(e/a),检查心肌瓣膜钙化情况。根据Devereux公式[2]计算左室心肌质量指数(LVMI):LVMI(g/m2)=左室心肌质量(LVM)/体表面积(BSA),LVM(g)= 1.04×[(LVDd+IVSdT+LVPWdT)3-LVDd3]-13.6,BSA(m2)=0.0061×身高(cm)+0.0128×体质量(kg)-0.1529。
左室肥厚超声诊断标准[2]:LVMI男性>125 g/m2,女性>110 g/m2。LVEF<50%为左室收缩功能降低,e/a<1为左室舒张功能减退。根据组内LVMI和左室舒张功能是否正常,比较其iPTH和Ca2+水平。
2.实验室检查:禁食水8~12 h后于次日清晨经肘静脉抽血,使用美国 Access Immunoassay systems Uni-Cel DXI800化学发光免疫分析仪及试剂盒测定全段PTH(iPTH)。血肌酐采用苦味酸法,血脂测定采用氧化酶法,血糖采用葡萄糖氧化酶法,血电解质(钙、磷)采用离子选择电极法,以上均使用日立全自动7600生化分析仪测定,且均为甲状旁腺术前采集。
三、统计学处理
结果
一、两组一般资料比较
两组一般资料比较见表1。两组间血Ca2+水平比较差异有统计学意义(P<0.05),年龄、性别、体质量指数及糖尿病、高脂血症、高血压病、吸烟史、血压水平、血肌酐及胆固醇水平比较差异均无统计学意义。
二、两组超声心动图检查结果比较
两组超声心动图检查结果比较见表2。观察组左室肥厚、心肌或瓣膜钙化及左室舒张功能减退发生率均明显高于对照组,差异均有统计学意义(均P<0.05);观察组IVSdT、LVMI均高于对照组,差异均有统计学意义(均P<0.05)。观察组LAD、LVDd及LVPWdT虽高于对照组,但组间比较差异无统计学意义。见图1~4。
三、相关性分析
在观察组内对心脏结构、功能指标与血iPTH和Ca2+水平进行相关性分析,校正因素为血糖、血脂、血压、年龄及吸烟史,结果显示iPTH与LVDd、IVSdT及LVMI均呈正相关(r=0.25、0.29、0.33,均P<0.05),与E/A呈负相关(r=-0.27,P<0.05);Ca2+水平与心肌瓣膜钙化率呈正相关,与E/A呈负相关(r=0.28、-0.25,均P<0.05)。
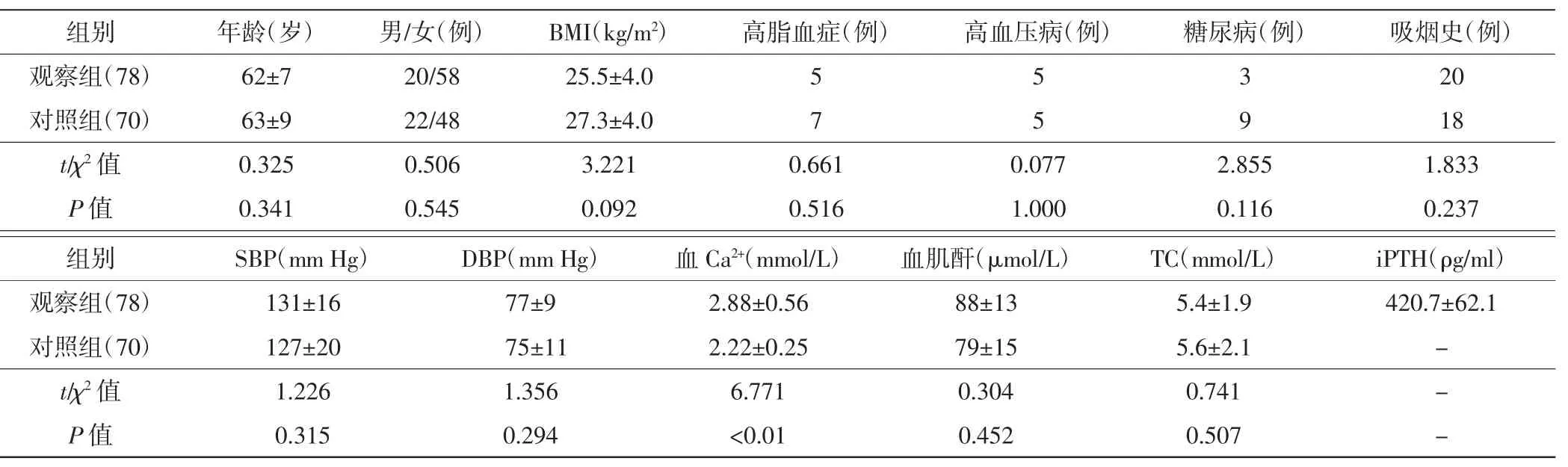
表1 两组患者一般情况比较
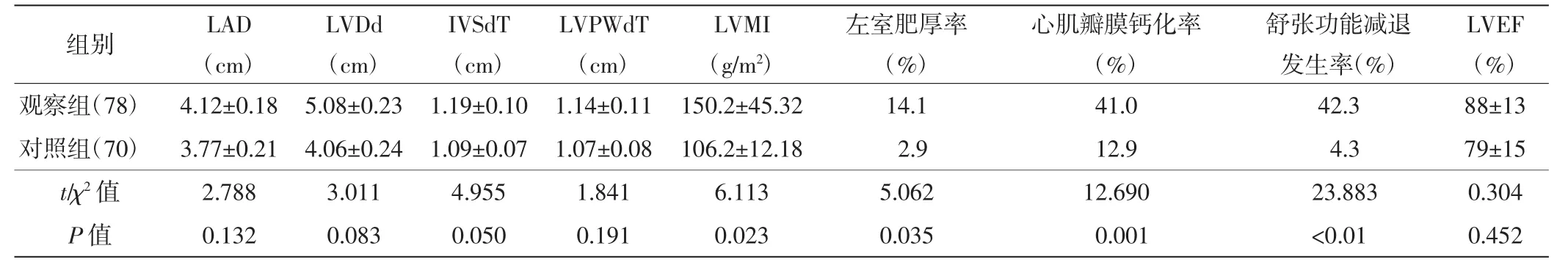
表2 两组患者超声心动图检查结果比较
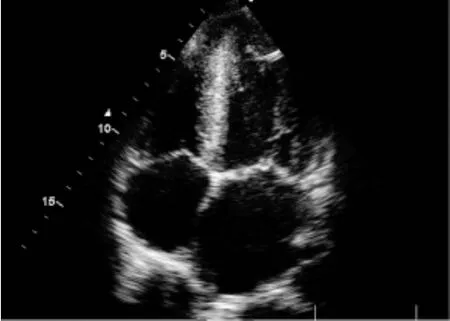
图1 观察组心尖四腔心切面示左室弥漫性中度肥厚,心肌回声略增强
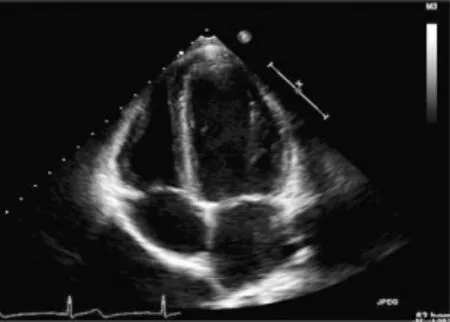
图2 对照组心尖四腔心切面示左室心肌厚度、回声正常
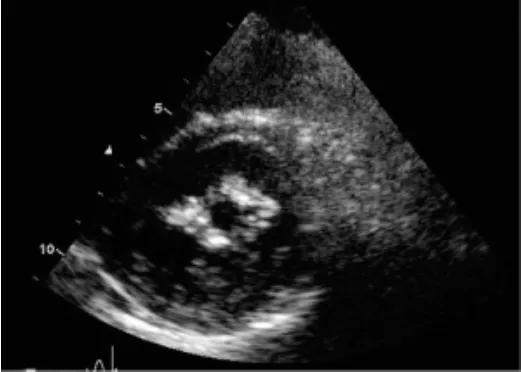
图3 观察组左室短轴切面示二尖瓣前后叶瓣膜钙化
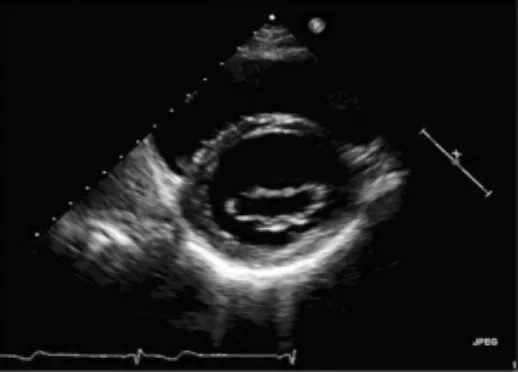
图4 对照组左室短轴切面示二尖瓣前后叶瓣环回声正常,未见增厚、钙化
四、组内iPTH与Ca2+水平比较
左室肥厚者的血iPTH和Ca2+水平均高于左室未见肥厚者[(511.7±60.2)ρg/ml vs.(390.4±65.1)ρg/ml,(3.22±0.63)mmol/L vs.(2.68±0.59)mmol/L];左室舒张功能减退者的血iPTH和Ca2+水平均高于左室舒张功能正常者[(486.5±60.3)ρg/ml vs.(409.7±56.2)ρg/ml,(3.19±0.50)mmol/L vs.(2.75±0.55)mmol/L],差异均有统计学意义(均P<0.05)。
讨论
随着人群中血Ca2+筛查的推广,PHPT的检出率明显提高[3]。由于PHPT早期缺乏特征性临床表现,检出时即使在发病早期,亦可能已发生心血管病变。高血压、心肌肥厚及由高血Ca2+引起的心律失常是甲状旁腺疾病在心血管系统的主要表现。本研究通过分析PHPT患者的超声心动图表现,旨在了解PHPT患者的心脏结构及功能方面的改变,并分析与其相关的影响因素。
研究[4]显示,左室肥厚是PHPT患者最常见的心脏病变,而心室肥厚是患者死亡的独立危险因素;Persson等[5]研究结果显示,PHPT患者室间隔厚度、LVM等指标均明显大于对照组,且左室的舒张功能明显受损。本研究结果发现PHPT患者LVDd、IVSdT及LVMI均较对照组增高,差异均有统计学意义(均P<0.05);反映左室舒张功能的指标E/A较对照组下降,而两组间LVEF比较差异无统计学意义,提示PHPT患者心血管系统表现为左室肥厚和左室舒张功能的减退,而收缩功能则无明显变化,与近年相关研究[4-5]结果一致。关于LVMI增高的原因,Custodio等[6]研究表明,PTH有正性变时、变力及促心肌肥厚效应,用高浓度的PTH刺激Wistar大鼠8周,较低浓度刺激组大鼠心肌质量及心肌细胞直径增加。在临床研究[7]也发现,健康成人生理水平的PTH也是预测左室肥厚的独立因素。对PHPT患者干预治疗的研究[5,8]发现,病例组左室肥厚率明显高于对照组,手术切除甲状旁腺可以逆转这种现象,同时PTH水平也显著下降,这更有力地证明PTH是心肌肥厚的原因之一。本研究结果发现,iPTH与反映室壁厚度的指标LVDd、IVSdT及LVMI均呈正相关,而与反映心脏舒张功能的指标E/A呈负相关;且心室肥厚者和舒张功能受损者的iPTH及Ca2+水平均高于正常者,与上述研究一致。
本研究还提示78例PHPT患者心肌瓣膜钙化率为41.0%,明显高于对照组(12.9%),且钙化率与血iPTH、Ca2+水平呈正相关,与国外研究[9-10]一致。Walker等[11]研究未发现PHPT患者心肌瓣膜钙化率增高,但其纳入研究患者的年龄较小,推测可能与患病年限和患病年龄有关。瓣膜、血管及心肌钙化可能是长期升高的血清钙在内壁沉积所致,故可能形成的较慢,术后恢复也慢。机能亢进的甲状旁腺毒症,对身体的影响可能取决于病程的长短和PTH、Ca2+水平,但在临床研究中,病程的长短是不可知的变量,这也许就是各个研究结论不同的原因之一。有学者[12-13]认为PHPT可导致高血压病,从而致心肌肥厚,但不同的研究[12-14]结果并不一致。Farahnak等[12]研究发现,轻度PHPT患者的血压高于对照组,且术后血压下降至正常水平;而本研究结果显示:观察组血压较对照组略高,但差异无统计学意义。分析其原因可能与血iPTH水平或不同研究组而产生,临床上需要设计前瞻性、相对大样本的研究来深入探讨其与血压的关系。
综上所述,本研究结果提示,应用超声心动图可观察到PHPT患者心脏结构与功能已经有明显的异常,如左室壁肥厚、左室舒张功能减退及心肌瓣膜钙化率增高,这些变化可能与血iPTH和Ca2+水平增高有关。作为临床医师应该重视PHPT患者在心血管系统的表现,早期给予适当的对症治疗,减少对身体健康的危害。
[1]Øgard CG,Engholm G,Almdal TP,et al.Increased mortality in patients hospitalized with primary hyperparathyroidism during the period 1977-1993 in Denmark[J].World J Surg,2004,28(1):108-111.
[2]Devereux RB,Pini R,Aurigemma GP,et al.Measurement of left ventricular mass:methodology and expertise[J].J Hypertens,1997,15(8):801-809.
[3]WerIllers RA,Khosla S,Atkinson EJ,et al.Incidence of primary hyperparathyroidism in Rochester,Minnesota,1993-2001:an update on the changing epidemiology of the disease[J].J Bone Miner Res,2006,21(1):171-177.
[4]Kardys I,Deckers JW,Stricker BH,et al.Echocardiographic parameters and all-cause mortality:the rotterdam study[J].Int J Cardiol,2009,133(2):198-204.
[5]Persson A,Bollerslev J,Rosen T,et al.Effect of surgery on cardiac structure and function in mild primary hyperparathyroidism[J].Clin Endocrinol(Oxf),2011,74(2):174-180.
[6]Custodio MR,Koike MK,Neves KR,et al.Parathyroid hormone and phosphorus overload in uremia:impact on cardiovascular system[J]. Nephrol Dial Transplant,2012,27(4):1437-1445.
[7]Saleh FN,Schirmer H,Sundsfjord J,et al.Parathyroid hormone and left ventricular hypertrophy[J].Eur Heart J,2003,24(22):2054-2060.
[8]Agarwal G,Nanda G,Kapoor A,et al.Cardiovascular dysfunction in symptomatic primary hyperparathyroidism and its reversal after curative parathyroidectomy:results of a prospective case control study[J].Surgery,2013,154(6):1394-1404.
[9]Iwata S,Walker MD,Di Tullio MR,et al.Aortic valve calcification in mild primary hyperparathyroidism[J].J Clin Endocrinol Metab,2012,97(1):132-137.
[10]Stefenelli T,Abela C,Frand H,et al.Cardiac abnormalities in patients with primary hyperparathyroidism:implications for follow-up[J]. J Clin Endocrinol Metab,1997,82(1):106-112.
[11]Walker MD,Fleischer JB,Di Tullio MR,et al.Cardiac structure and diastolic function in mild primary hyperparathyroidism[J].J Clin Endocrinol Metab,2010,95(5):2172-2179.
[12]Farahnak P,Ring M,Caidah K,et al.Cardiac function in mild primary hyperparathyroidism and the outcome after parathroidectomy[J].Eur J Endocrinol,2010,163(3):461-467.
[13]Verheyen N,Wetzel J,Martensen J,et al.Association ofplasma parathyroid hormone with night time blood plessure in hyperparathyroidism-the“eplerenone in primary hyperparathyroidism”trial[J]. J Hypertens,2015,33(1):121.
[14]Lumachi F,Camozzi V,Luisetto G,et al.Arterial blood pressure,serum calcium and PTH in elderly men with parathyroid tumors and primary hyperparathyroidism[J].Anticancer Res,2011,31(11):3969-3972.
Analysis on echocardiographic characteristics in patients with primary hyperparathyroidism and their related factors
SONG Xiuxia,FU Yueyue,WEI Bojun,LIU Yong,WEN Zheng,JIANG Tao
Department of Endocrinology,Beijing Shijitan Hospital,Capital Medical University,Beijing 100038,China
Objective To analyze the echocardiographic characteristics in patients with primary hyperparathyroidism(PHPT)and discuss the related factors affecting the cardiac structure and functions.MethodsSeventy-eight patients with PHPT(observation group)and 70 healthy volunteers(control group)were included.Parameters of all patients and volunteers were assessed with echocardiography.The parameters included:left ventricular end-diastolic diameter(LVDd),interventricular septal end-diastolic thickness(IVSdT),left ventricular posterior end-diastolic thickness(LVPWdT),left atrial diameter(LAD),left ventricular ejection fraction(LVEF)and ratio of maximal velocity of early diastolic phase to late diastolic phase at mitral valve(E/A). The ratio of peak velocity of early diastolic phase to late phase of side wall at mitral ring(e/a)was measured by Doppler tissue imaging mode.The left ventricular myocardium mass index(LVMI)was calculated.The myocardial valve calcification was examined. The levels of integral parathyroid hormone(iPTH)and calcium ion were correlated with cardiac structure and function index. Results The LVEF of observation group was(62.3±7.2)%,which was not statistically significant compared with the control group[(66.5±3.7)%].IVSdT was(1.19±0.10)cm and LVMI was(150.21±45.32)g/m2in observation group,IVSdT was(1.09± 0.07)cm and LVMI was(106.21±12.19)g/m2in control group,the differences between the two groups were statistically significant(all P<0.05).The incidences of left ventricular hypertrophy,myocardial or valvular calcification and left ventricular diastolic dysfunction in the observation group were significantly higher than those in the control group(all P<0.05).There was a positive correlation between iPTH and LVDd,IVSdT and LVMI(r=0.25,0.29,0.33,respectively),negatively correlated with E/A(r=-0.27),calciumionlevelwaspositivelycorrelatedwithmyocardialcalcification(r=0.28),andnegativelycorrelated with E/A(r=-0.25).The levels of iPTH and calcium ion in patients with ventricular hypertrophy and diastolic dysfunction were higher than those in normal subjects(P<0.05).ConclusionChanges in cardiac structure and function,such as left ventricular hypertrophy,left ventricular diastolic dysfunction and myocardial valve calcification increasing,are prone to be occurred for patients with PHPT,may be associated with the increased levels of iPTH and calcium ion.
Echocardiography;Hyperparathyroidism,primary;Parathyroid hormone;Cardiac function
R571.1;R540.45
A
2016-05-29)
首都医科大学基础-临床科研合作基金(14JL87)
100038 北京市,首都医科大学附属北京世纪坛医院内分泌科(宋秀霞、傅月玥、文祯、姜涛),头颈外科(魏伯俊),超声医学科(刘勇)
姜涛,Email:jiangtao960@126.com
