肝硬化并发肝肾综合征临床特点及死亡危险因素分析
2017-05-13王文苓苏晓峰刘力畅
王文苓,苏晓峰,苏 梅,晁 华,刘力畅,王 冶
肝硬化并发肝肾综合征临床特点及死亡危险因素分析
王文苓,苏晓峰,苏 梅,晁 华,刘力畅,王 冶
目的探讨肝硬化基础上发生肝肾综合征(hepatorenal syndrome, HRS)患者的临床特点及死亡危险因素。方法回顾性分析274例肝硬化基础上发生HRS患者的临床特点。探讨患者性别、年龄、HRS分型、合并症、伴发基础疾病、生化指标以及治疗方案等对预后的影响。结果274例患者中,男性207例(75.5%),女性67例(24.5%),平均年龄53.39岁;HRSⅠ型144例(52.6%),死亡42例,病死率为29.2%,从发病到死亡平均生存时间为(11.76±14.13) d;HRSⅡ型130例(47.4%),死亡12例,病死率为9.2%,发病到死亡平均生存时间为(17.41±17.04) d。病毒性肝炎肝硬化占病因构成的64.2%,酒精性肝硬化占25.5%。女性、HRSⅠ型、上消化道出血、肝性脑病、腹膜炎、低血钠是肝硬化并发HRS患者的死亡危险因素,特利加压素治疗是保护因素。结论肝硬化并发HRS患者的死亡危险因素众多,预后差,病死率高,特利加压素的应用可降低其死亡危险。
肝肾综合征;肝硬化;临床特点;危险因素;特利加压素
肝肾综合征(hepatorenal syndrome, HRS)是慢性肝病患者出现进展性肝衰竭和门脉高压时,以肾功能不全、内源性血管活性物质异常和动脉循环血液动力学改变为特征的一组临床综合征。HRS是重症肝病的严重并发症,一旦发生,存活率低,预后差。本研究回顾性总结274例肝硬化基础上发生HRS患者的临床特点,分析其死亡危险因素,为降低该类患者的病死率提供临床依据。
1 对象和方法
1.1 对象 研究对象为解放军第三〇二医院2010年1-2015年10月收治的肝硬化基础上发生HRS的患者。纳入标准:所有患者的诊断符合国际腹水协会对HRS作出的诊断标准[1-3]。①肝硬化腹水。②血肌酐>132.6 μmol/L。③至少停用利尿剂2 d且白蛋白扩容[白蛋白推荐剂量为l g/(kg·d),最大剂量可达100 g/d]后血肌酐无改善(下降到132.6 μmol/L或更低)。④无休克。⑤目前或近期无肾毒性药物使用史。⑥无器质性肾脏疾病如尿蛋白>500 mg/d,镜下血尿(每高倍镜视野中红细胞>50 个)和/或异常的肾脏超声改变。HRS分型:HRSⅠ型为急进性肾功能衰竭,血肌酐水平急剧升高,2周内超过221.0 μmol/L;HRSⅡ型为平稳或缓慢进展的肾功能衰竭,伴有难治性腹水。血肌酐水平通常在132.6~221.0 μmol/L之间。所有病例数据相对完整,收集其合并症、伴发基础疾病、生化指标以及治疗方案等。排除标准:肝细胞癌或肝转移癌、肾实质损害、充血性心力衰竭、严重的呼吸系统疾病、住院不足48 h。
1.2 方法 回顾性分析274例患者临床特点,探讨患者性别、年龄、HRS分型、合并症、伴发基础疾病、生化指标以及治疗方案等对患者预后的影响
1.3 统计学处理 采用SPSS 19.0统计软件进行统计分析,计数资料采用交叉表的χ2检验或校正χ2检验,组间两两比较采用χ2分割法。计量资料呈正态分布,以±s表示,2组均数比较采用独立样本t检验。多因素分析采用非条件logistic回归分析,采用向后条件法,设计进入标准为0.05,删除标准为0.10。P<0.05表示差异有统计学意义。
2 结 果
2.1 不同临床状况患者的病死率
2.1.1 性别和年龄 274例患者中,男207例,死亡31例,病死率为15.0%;女67例,死亡23例,病死率为34.3%。女性病死率大于男性(χ2=11.980,P=0.001)。患者年龄20~88岁,平均53.39岁,病死率最高的是71~88岁年龄组,最低的是61~岁组。71~88岁组与20~岁组、41~岁组、51~岁组、61~岁组相比较,差异均有统计学意义。 61~岁组与51~岁组、71~88岁组相比较,差异有统计学意义,其他组之间病死率差异无统计学意义(见表1)。

表1 不同年龄患者病死率Table 1 Cases-fatality rate in patients of different age groups
2.1.2 HRS型别 HRSⅠ型144例,死亡42例,病死率为29.2% ,从发病到死亡平均生存时间为(11.76±14.13)d;Ⅱ型130 例,死亡12例,病死率为9.2%,死亡患者平均生存时间为(17.41±17.04)d。Ⅰ型病死率大于Ⅱ型病死率(χ2=17.160,P=0.000),2组生存时间差异无统计学意义(t=1.168,P=0.248)。
2.1.3 肝硬化病因 病毒性肝炎肝硬化占病因构成的64.2%,酒精性肝硬化占25.5%。免疫相关性肝硬化病死率最高,为32.1%,但差异无统计学意义(见表2)。

表2 不同肝硬化病因患者的病死率Table2 Cases-fatality rate in patients with different cirrhosis causes
2.1.4 伴随疾病或并发症 上消化道出血、肝性脑病、腹膜炎、糖尿病、高血压均对病死率有一定影响,伴有上消化道出血组病死率最高,为39.4%,伴腹膜炎组病死率最低,为23.5%。但各组病死率差异无统计学意义(见表3)。

表3 不同伴随疾病患者病死率Table 3 Cases-fatality rate in patients with different concomitant diseases
2.1.5 生化指标 血清白蛋白<20 g/L、20~29 g/L、≥30 g/L病死率分别为25.0%、20.1%、18.4%(χ2=0.175,P=0.916)。凝血酶原活动度<40%、≥40%病死率分别为24.5%、14.2%(χ2=4.583,P=0.032)。总胆红素<171 μmol/L、171~342 μmol/ L、≥342 μmol/ L病死率分别为20.0%、19.3%、19.7%(χ2=0.010,P=0.995)。血钠<125 mmol/ L和≥125 mmol/ L病死率分别为29.69%、16.67% (χ2=5.255,P=0.022)。
2.1.6 特利加压素剂量 大剂量组、小剂量组及未使用组病死率分别为7.7%、13.8%、25.8%(χ2=8.996,P=0.011)。其中大剂量组与未使用组病死率差异有统计学意义(χ2=5.926,P=0.015)。未使用组与小剂量组、小剂量组与大剂量组病死率差异无统计学意义(见表4)。
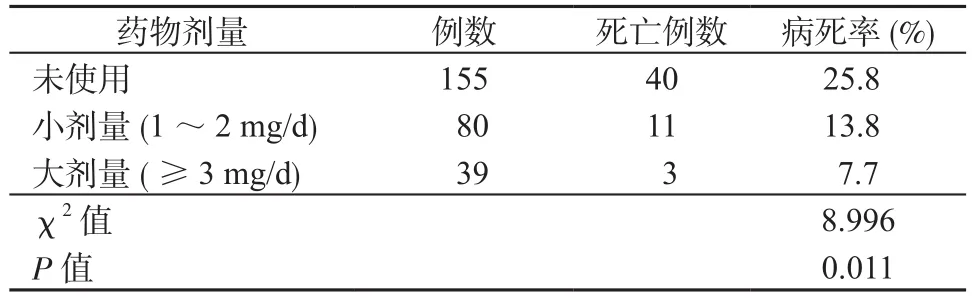
表4 使用不同剂量特利加压素患者的病死率Table 4 Cases-fatality rate in patients with different terlipressin dose
2.2 死亡危险因素的单因素分析 将274例患者分为存活组和死亡组,2组临床资料比较结果见表5。女性、高龄、HRSⅠ型、上消化道出血、肝性脑病、低血钠、活动度下降、血肌酐及尿素氮升高、未使用特利加压素治疗分别为肝硬化并HRS的死亡危险因素。
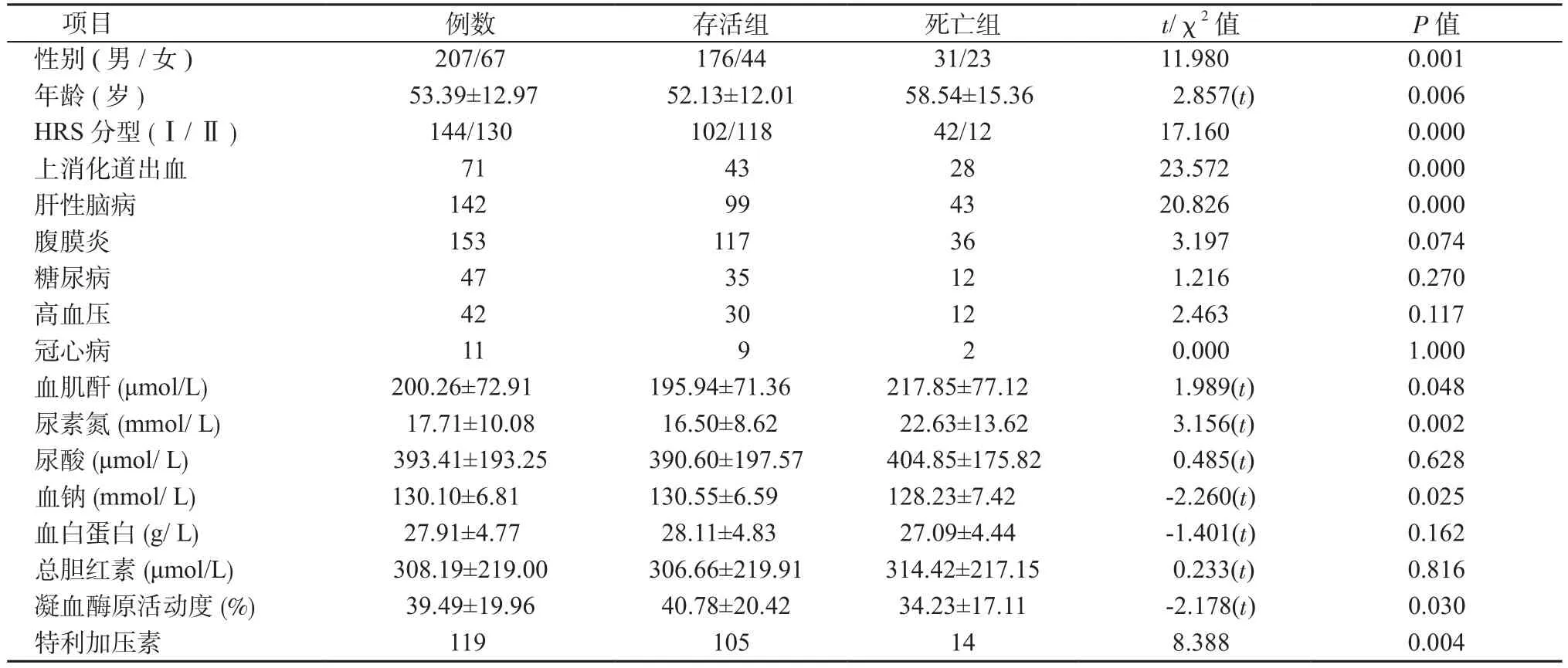
表5 274例肝硬化合并HRS患者临床资料Table5 Clinical data of the 274 cases with HRS based on cirrhosis
2.3 死亡危险因素的多因素分析 将单因素分析中所有可能的死亡危险因素代入非条件logistic回归模型(自变量赋值表见表6),因腹膜炎P值为0.074,十分接近0.05,将其纳入方程中。筛选出有统计学意义的7个因素(见表7)。在其他危险因素均衡的条件下,女性死亡风险是男性的9.742倍;血钠<125 mmol/L死亡风险是血钠≥125 mmol/L的2.173倍;HRSⅠ型死亡风险是HRSⅡ型的6.055倍;发生肝硬化的并发症上消化道出血、肝性脑病、腹膜炎分别使死亡风险增加了5.155倍、3.009倍、2.064倍;使用特利加压素治疗的患者死亡风险较未使用特利加压素治疗患者降至0.455。

表6 肝硬化并发HRS的死亡危险因素及赋值表Table 6 Risk factors for HRS and assignments
3 讨 论
HRS是在严重肝病基础上发生的急性功能性肾衰竭,其主要病理生理特点是内脏小动脉明显扩张,全身动脉低血压,致使肾脏血管强烈收缩,肾小球滤过率下降[4]。尽管HRS是一种功能性、可逆性的肾功能损伤,但一旦发生,病死率高,预后极差,是重症肝病最常见的死亡原因之一。
本研究中的病死率为19.7%,较其他报道低[5-7],可能与以下因素有关:第一,近年来,对HRS的认识逐步提高,该病越来越受到重视,早期诊断和治疗可以避免病情的加重。第二,医疗水平和患者经济投入的提高使得医疗干预手段增多。第三,本研究中2012年以后的患者入组比例大,特利加压素应用于临床,使HRS的治疗水平明显提高。第四,其他并发症如上消化道出血、肝性脑病、腹膜炎等早期也得到有效控制,避免病情的加重。第五,本研究排除了肝癌、肝转移瘤、心衰及严重呼吸系统疾病的患者,可能会造成结果发生偏倚,肝硬化背景下发生HRS患者中有很多伴发肝癌或其他肿瘤的,应该进一步研究分析这些患者的情况。
纳入的274例患者中,以男性发病居多,占发病人数的75.5%,但经统计分析后女性患者病死率更高,因此女性患者发生HRS更应引起重视。年龄为HRS患者死亡风险因素,70岁以上的病死率达到51.6%,可能与高龄伴发其他基础病、机体抵抗下降等有关。在54例死亡患者中,HRSⅠ型42例,从发病到死亡的时间为(11.76±14.13)d,较陈盛鹏等[8]报道的生存时间延长,可能与近年来疾病早期诊断、治疗以及更多的经济投入有关。HRSⅡ型12例,从发病到死亡的时间为(17.41±17.04)d。HRSⅡ型病死率较Ⅰ型低,死亡患者的存活时间较Ⅰ型长,可能与HRSⅡ型病情进展缓慢有关。本研究在病死率方面Ⅰ型和Ⅱ型之间差异具有统计学意义,而从发病到死亡的平均生存时间之间的差异却没有统计学意义,主要考虑Ⅱ型死亡病例数仅为12例,须要加大样本量作进一步的研究。
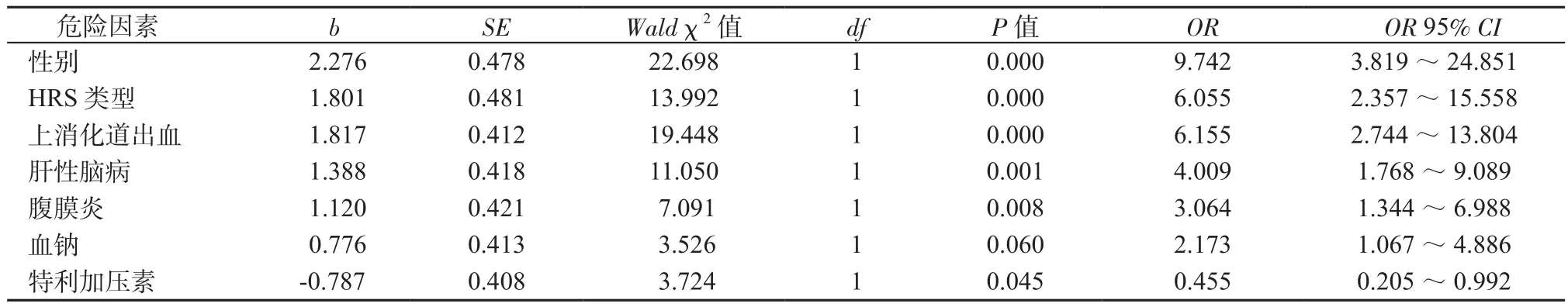
表7 logistic回归分析结果Table 7 Results of logistic regression analysis
从原发疾病来看,本研究纳入的患者均以肝硬化背景为基础,其中以乙型肝炎肝硬化为主,这与相关文献报道的流行病学调查结果一致[9]。腹膜炎、肝性脑病、上消化道出血、糖尿病、高血压及冠心病对HRS的病死率均有一定影响,临床中伴发上述情况要提高警惕,密切观察病情变化。
使用特利加压素治疗能够降低肝硬化并发HRS患者的病死率。尹伟等[10]研究发现特利加压素治疗HRS的疗效确切,与本研究结果一致。Cavallin等[11]在特利加压素联合白蛋白与米多君、奥曲肽联合白蛋白的疗效比较中,使用特利加压素的剂量最低为3 mg/d,最大剂量达到12 mg/d,其治疗有效率为70.4%,有反应组的3月生存率较无反应组明显升高。Cavallin[12]的另一项研究发现特利加压素治疗HRS时,持续性静脉输注与静脉推注相比,其不良反应更小,有效剂量更低。因此,一经诊断,及早使用特利加压素治疗,有助于改善病情。
多因素分析结果显示,尽管特利加压素可以改善病情,但肝硬化并发症的存在显著增加了死亡风险,及时有效控制这些并发症的发生和发展对于肝硬化患者HRS的防治非常关键。肝移植仍是治疗HRS的有效疗法,本研究中行肝移植的3例患者,均临床治愈,如条件允许,可进行肝移植治疗。
总之,HRS死亡风险高,要注意早期诊断和治疗,积极防治上消化道出血、肝性脑病、腹膜炎并发症,避免加重HRS进一步发展。一旦确诊,尽早使用特利加压素治疗,能够降低患者死亡风险。目前HRS的治疗已经取得了很大的进展[13],特利加压素治疗该病也有明确的疗效,但对特利加压素治疗不敏感或不能耐受的患者该如何更好的治疗,预测HRS发生和对治疗反应性的肾脏标志物的发现等问题仍有待于进一步研究[14]。
[1] Arroyo V, Ginès P, Gerbes AL, et al. Definition and diagnostic criteria of refractory ascites and hepatorenal syndrome in cirrhosis.[J]. Hepatology, 1996, 23(1):164-176.
[2] Salerno F, Gerbes A, Ginès P, et al. Diagnosis, prevention and treatment of hepatorenal syndrome in cirrhosis[J]. Gut, 2007, 56(9):1310-1318.
[3] Ginès P, Angeli P, Lenz K, et al. EASL clinical practice guidelines on the management of ascites, spontaneous bacterial peritonitis, and hepatorenal syndrome in cirrhosis European Association for the Study of the Liver[J]. J Hepatol, 2010, 53(3):397-417.
[4] Angeli P, Merkel C. Pathogenesis and management of hepatorenal syndrome in patients with cirrhosis[J]. J Hepatol, 2008, 48 (Suppl 1):S93-S103.
[5] 石晓红,江文华. 肝硬化并发肝肾综合征79例临床特征分析[J]. 中国医师杂志,2012,14(6):810-811.
[6] Salerno F, Cazzaniga M, Merli M, et al. Diagnosis, treatment and survival of patients with hepatorenal syndrome: a survey on daily medical practice[J]. J Hepatol, 2011, 55(6):1241-1248.
[7] Esrailian E, Pantangco ER, Kyulo NL, et al. Octreotide/Midodrine therapy significantly improves renal function and 30-day survival in patients with type 1 hepatorenal syndrome [J]. Dig Dis Sci, 2007, 52(3):742-748.
[8] 陈盛鹏,何卫平,胡瑾华,等. 肝肾综合征329例预后分析[J].传染病信息,2010,23 (2):87-89.
[9] 赵治凤,樊晋宇,张光谋. 1400例肝硬化患者流行病学分析[J].中国卫生检验杂志,2016,26(3):414-418.
[10] 尹伟,李成忠. 特利加压素治疗肝肾综合征的疗效、预后及相关影响因素[J]. 肝脏,2016,21(2):100-104.
[11] Cavallin M, Kamath PS, Merli M, et al. Terlipressin plus albumin versus midodrine and octreotide plus albumin in the treatment of hepatorenal syndrome: a randomized trial[J]. Hepatology, 2015, 62(2):567-574.
[12] Cavallin M, Piano S, Romano A, et al. Terlipressin given by continuous intravenous infusion versus intravenous boluses in the treatment of hepatorenal syndrome: a randomized controlled study[J]. Hepatology, 2016, 63(3):983-992.
[13] Busk TM, Bendtsen F, Møller S. Hepatorenal syndrome in cirrhosis: diagnostic, pathophysiological, and therapeutic aspects[EB/OL]. (2016-06-16) [2016-11-03].http://china.tandfonline.com/doi/full/ 10.1080/17474124.2016.1196132.
[14] Graupera I, Ginès P. Hepatorenal syndrome: the last pieces of the puzzle or not yet[J]. Hepatology, 2015, 62(2):352-354.
(2016-11-15收稿 2017-02-10修回)
(本文编辑 胡 玫)
Clinical characteristics and death risk factors of cirrhosis complicated with hepatorenal syndrome
WANG Wen-ling, SU Xiao-feng, SU Mei, CHAO Hua, LIU Li-chang, WANG Ye*
General Internal Medicine Department, 302 Military Hospital of China, Beijng 100039, China
*Corresponding author, E-mail:13511023388@139.com
ObjectiveTo investigate the clinical characteristics and death risk factors in patients who were cirrhosis and complicated with hepatorenal syndrome (HRS).MethodsClinical characteristics were retrospectively analyzed on the 274 cirrhosis patients who were complicated with HRS. The effects of many factors on the prognosis were investigated, including gender, age, type of HRS, complications, underlying diseases, biochemical indexes and treatment.ResultsOf the 274 patients, 207 were male (75.5%) and 67 were female (24.5%). The average age was 53.39 years old. Forty two cases died among 144 patients with typeⅠHRS, the case fatality rate was 29.2%, and the average survival time was (11.76 ± 14.13) d. Twelve cases died among 130 patients with typeⅡ HRS. The case fatality rate was 9.2% and the average survival time was (17.41 ± 17.04) d. Viral hepatitis related cirrhosis accounted for 64.2% of the total death, and alcoholic cirrhosis accounted for 25.5%. Female, typeⅠHRS, upper gastrointestinal bleeding, hepatic encephalopathy, peritonitis, hyponatremia were independent risk factors for cirrhosis patients complicated with HRS, and terlipressin treatment was the protective factor.ConclusionsThere are many death risk factors for the cirrhosis patients complicated with HRS. The prognosis of HRS is poor, and the fatality rate is high. Terlipressin treatment can reduce the risk of death in these patients.
hepatorenal syndrome; cirrhosis; clinical characteristics; risk factors; terlipressin
R575.2
A
1007-8134(2017)02-0095-04
10.3969/j.issn.1007-8134.2017.02.007
北京市科技计划首都临床特色应用研究专项(Z131100004013041)
100039 北京,解放军第三〇二医院综合内科(王文苓、王冶、晁华、刘力畅);100071 北京,解放军第三〇七医院头颈部肿瘤与淋巴瘤科(苏晓峰),重症监护病房(苏梅)
王冶,E-mail: 13511023388@139.com
