急性淋巴细胞白血病患儿血小板输注疗效及影响因素分析
2017-04-07傅云峰赵国胜马金旗刘凤霞
高 萌 傅云峰 赵国胜 马金旗 刘凤霞 黄 蓉 桂 嵘
·论著·
急性淋巴细胞白血病患儿血小板输注疗效及影响因素分析
高 萌1,2傅云峰1,2赵国胜1马金旗1刘凤霞1黄 蓉1桂 嵘1
目的 探讨急性淋巴细胞白血病(ALL)患儿血小板输注的疗效及其影响因素。方法 纳入2013年1月1日至2016年6月30日在中南大学湘雅三医院血液科及儿科就诊的全部初诊、初治,且在治疗过程中至少输注1次单采血小板的、<14岁的ALL患儿。单采血小板的输注采用ABO、Rh同型输注策略。每例每次输注血小板后同时满足24 h校正血小板增加指数(CCI)>4.5和24 h血小板回收率(PPR)>20%,且消化道、鼻和牙龈出血症状得到控制,判定为当次输注有效,否则为当次输注无效。有效例次归为有效组,无效例次归为无效组。对可能影响血小板输注疗效的因素(年龄、性别、发热、出血、脾大、感染、是否使用头孢菌素、血小板输注次数)行单因素和多因素分析。结果 44例ALL患儿进入本文分析,共输注单采血小板302例次,有效组197例次(65.2%),无效组105例次,每例患儿平均输注(6.1±5.6)次。302例次中;输注血小板前后的血小板计数(×109·L-1)分别为19.2±9.4和66.1±36.2,差异有统计学意义(t=11.19,P<0.01);输注1次(44例次)、~5次(93例次)、~10次(67例次)和>10次(98例次)的输注有效率分别为84.1%、76.3%、56.7%和52.0%。单因素分析显示,有效组和无效组比较,发热、出血、脾大、感染和血小板输注次数差异有统计学意义,P均<0.05。Logistic多因素回归分析显示,发热(OR=3.737,95%CI:1.213~11.513)和感染(OR=3.258;95%CI:1.019~10.419)是影响血小板输注疗效的主要危险因素。结论 血小板输注可以改善ALL患儿的血小板计数及出血症状,发热和感染为影响ALL患儿血小板输注疗效的主要危险因素。
急性淋巴细胞白血病; 血小板输注; 疗效
与其他恶性血液疾病一样,急性淋巴细胞白血病(ALL)因其本身造血异常加之治疗药物影响经常出现血小板减少,可能造成凝血功能异常,引起体内多种器官出血,危及生命。合理的输注血小板是治疗血小板减少的血液病患者的一项有力措施[1]。然而,在临床实际中,不同患者输注血小板的治疗效果差异较大,甚至有些患者输注无效[2]。多种因素会影响血小板的输注疗效,包括:血小板的质量和数量[3];受血者的同种免疫状态以及受者与供者的ABO相容性[4];受血者自身因素,如脾功能亢进、发热、感染和DIC等[5]。本文回顾性总结ALL患儿血小板的输注疗效并分析患儿自身因素对疗效的影响。
1 方法
1.1 ALL诊断和治疗标准 参照中华医学会儿科分会血液学组制定的儿童ALL诊疗建议[6]。
1.2 血小板输注适应证 根据文献[7],较大月龄儿童的血小板输注可以参考成人的输注指征。中南大学湘雅三医院(我院)血小板输注适应证参照2014 美国血库协会(AABB)临床实践指南[8],血小板输注适应证:血小板计数≤10×109·L-1且患儿的一般情况稳定,或血小板计数>10×109·L-1但有明显出血征象。
1.3 纳入标准 2013年1月1日至2016年6月30日在我院血液科及儿科就诊的全部初诊、初治,且在治疗过程中至少进行了1次单采血小板输注的、<14岁的ALL患儿。
1.4 排除标准 ①入院时血小板抗体阳性;②与输注疗效相关的资料记录不全,如缺如输血前和/后血小板计数,无体温和脾大小记录等;③伴有ALL以外的任何其他疾病,如免疫性疾病、淋巴瘤等。
1.5 血小板输注方法 采用湖南省长沙市血液中心单采血小板,采取ABO、Rh同型输注策略。血小板输注剂量参照文献[9],标准剂量为5~10 mL·kg-1,体重>10 kg者,可输注1 U血小板。每单位血小板的输注时间为30~60 min[10]。在输注期间,严密观察有无发热、过敏等输血不良反应。
1.6 血小板输注疗效判定 同时满足24 h校正血小板增加指数(CCI)>4.5和24 h血小板回收率(PPR)>20%[11],且消化道、鼻和牙龈出血症状得到控制,判定为当次输注有效,否则为当次输注无效。
CCI=(输注后血小板计数-输注前血小板计数)×体表面积/输注血小板总数
PPR =[(输注后血小板计数-输注前血小板计数)×血容量/输注血小板总数]×100%[12]
2个公式中:①血小板计数单位为109·L-1,②输注前是指输血当日清晨的外周血血小板计数,③输注后是指输血后24 h的外周血血小板计数,④采用全自动血细胞分析仪检测,⑤体表面积(m2)=0.006 1×身高(cm)+0.012 8×体重(kg)-0.152 9,⑥血容量(L)=体重(kg)×70(L·kg-1)[13],⑦输注血小板总数以1011记数。
1.7 分组 依据本文血小板输注疗效判定标准,判断每例每次输注血小板后是否有效,有效例次归为有效组,无效例次归为无效组。
1.8 影响血小板输注疗效的危险因素及其界值 根据血小板输注疗效的相关研究结果[11~14],并结合ALL患儿的特点,选取可能影响ALL患儿血小板输注疗效的危险因素如下:①年龄:根据儿童ALL诊疗建议[6],<1岁和≥10岁与ALL临床危险度相关,故年龄分为<1岁、~10岁和>10岁。②体温(截取输血当日清晨病史体温记录):≤37.2℃为正常,~38℃为低热,~39℃为中等发热,~41℃为高热,>41℃为超高热。③感染:输血前24 h内有“感染”证据,如相关临床症状(无原因可循的寒战、发热、头痛等),实验室或特殊检查结果(血培养、尿培养等)阳性。④出血:输血前24 h内皮肤、黏膜有出血点,深部出血;以病史记载有和无作为判断依据。⑤脾大:输血前24 h内查体或影像学结果,脾大为深吸气时脾下缘至少在肋缘下2 cm,或腹部B超示脾脏长径>12 cm,厚度>4 cm;以病史记载有和无作为判断依据。⑥输血当日头孢类抗生素使用情况:以病史记载有和无作为判断依据。⑦血小板输注的次数:以病史记载的血小板输注情况统计血小板输注次数,参考文献[12]将血小板输注次数归纳为1、~5、~10和>10次。
1.9 统计学方法 数据分析采用SPSS 18.0软件完成。对计量资料进行正态分布检验,正态分布数据以均数±标准差表示,行两样本均数t检验;对非正态分布的数据进行正态分布转换(log转换),再采用上述方法比较。计数资料的比较采用χ2检验。多因素分析采用Logistic回归分析,计算OR值及95%CI。以P<0.05为差异有统计学意义。
2 结果
2.1 一般情况 符合本文纳入和排除标准的44例ALL患儿进入本文分析,男24例(54%),女20例;年龄1~14(6.7±4.1)岁,中位年龄5岁;平均体重(21.7±7.5)kg。44例患儿共输注单采血小板302例次,每例患儿输注1~16(6.1±5.6)次;输血当日清晨体温(36.9±1.2)℃,输血前24 h内出血、感染和脾大分别为69、89和68例次,输血当日使用头孢类药物82例次;输注前血小板≤10×109·L-148例次,>10×109·L-1254例次。
2.2 输注疗效 302例次中有效组197例次(65.2%),无效组105例次。302例次输注血小板后的血小板计数为(66.1±36.2)×109·L-1,与输注血小板前(19.2±9.4)×109·L-1比较,差异有统计学意义(t=11.19,P<0.01)。输注1次44例次,CCI均值24.3±10.3,PPR均值(39.1±15.5)%,有效率84.1%;输注~5次93例次,CCI均值17.7±8.0,PPR均值(33.2±17.0)%,有效率76.3%;输注~10次67例次,CCI均值13.1±8.7,PPR均值(22.7±15.8)%,有效率56.7%;输注>10次98例次,CCI均值4.1±2.6,PPR均值(16.8±9.6)%,有效率52.0%。
2.3 ALL患儿血小板输注疗效的单因素分析 表1显示,有效组和无效组比较,发热、出血、脾大、感染和输注次数的差异均有统计学意义,P均<0.05。1次输注有效率(84.1%,37/44)明显高于重复输注[~5次、~10次和>10次输注有效率分别为76.3%(71/93)、56.7%(38/67)和52.0%(51/98)],P均<0.01。
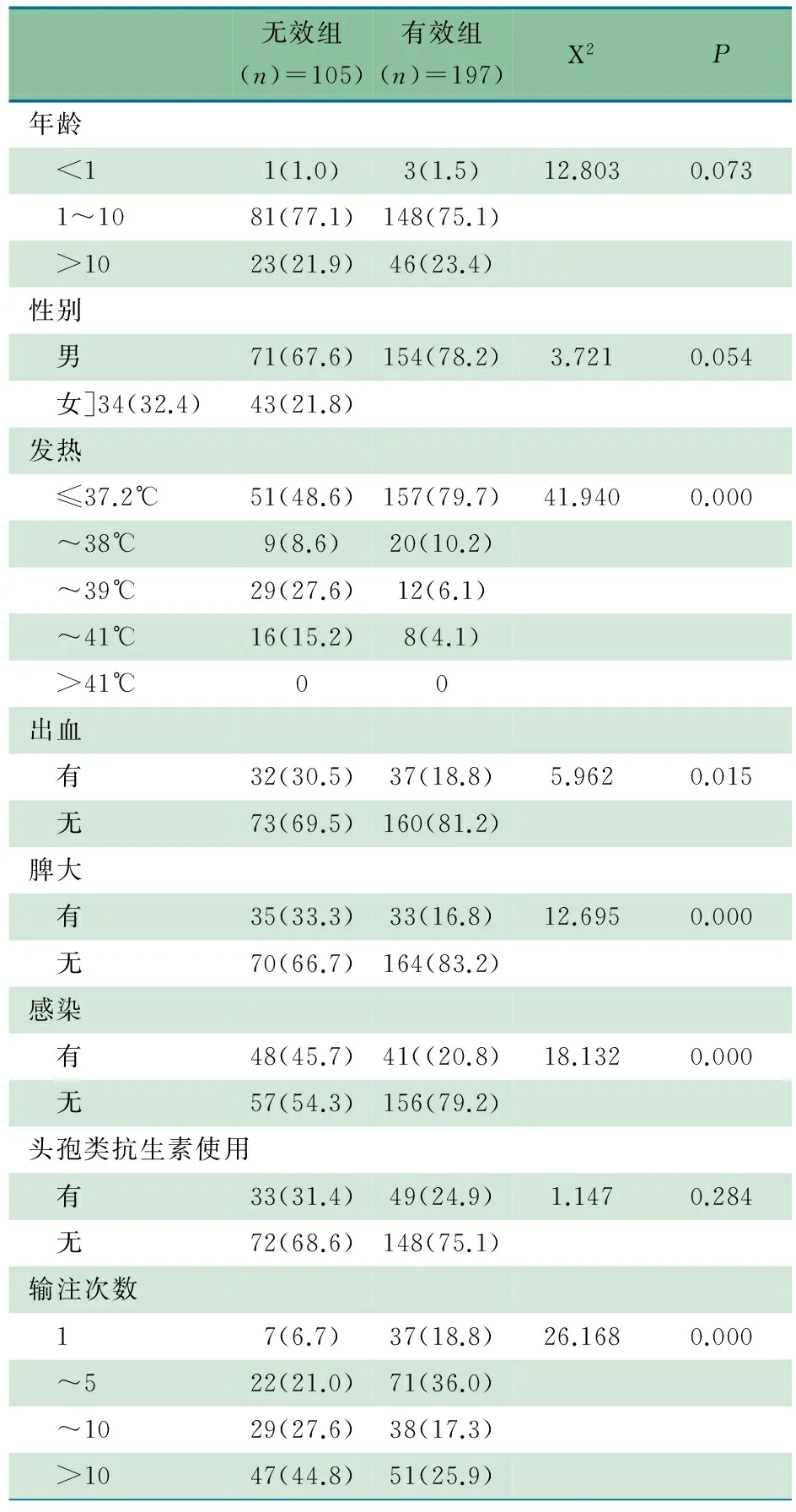
表1 影响ALL患儿血小板输注疗效的单因素分析[n(%)]
2.4 ALL患儿血小板输注疗效的多因素分析 表2显示,将单因素分析有意义的发热、出血、脾大、感染和输注次数纳入Logistic多因素回归分析,结果显示,发热(OR=3.737,95%CI:1.213~11.513)和感染(OR=3.258,95%CI:1.019~10.419)为影响ALL患儿血小板输注疗效的独立危险因素。
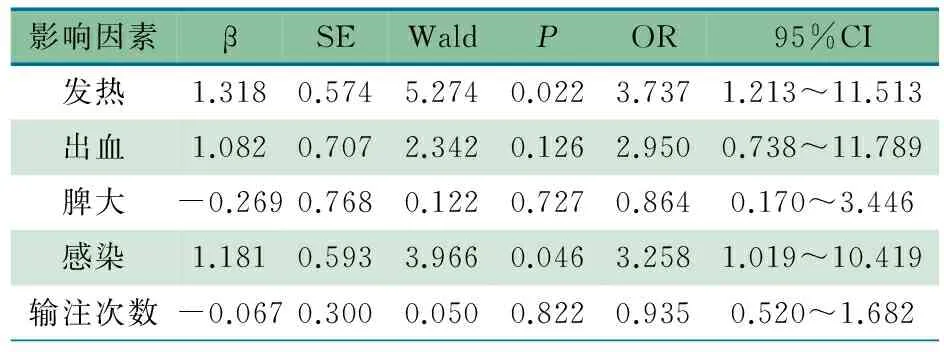
表2 多因素Logistic回归分析
3 讨论
ALL患儿在联合化疗的过程中,可能会出现血小板计数迅速减少的情况,有发生出血的风险。血小板输注是预防和治疗血小板减少或血小板功能障碍而引起的出血性疾病的最有效、最重要的治疗方案[15]。自20世纪50年代开始,血小板输注逐渐应用于临床,有效地降低了由于大出血而导致的病死率。然而,30%~70%的患者在输注血小板后达不到预期效果,甚至出现血小板输注无效[16,17],常需要多次输注,增加了患者的经济负担和医疗风险。探索不同病种血小板输注疗效的影响因素,有助于避免输注无效。
本研究对44例ALL患儿的302例次血小板输注情况进行回顾性分析,因输注后1 h的血小板计数较难获得,故采用24 h CCI和PPR作为疗效判断标准。302例次的平均血小板计数在输注后较输注前明显上升(P<0.01),输注有效率为65.2%,略低于国内关于血液病患者血小板输注疗效的报道[12,18],可能与本次研究对象为初诊的ALL患儿需要早期的强化疗,且2个疗程之间的间隔较短,从而影响了血小板计数。
血小板输注无效的影响因素一般包括非免疫因素和免疫因素[19]。非免疫因素通常包括发热、感染、肝脾肿大和药物等,这些因素会增加输注血小板的损耗[20];免疫因素主要是因反复输血引发输血同种免疫,产生针对抗血小板的抗体,从而导致再输入的血小板迅速被破坏。本文综合血小板影响因素相关文献的结果,选取了年龄、性别、发热、出血、脾大、感染、是否使用头孢菌素和输注次数行单因素分析。有效组和无效组比较,发热、感染、出血、脾大及输注次数的差异有统计学意义;多因素分析显示,发热和感染为影响血小板输注疗效的独立危险因素。
发热患儿的输注有效率显著低于体温正常者,且发热程度越严重,输注有效率越低(P<0.05)。发热时,致热源会激活体内的单核巨噬细胞系统,导致血小板被清除[21]。处于感染期的患者,血小板隐蔽抗原暴露,吸附IgG抗体,形成免疫复合物,网状内皮细胞会清除或消耗抗体包被的血小板,增加血小板的破坏,影响输注疗效[18]。多种抗菌药物如头孢菌素、氨苄青霉素等因其骨髓抑制作用和免疫机制会引起血小板减少,从而对血小板的输注疗效产生影响,本研究选择了较为常用的头孢类药物作为可能的影响因素进行分析,但结果显示,是否使用头孢菌素类药物对血小板输注疗效并无显著的影响,这可能与药物种类、药物相互作用以及样本数量和统计方法有关,具体原因还有待进一步探讨。此外,本项研究中,年龄和性别对血小板输注疗效并无显著影响,与类似研究结果一致[14,18]。
ALL患儿在治疗过程中常需要反复输注血小板,多次输血易引起抗HLA、抗HPA的产生,导致血小板输注无效。有研究结果表明[22],反复输注血小板或既往大量输血的患者发生血小板输注无效的比例近50%。本研究中,随着血小板输注次数的增加,输注有效率逐渐降低,输注次数1~10次和>10次的ALL患儿有效率分别为56.7%和52.0%,远低于输注<5次者。有文献[21]报告,对于需要多次输注血小板的白血病患者,最好使用供者血小板与患者血清行HLA和HPA配型,选择HLA、HPA相合的血小板进行输注。在血小板配型技术未普及的情况下,尽可能选择来自单一供者的血小板及辐照血小板,可以在一定程度上减缓血小板输注无效的发生。
综上所述,ALL患儿输注血小板前,应综合评估病情,严格把握输血适应证,尽可能减少影响输注疗效的因素。已发生血小板输注无效,应分析原因并制定对策,而非盲目的重复输注,以确保输注效果,避免血液成分及经济的浪费。
[1]Zhi L,Chi X,Gelderman MP,et al.Activation of platelet protein kinase C by ultraviolet light B mediates platelet transfusion-related acute lung injury in a two-event animal model.Transfusion,2013,53(4):722-731
[2]魏晴,田兆嵩.血小板的临床应用.中国输血杂志,2008,21(9):732-734
[3]Triulzi DJ,Assmann SF,Strauss RG,et al.The impact of platelet transfusion characteristics on posttransfusion platelet increments and clinical bleeding in patients with hypoproliferative thrombocytopenia.Blood,2012,119(23):5553-5562
[4]Murphy MF,Waters AH.Platelet transfusions:the problem of refractoriness.Blood Rev,1990,4(1):16-24
[5]Alcorta I,Pereira A,Ordinas A.Clinical and laboratory factors associated with platelet transfusion refractoriness:a case-control study.Br J Haematol,1996,93(1):220-224
[6]吴敏媛,李志刚,崔蕾.儿童急性淋巴细胞白血病诊疗建议(第4次修订).中华儿科杂志,2014,52(9):641-644
[7]陈小伍,于新发,田兆嵩,等.输血治疗学.北京:科学出版社,2002
[8]Kaufman RM,Djulbegovic B,Gernsheimer T,et al.Platelet Transfusion:A Clinical Practice Guideline From the AABB.Annals of Internal Medicine,2015,162(3):205-213
[9]Wong ECC,Paul W.Intrauterine,neonatal,and pediatric transfusion therapy.In:Mintz PD ed.Transfusion Therapy:Clinical Principles and Practice.3rd ed.Bethesda:AABB Press,2011
[10]任蓉,田兆嵩.婴幼儿和儿童的血小板输注.中国输血杂志,2005,18(4):353-357
[11]曹琰.血小板输注治疗血液病患者的疗效及相关影响因素的分析.血栓与止血学,2016,22(4):386-391
[12]马光丽,方炳木,曲志刚,等.血液病患者血小板输注临床疗效及相关因素分析.中华全科医学,2014,12(10):1540-1542,1574
[13]Slichter SJ,Davis K,Enright H,et al.Factors affecting posttransfusion platelet increments,platelet refractoriness,and platelet transfusion intervals in thrombocytopenic patients.Blood,2005,105(10):4106-4114
[14]陈麟凤,潘继春,冯倩,等.26045例血小板输注效果的影响因素分析研究.中国实验血液学杂志,2015,23(4):1081-1086
[15]刘景汉,林武存.临床输血指南.北京:人民军医出版社,1998
[16]孙晓明,牛爱军,陈英剑,等.血小板相关抗体的检测及其应用研究.国际检验医学杂志,2006,27(3):212-214
[17]Leal-Noval SR,Arellano-Orden V,Maestre-Romero A,et al.Impact of national transfusion indicators on appropriate blood usage in critically ill patients.Transfusion,2011,51(9):1957-1965
[18]韩小勇,李代渝.血小板无效输注的研究概述.西南军医,2009,11(2):262-264
[19]李卉.输血不良反应及其处理.北京:人民卫生出版社,2011
[20]刘桂芳,夏和凤,王丽霞.106例血液病患者机采血小板输注疗效的影响因素分析.临床血液学杂志(输血与检验),2015,28(12):1059-1061
[21]王茂玲,赵婷婷,杨眉,等.白血病患者血小板输注疗效的影响因素分析.国际检验医学杂志,2015,36(3):296-300
[22]吴擘颋,唐群业,姚顶根,等.部分血液病患者血小板输注无效原因分析与预防.中国输血杂志,2010,23(8):584-585
(本文编辑:张崇凡,孙晋枫)
Clinical efficacy and influencing factors of platelet transfusion in children with acute lymphoblastic leukemia
GAOMeng1,2,FUYun-feng1,2,ZHAOGuo-sheng1,MAJin-qi1,LIUFeng-xia1,HUANGRong1,GUIRong1
(1DepartmentofBloodTransfusion,theThirdXiangyaHospital,CentralSouthUniversity,Changsha410013,China;2Co-firstauthor)
Gui Rong,E-mail:guiron_g@126.com
Objective To analyze the clinical efficacy and influencing factors of platelet transfusion in children with acute lymphoblastic leukemia(ALL).MethodsFrom January 1st,2013 to June 30th,2016 ,ALL patients younger than 14 years old with initial diagnosis and treatment in hematology department or pediatrics department of the Third Xiangya Hospital of Central South University were recruited in this study,and they had at least once apheresis platelets (APs) transfusion.They all infused APs that had same group of ABO and Rh with themselves.The clinical efficacy was evaluated by 24 h corrected count increment(CCI),percentage plate recovery(PPR) and clinical symptoms.The patients with CCI>4.5,PPR>20% and the hemorrhage symptom controlled were defined as effective,if not,they were defined as noneffective.The factors that may influence efficacy (including age,gender,fever,hemorrhage,splenomegaly,infection,using cephalosporins and times of platelet transfusion) were analyzed.ResultsTotal 302 times of platelet transfusion were performed in 44 patients,the average time of each patients was (6.1±5.6).197 times of transfusion were effective (65.2%),the other 105 times were noneffective.The platelet counts before and after platelet transfusion were (19.2±9.4)×109·L-1and (66.1±36.2)×109·L-1,it was significant increased (t=11.19,P<0.01).The effective rates of once (n=44),2-5 times (n=93),6-10 times(n=67) and more than 10 times (n=98) were 84.1%,76.3%,56.7% and 52.0%,respectively.Patients with fever,hemorrhage,splenomegaly,infection and transfusion repeatedly had a poor efficacy than the patients without these factors (P<0.05).The above factors were analyzed by multivariate logistic regression,it showed that fever (OR=3.737,95%CI:1.213 to 11.513) and infusion (OR=3.258,95%CI:1.019 to 10.419) were independent risk factors.ConclusionThe platelet count and clinical symptoms were significantly improved after platelet transfusion.Fever and infection were the main risk factors of clinical efficacy of platelet transfusion in children with ALL.
Acute lymphoblastic leukemia; Platelet transfusion; Clinical efficacy
1 中南大学湘雅三医院输血科 长沙,410013;2 共同第一作者
桂嵘,E-mail:guiron_g@126.com
10.3969/j.issn.1673-5501.2017.01.009
2016-09-05
2017-02-08)
