射频消融与再手术治疗符合米兰标准的术后复发性肝癌的Meta分析
2017-04-02朱继领张克瑞
朱继领,张克瑞
(山东省鄄城县人民医院 普通外科,山东 菏泽 274600)
原发性肝细胞癌(肝癌)是危害人类健康的常见恶性肿瘤之一,手术切除是其治疗的有效的最好方式,但肝细胞癌术后总体预后不佳,术后复发极高,3年累计复发率超过50%,5年累计复发率在80%以上[1],而再次手术(surgical reresection,SRR)仍是其到目前为止的最佳治疗方式,然而,只有不足30%的复发性肝癌患者适合再手术[2],射频消融(radiofrequency ablation,RFA)的出现使复发性肝癌的治疗有了更多的选择,本研究旨在探讨RFA与再手术切除米兰标准的复发性小肝癌的临床疗效,为复发性肝癌的治疗方式的选择提供更多的临床依据。
1 资料与方法
1.1 文献纳入及排除标准
1.1.1研究设计检索2000年1月—2017年1月的关于RFA和SRR治疗复发性小肝癌的随机对照研究或队列研究(包括回顾性和前瞻性队列研究),无论是否随机,是否采用盲法,不受样本量的限制,不受国家地域的限制。
1.1.2纳入标准⑴ 经影像学诊断或穿刺活检明确诊断为原发性肝癌术后复发的患者;⑵ 患者一般情况良好,肝功能Child-Pugh A/B,无肝外转移,无其他器质性病变;⑶ 复发性肝癌均为符合米兰标准的小肝癌,米兰诊断标准[3]:单发癌肿直径≤5 cm,或癌肿数目≤3个,且每个肿块直径≤3 cm;⑷ 患者研究的基准线水平基本一致;⑸ 患者同意接受RFA或SRR治疗。
1.1.3排除标准⑴ 单纯的再手术或RFA治疗复发性肝癌;⑵ 不符合米兰标准;⑶ 单个研究单种治疗例数≤5例;⑷ 肝功能分级较差,合并其他严重疾病可能影响寿命者;⑸ 合并肝外转移者
1.1.4干预方法RFA和SRR治疗符合米兰标准的肝内复发性小肝癌,研究组为RFA治疗,对照组为SRR,两组均无其他辅助性干预治疗措施,如无水酒精内注射、肝动脉栓塞化疗等
1.1.5观察指标各研究中两组患者第1、3、5年生存率及3年内无瘤生存率、术后总并发症发生率及住院时间的比较。
1.2 文献检索
使用“复发性小肝癌”、“米兰标准”、“射频消融”“肝切除术”等中文检索词,计算机检索2000年1月—2017年1月收录在同方、万方、维普等中文数据库的中文文献;使用“Hepatocellular Carcinoma”、“Radiofrequency Ablation”、“Recurrence”、“Surgical Resection”等英文检索词,同样检索2000年1月—2017年1月收录在Cochrane图书馆临床对照试验中心注册库、OVID、Pubmed、Medline、EBSCO、EMBASE、SpringerLink、Science Direct等数据库中关于RFA和外科肝切除术治疗复发性小肝癌的临床对照试验,搜集外文文献。
1.3 文献提取及质量评价
由2名独立的评价者独立筛查文献对数据提取,通过阅读文献的标题和摘要,以及全文,对于容易判断的文献,直接进行文献筛查;对于可纳入有异议的文献,请教相关老师意见,通过直接下载并阅读全文来筛查,在筛查过程中严格遵循纳入、排除标准,提取两组研究的各观察指标,并对提取资料进行交叉核对,确保文献提取数据的一致性。对纳入文献参考病例-对照研究评价原则Newcastle-Ottawa Scale(NOS)[4]评价及计分,从两组间人群选择、组间可比性、暴露因素的测量等进行评估。
1.4 统计学处理
统计学分析采用Cochrane协作网提供的RevMan 5.3软件。对所纳入文献的研究结果进行同质性检验,异质性分析采用I2检验,若无异质性(I2<50%,P>0.05),采用固定效应模型(fixed effects model)合并效应量,若有异质性(I2>50%,P<0.05),采用随机效应模型(random effects model)合并效应量,并分析其异质性来源。对两组计数资料的发生率采用比值比(odd ratio,OR)作为效应量表示结果,以95%可信区间(confidence interval,CI)表示。发表偏倚则采用软件提供的“倒漏斗”图示分析,并对纳入文献试验偏倚进行讨论。
2 结 果
2.1 纳入实验研究的一般情况和质量评价
纳入11篇[5-15]关于RFA和SRR治疗符合米兰标准的复发性小肝癌的对照研究文献,2篇RCT随机对照研究,其余皆为非随机回顾性病例队列研究,其中文献9[5-15]篇,外文文献2篇[6,15](图1)。患者共1079例,其中RFA治疗患者560例;SRR治疗患者519例。表1为11篇对照研究的概况,表2为NOS评分标准,表3为评价结果。
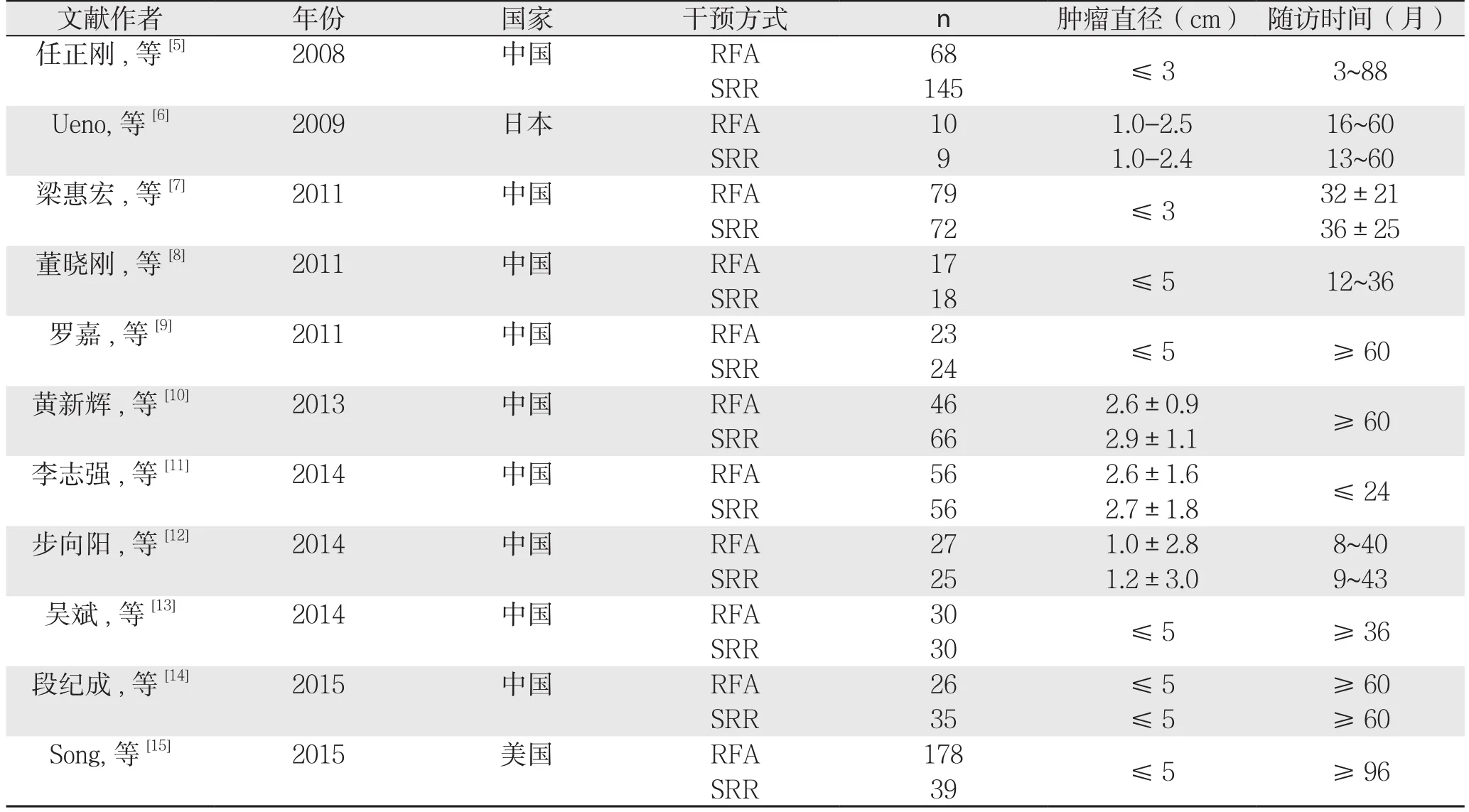
表1 纳入文献的基本特征Table 1 General information of the included studies
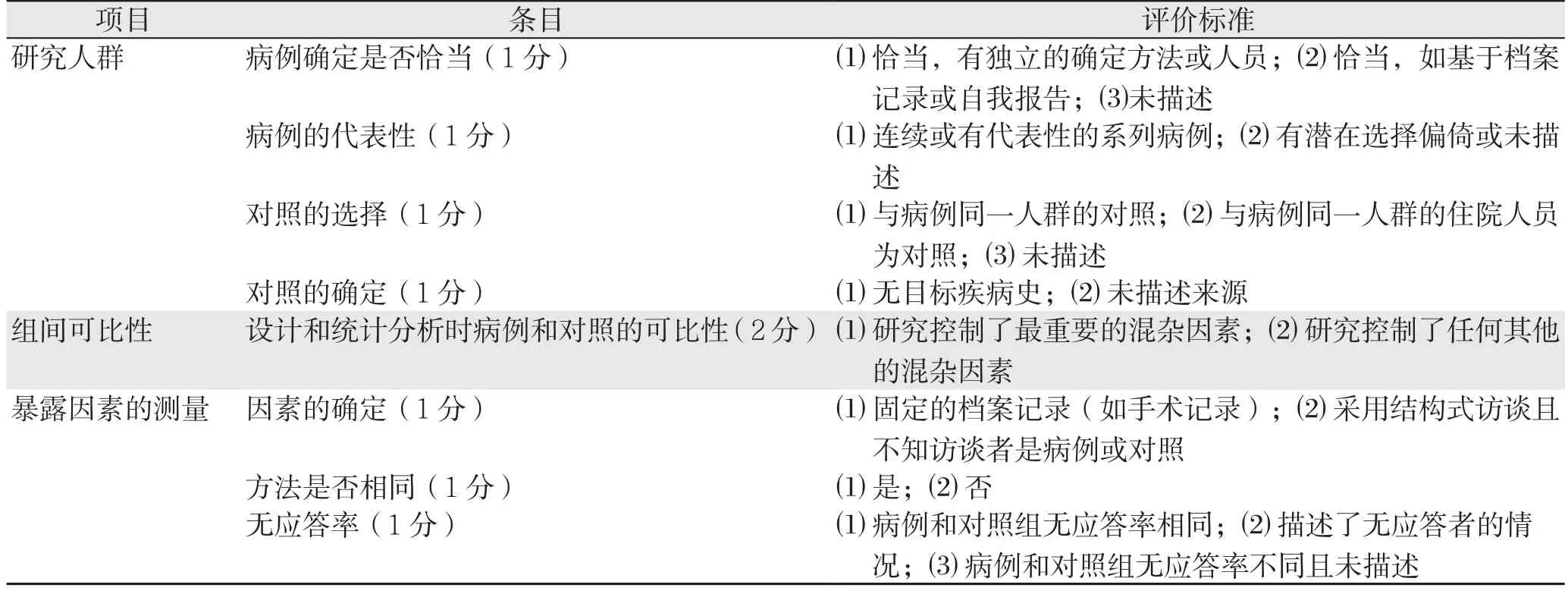
表2 病例-对照研究的NOS评价标准Table 2 NOS for assessing the quality of case-control studies
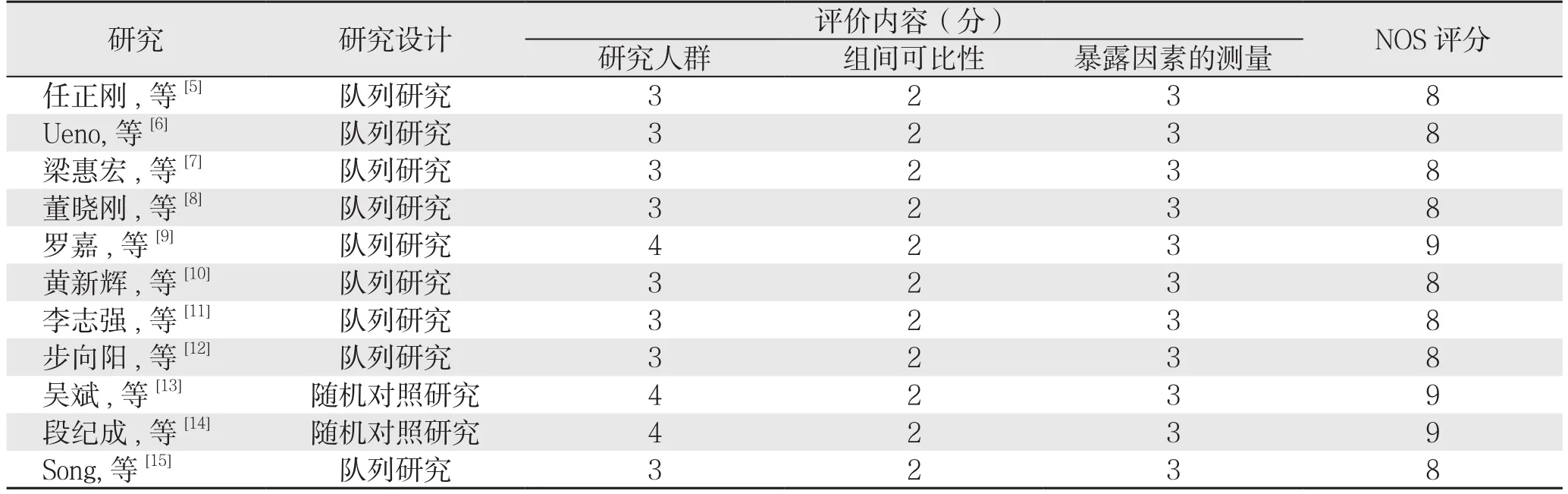
表3 纳入研究的质量评价Table 3 Quality assessment of the included studies
2.2 Meta分析结果
2.2.1术后1年生存率7篇文献[5,7,10-13,15]报道了术后1年生存率,RFA组共484例患者,生存410例,SRR组共433例患者,生存382例。文献无异质性(I2=0,P=0.26),采用固定效应模型分析,RFA与SRR治疗符合米兰标准的复发性小肝癌疗效相当,差异无统计学意义(OR=1.30,95% CI=0.83~2.03,P>0.05)(图2)。
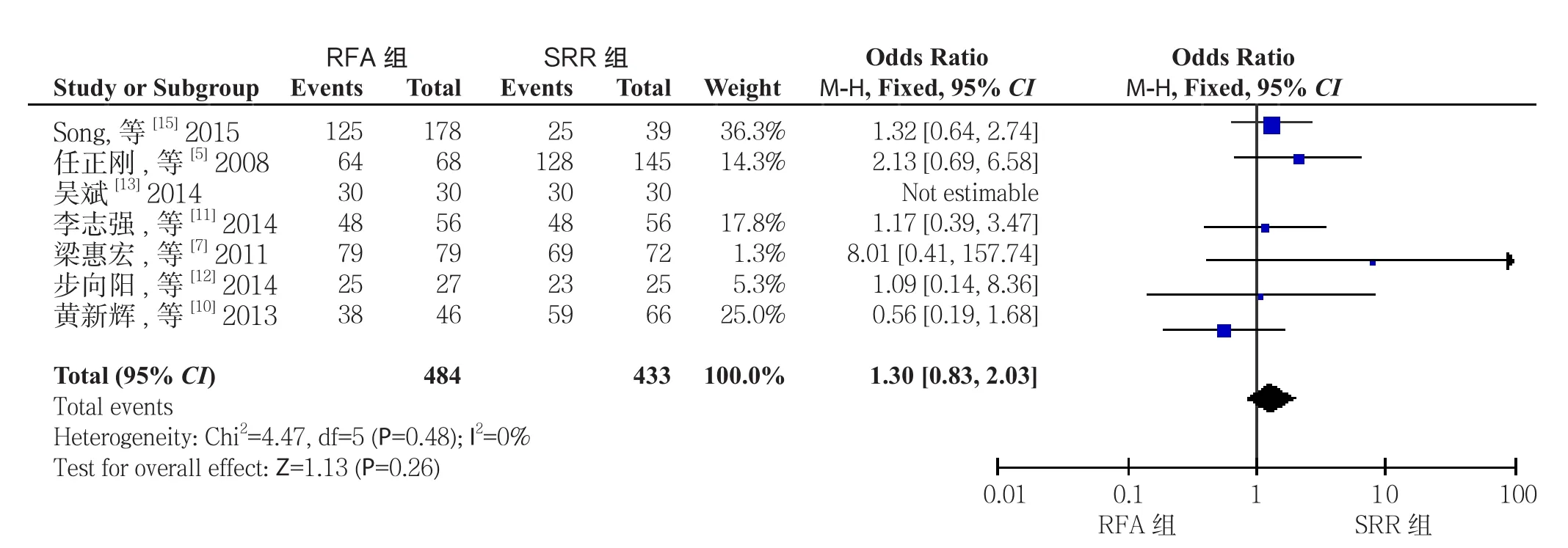
图2 RFA组与SRR组术后1年生存率比较Figure 2 Comparison of postoperative 1-year survival rates between RFA group and SRR group
2.2.2术后3年生存率纳入文献中有8篇[5,7-10,12-13,15]报道了术后3年总生存率,RFA组468例患者生存267例,SRR组419例患者生存257例,文献异质性较小(I2=21%,P=0.69),采用固定效应模型分析,结果显示两种方式再治疗符合米兰标准的复发性小肝癌术后3年生存率差异无统计学意义(OR=1.06,95% CI=0.79~1.43,P=0.69)(图3),漏斗图示无明显发表偏倚(图4)。
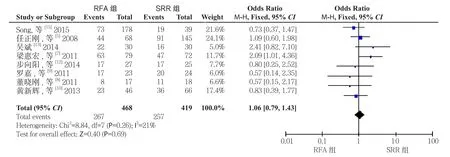
图3 RFA组与SRR组术后3年生存率比较Figure 3 Comparison of postoperative 3-year survival rates between RFA group and SRR group
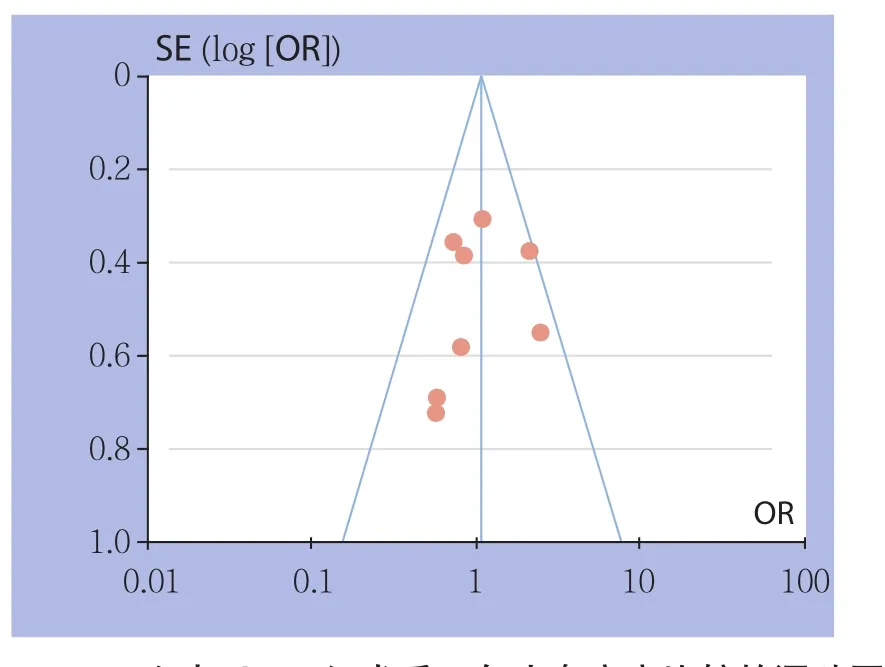
图4 RFA组与SRR组术后1年生存率率比较的漏斗图Figure 4 Funnel plot for comparison of postoperative 1-year survival rates between RFA group and SRR group
2.2.3术后5年生存率纳入文献中共有5篇[5-7,10,15]报道了术后5年生存率,RFA组381例患生存142例,SRR组331例患者生存137例,文献异质性较小(I2=32%,P=0.44),采用固定效应模型分析,结果显示两种方式在治疗符合米兰标准的复发性小肝癌术后5年生存率差异无统计学意义(OR=0.88,95% CI=0.63~1.23,P=0.44)(图5)。
2.2.4术后3年无瘤生存率纳入文献中共有6篇[5,8-10,12,15]报道了两种方式术后3年无瘤生存率,RFA组359例患者生存127例,SRR组317例患者发生134例,文献无异质性(I2=0,P=0.006),采用固定效应模型分析,结果显示两种术式在3年无瘤生存率发生率上差异有统计学意义(OR=0.60,95% CI=0.42~0.86,P=0.006),SRR组3年无瘤生存率明显优于RFA组(图6)。
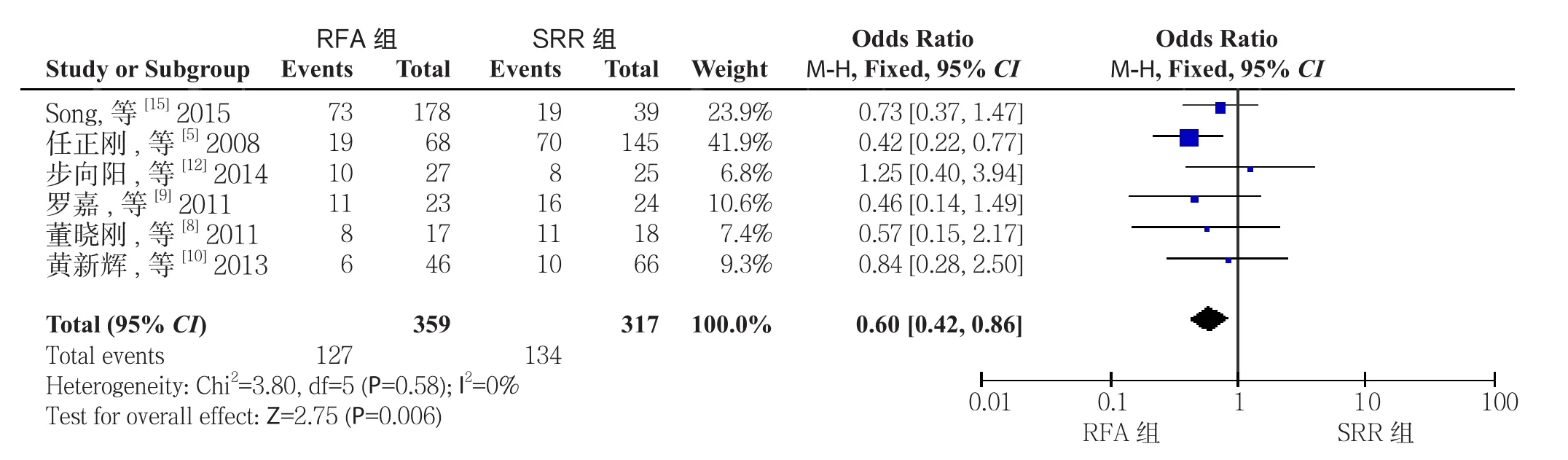
图6 RFA组与SRR组术后3年无瘤生存率比较Figure 6 Comparison of postoperative 3-year tumor-free survival rates between RFA group and SRR group
2.2.5术后总并发症发生率纳入文献中共有4篇[5,7,10-11]报道了术后总并发症的发生率,RFA术组249例患者发生13例,SRR组339例患者发生58例,文献无异质性(I2=0,P=0.49),采用固定效应模型分析,结果显示两种治疗方式在术后总并发症发生率上差异有统计学意义,RFA组在并发症发生率相对于SRR组明显降低(OR=0.25,95% CI=0.14~0.44,P<0.00001)(图7)。
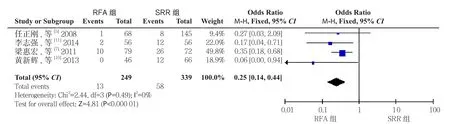
图7 RFA组与SRR组术后总并发症发生率比较Figure 7 Comparison of overall incidence of postoperative complications between RFA group and SRR group
2.2.6术后住院时间的比较纳入文献中共有4篇[9-10,13-14]报道了术后住院时间,RFA术组125例患者,再手术组155例患者,文献异质性较大(I2=84%),采用随机效应模型分析,结果显示两种治疗方式在术后总住院时间差异有统计学意义,RFA组相对于SRR组明显缩短(OR=-6.57,95% CI=-7.74~-4.09,P<0.00001)(图8)。
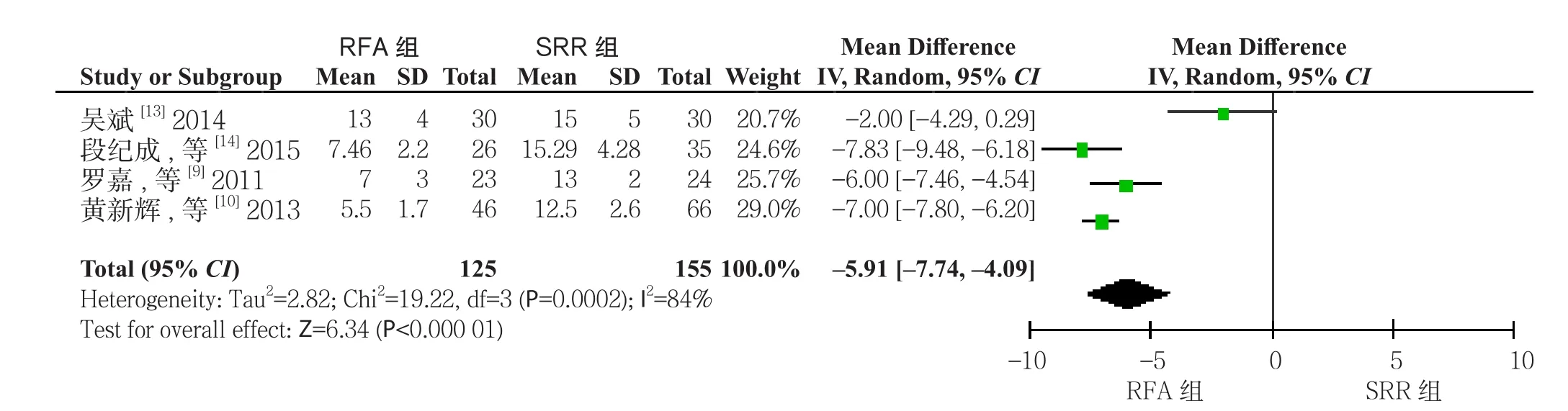
图8 RFA组与SRR组术后住院时间比较Figure 8 Comparison of length of postoperative hospital stay between RFA group and SRR group
3 讨 论
原发性肝癌发病隐匿,进展迅速,病死率高,肝切除术是公认的治疗原发性肝癌的首选[16]。目前国际上尚无有效的预防复发措施,而肝癌术后复发直接影响原发性肝癌患者初次手术的远期治疗效果,也是患者最主要的死亡原因。RFA是Rossi在90年代初首次提出用于治疗肝癌,随着研究的深入及技术的日益成熟,在近10年治疗肝癌上应用更为广泛,目前已有相关研究报道RFA在治疗符合米兰标准的原发性肝癌的效果低于肝切除术[17],但对符合米兰标准的复发性肝癌的治疗仍存在诸多分歧,本研究对过去符合米兰标准的复发性肝癌患者再手术和RFA的临床对照试验进行Meta分析,以求证RFA术在术后生存率及术后并发症上与传统的肝再切除术有无明显区别。
本Meta分析结果显示,RFA组和SRR组在3年无瘤生存率上差异有统计学意义(OR=0.60,95% CI=0.42~0.86,P=0.006),SRR明显优于RFA组,在术后并发症发生率上RFA消融组要明显低于SRR组(OR=0.25,95% CI=0.14~0.44,P<0.00001),SRR组住院时间明显长于RFA组(OR=-5.91,95% CI=-7.74~-4.09,P<0.00001),但在术后1、3、5年生存率上两组治疗方式无明显区别。探究其原因发现,原发性肝癌根治性术后复发,80%以上在肝内复发[18],且肝癌复发呈多中心生长,存在隐匿的多处癌灶,手术在保证患者自身需要的前提下,一般采用肝段切除术、亚肝段切除术等,而此时,行RFA术无法完全去除微小及隐匿病灶,因此相对SRR组复发机率较大[19],3年无瘤率较低,另外,对于复发性肝癌的SRR指征与首次手术时几乎一样[20]:⑴ 肝功能Child A级,全身情况良好,心肺功能基本正常;⑵ 肝外无转移复发病灶,手术无门静脉癌栓;⑶ 肝内复发灶不多于3个,因此再次手术要受到患者肝硬化等一般情况及首次手术肝脏切除剩余量的影响,只有不足1/3的患者可以得到再次手术的机会[2],但手术一般切除癌灶较干净,这也是SRR组3年内无瘤率较低的一个原因。但是,也应该看到,即使是精准的肝切除术肝癌的远期复发率仍然较高,预后较差[21]。RFA通过日益完善发展的影像学设备及操作技术,可以使肿瘤局部温度快速升高,通过使癌细胞蛋白质变性或DNA损伤,杀死病灶肿瘤细胞,还能由灭活的肿瘤细胞增强机体的免疫功能,改善机体的抵抗力[22],避免在肝切除过程中挤压肿瘤进而使癌细胞在门静脉种植导致的复发。RFA对患者身体损伤小,操作对简单,更重要的是短期内可重复操作,与肝切除术相比,术后并发症极少,安全性更高,且RFA受患者的一般情况、肿瘤的位置、大小等限制因素相对较小[23]。上述因素又造成了RFA在并发症及住院时间上的优势。这也验证了本篇Meta分析得到的结果。
本篇Meta分析对11个同类的独立的原始研究进行汇总回顾性分析,属于二次观察性研究,而收录的11篇文献质量决定该Meta分析的文献异质性,偏倚。目前国内外缺少高质量前瞻性随机对照临床试验研究,尤其是国外,目前缺少对复发性肝癌的RFA和再手术的对比研究,虽然RCT可以减少偏倚因素,但受到患者一般情况、肿瘤大小、医院设备等客观性条件的限制,做到前瞻随机性研究非常困难,在不违背伦理道德的情况下很难做到随机分配和双盲,而患者对两种治疗方式的选择倾向更是对最后的结果产生直接影响,各试验中心样本量相对较小,小样本研究更容易受研究方法影响,产生相反的或者过高的有利结果,对最后的结果的论证也缺乏信服力,在某些特殊环境下单中心的大样本要比多中心的小样本临床研究更具有说服力[24]。现在治疗符合米兰标准的复发性肝癌的选择方式尚没有明确治疗指南,由于患者所处的医疗环境、医疗设备、手术水平及患者自身的问题,许多肝切除术应为最佳治疗的患者却选择RFA,而应该选择RFA的患者把传统肝切除手术作为他们的第一选择,另外,医生肝切除术与RFA操作技术水平也是对两种术式结果造成偏倚的重要因素。
本Meta分析结果显示,对于符合米兰标准的复发性小肝癌的治疗,RFA与肝再次切除术在术后1、3、5年生存率上并无太大区别,RFA具有创伤小、术后并发症少、住院时间短和可重复性等特点,更加适合符合米兰标准的复发性小肝癌,越来越多的被积极广泛接受。然而本研究纳入的皆为回顾性队列研究,纳入文献有限,纳入患者肿瘤直径、数目及每篇文献的样本量均不同,且RFA实施的次数也并未报道,因此,尚不能说RFA可以作为治疗符合米兰标准的复发性肝癌的首选,仍需要多中心、高质量、前瞻性的随机对照试验来进一步验证。
[1] 吴孟超, 陈汉, 沈锋. 原发性肝癌的外科治疗——附5524例报告[J]. 中华外科杂志, 2001, 39(1):25–28.Wu MC, Chen H, Shen F. Surgical treatment of primary liver cancer: report of 5524 cases[J]. Chinese Journal of Surgery, 2001,39(1):25–28.
[2] Minagawa M, Makuuchi M, Takayama T, et al. Selection criteria for repeat hepatectomy in patients with recurrent hepatocellutar carcinoma[J]. Ann Surg, 2003, 238(5):703–710.
[3] Mazzaferro V, Regalia E, Doci R, et al. Liver transplantation for the treatment of small hepatocellular carcinomas in patients with cirrhosis[J]. N Engl J Med, 199, 334(11):693–699.
[4] Wells GA, Shea B, O’Connell D, et al. The Newcastle-Ottawa Scale (NOS) for assessing the quality of nonrandomised studies in meta-analyses[S]. Ottawa, Canada: Ottawa Health Research Institute; 2011 [cited 10 Aug 2011]. Available from: http://www.ohri.ca/programs/clinical_epidemiology/oxford.htm.
[5] 任正刚, 干育红, 樊嘉, 等. 射频毁损术与再手术切除治疗复发性小肝癌对照研究[J]. 中华外科杂志, 2008, 46(21):1614–1616.doi:10.3321/j.issn:0529–5815.2008.21.005.Ren ZG, Gan YH, Fan J, et al. Treatment of postoperative recurrence of hepatocellular carcinoma with radiofrequency ablation comparing with repeated surgical resection[J]. Chinese Journal of Surgery, 2008, 46(21):1614–1616. doi:10.3321/j.issn:0529–5815.2008.21.005.
[6] Ueno M, Uchiyama K, Ozawa S,et al. Prognostic impact of treatment modalities on patients with single nodular recurrence of hepatocellular carcinoma[J]. Surg Today, 2009, 39(8):675–681.doi:10.1007/s00595–008–3942–0.
[7] 梁惠宏, 彭振维, 陈敏山, 等. 经皮射频消融与再手术治疗单个直径≤3 cm的复发性肝癌的疗效比较[J]. 中华消化外科杂志, 2011,10(1):36–39. doi:10.3760/cma.j.issn.1673–9752.2011.01.010.Liang HH, Peng ZW, Chen MS, et al. Effects of percutaneous radiofrequency ablation and repeat hepatectomy for the treatment of solitary recurrent hepatocellular carcinoma with the diameter no more than 3 cm[J]. Chinese Journal of Digestive Surgery, 2011,10(1):36–39. doi:10.3760/cma.j.issn.1673–9752.2011.01.010.
[8] 董晓刚, 卓越, 李海军, 等. 复发性小肝癌再次手术与射频消融的临床分析[J]. 兵团医学, 2011, 30(4):7–9.Dong XG, Zhuo Y, Li HJ, et al. Clinical analysis of re-resection and radiofrequency ablation for recurrent small liver cancer[J]. Journal of BingTuan Medicine, 2011, 30(4):7–9.
[9] 罗嘉, 吴飞跃, 汤明. 复发性小肝癌再次手术和消融栓塞治疗的探讨[J]. 中国普通外科杂志, 2011, 20(7):676–679.Luo J, Wu FY, Tang M. Comparison of reoperation and radiofrequency ablation for recurrent small hepatocellular carcinoma[J]. Chinese Journal of General Surgery, 2011, 20(7):676–679.
[10] 黄新辉, 黄尧, 林科灿, 等. 复发性小肝细胞癌射频消融与再手术切除疗效的分析[J]. 腹部外科, 2013, 26(2):93–95. doi:10.3969/j.issn.1003–5591.2013.02.008.Huang XH, Huang Y, Lin KC, et al. The curative efficacy comparison of percutaneous radiofrequency ablation versus surgical re-resection for recurrent small hepatocellular carcinoma[J].Journal of Abdominal Surgery, 2013, 26(2):93–95. doi:10.3969/j.issn.1003–5591.2013.02.008.
[11] 李志强, 孙海, 邓小明, 等. 射频消融与再手术切除治疗直径≤5cm复发性肝细胞癌的临床疗效[J]. 临床军医杂志, 2014, 42(4):385–387. doi:10.3969/j.issn.1671–3826.2014.04.18.Li ZQ, Sun H, Deng XM, et al. Clinical eきcacy of radiofrequency ablation and repeated surgical resection for treatment of recurrent hepatocellular carcinoma (diameter ≤ 5 cm)[J]. Clinical Journal of Medical Officers, 2014, 42(4):385–387. doi:10.3969/j.issn.1671–3826.2014.04.18.
[12] 步向阳, 陈斌, 李洪, 等. 根治性切除术后复发性小肝癌射频消融与手术切除的疗效比较[J]. 临床普外科电子杂志, 2014, 2(3):23–25.Bu XY, Chen B, Li H, et al. Comparison of radiofrequency ablation and surgical resection for the treatment of the patients with small primary liver carcinoma with the diameter smaller than 3 cm[J].Journal of General Surgery for Clinicians:Electronic Version, 2014,2(3):23–25.
[13] 吴斌. 原发性肝癌复发射频消融与手术治疗疗效分析[J]. 中国处方药, 2014, 12(11):104–104. doi:10.3969/j.issn.1671–945X.2014.11.090.Wu B. Efficacy analysis of radiofrequency ablation versus reoperation for recurrence of primary liver cancer[J]. Journal Of China Prescription Drug 2014, 12(11):104–104. doi:10.3969/j.issn.1671–945X.2014.11.090.
[14] 段纪成, 刘凯, 吴孟超, 等. 经皮肝穿刺射频消融与再次肝切除对复发性小肝癌的随机对照研究[J]. 肝胆外科杂志, 2015,23(1):15–17.Duan JC, Liu K, Wu MC, et al. Percutaneous radiofrequency ablation versus repeat hepatectomy for recurrent hepatocellular carcinoma: a randomized control study[J]. Journal of Hepatobiliary Surgery, 2015, 23(1):15–17.
[15] Song KD, Lim HK, Rhim H, et al. Repeated Hepatic Resection versus Radiofrequency Ablation for Recurrent Hepatocellular Carcinoma after Hepatic Resection: A Propensity Score Matching Study[J]. Radiology, 2015, 275(2):599–608. doi: 10.1148/radiol.14141568.
[16] 殷晓煜, 吕明德, 谢晓燕, 等. 经皮热消融治疗可再手术切除的复发性肝细胞癌[J]. 中华肝胆外科杂志, 2006, 12(4):243–245.doi:10.3760/cma.j.issn.1007–8118.2006.04.010.Yin XY, Lu MD, Xie XY, et al. Use of percutaneous thermal ablation for treatment of reoperable recurrent hepatocellular carcinoma after liver resection[J]. Chinese Journal of Hepatobiliary Surgery, 2006,12(4):243–245. doi:10.3760/cma.j.issn.1007–8118.2006.04.010.
[17] Chan AC, Poon RT, Cheung TT, et al. Survival analysis of reresection versus radiofrequency ablation for intrahepaticrecurrence after hepatectomy for hepatocellular carcinoma[J]. World J Surg,2012, 36(1):151–156. doi: 10.1007/s00268–011–1323–0.
[18] Tung-Ping Poon R, Fan ST, Wong J. Risk factors, prevention,and management of postoperative recurrence after resection of hepatocellular carcinoma[J]. Ann Surg, 2000, 232(1):10–24.
[19] 杨庆岩. 对肝癌术后复发患者采用不同治疗方案的效果比较[J]. 中国普通外科杂志, 2014, 23(7):1002–1004. doi:10.7659/j.issn.1005–6947.2014.07.030.Yang YY. Results of diあerent therapeutic methods for postoperative recurrence of hepatic cancer[J]. Chinese Journal of General Surgery,2014, 23(7):1002–1004. doi:10.7659/j.issn.1005–6947.2014.07.030.
[20] 罗祥基, 陈汉, 吴孟超, 等. 原发性肝癌术后肝内复发与肝外转移再手术切除疗效分析[J]. 中国肿瘤, 2005, 14(3):158–160.doi:10.3969/j.issn.1004–0242.2005.03.005.Luo XJ, Chen H, Wu MC, et al. An Analysis of the Eあect of Re‐resection for Intrahepatic Recurrent Cancer and Extrahepatic Metastases of Primary Hepatocellular Carcinoma[J]. China Cancer,2005, 14(3):158–160. doi:10.3969/j.issn.1004–0242.2005.03.005.
[21] Hibi T, Sakamoto Y, Asamura H, et al. Successful resection of hepatocellular carcinoma with bronchobiliary fistula caused by repeated transcatheter arterial embolizations: Report of a case[J].Surg Today, 2007, 37(2):154–158.
[22] 陈锦隆. 原发性肝癌手术与射频消融治疗前后IGF-II、VEGF与CD4+/CD8+的变化[J]. 临床医学, 2008, 28(8):104–106. doi:10.3969/j.issn.1003–3548.2008.08.076.Chen L. Influence of IGF-II,VEGF and CD4+/CD8+ after the operation and radio frequency ablation of primary hepatocellular carcinoma[J]. Clinical Medicine, 2008, 28(8):104–106. doi:10.3969/j.issn.1003–3548.2008.08.076.
[23] 刘绍平, 罗汉传, 林源, 等. 射频消融治疗复发性肝癌的应用价值[J]. 中国普通外科杂志, 2015, 24(1):23–26. doi:10.3978/j.issn.1005–6947.2015.01.005.Liu SP, Luo HC, Lin Y, et al. Application value of radiofrequency ablation in treatment of recurrent hepatocellular carcinoma[J].Chinese Journal of General Surgery, 2015, 24(1):23–26.doi:10.3978/j.issn.1005–6947.2015.01.005.
[24] Rerkasem K, Rothwell PM. Meta-analysis of small randomized controlled trials in surgery may be unreliable[J]. Br J Surg, 2010,97(4):466–469.
