产超广谱β内酰胺酶大肠埃希菌的分布特点及耐药性分析
2017-03-28黄素玲
黄素玲
·论著·
产超广谱β内酰胺酶大肠埃希菌的分布特点及耐药性分析
黄素玲
目的分析产超广谱β内酰胺酶大肠埃希菌(ESBL-EC)的分布特征以及耐药性,为临床治疗提供参考。方法回顾性收集泉州第一医院2012-2015年临床微生物实验室检出的ESBL-EC,用WHONET5.6进行相关数据的统计分析。结果2012-2015年逐年检出ESBL-EC 725株、732株、760株、770株;主要检出标本分布在尿液、痰液、血液、引流液、腹腔液和胆汁等;科室分布主要在泌尿外科、肝胆外科、肾内科和妇科等。ESBL-EC对氨苄西林、头孢唑林、头孢呋辛、头孢曲松的耐药率均超过了90 %;对甲氧苄啶-磺胺甲 唑、环丙沙星、左氧氟沙星、氨曲南的耐药率均超过50 %;而对阿米卡星、呋喃妥因、头孢替坦、头孢哌酮-舒巴坦、哌拉西林-他唑巴坦、阿莫西林-克拉维酸、厄他培南、亚胺培南、美罗培南、替加环素等抗菌药物的耐药率在15 %以下。期间ESBL-EC对头孢哌酮-舒巴坦、哌拉西林-他唑巴坦、厄他培南、亚胺培南、美罗培南等抗菌药物的耐药率呈现一定的上升趋势。结论ESBL-EC对常用的头孢菌素类抗菌药物的耐药率极高。且对头孢哌酮-舒巴坦、哌拉西林-他唑巴坦、厄他培南、亚胺培南、美罗培南等抗菌药物耐药率也呈现一定的上升趋势。应引起临床科室高度重视,加强对抗菌药物的管理,合理使用,避免耐药菌株的快速出现。
大肠埃希菌; 超广谱β内酰胺酶; 耐药性
大肠埃希菌是肠道正常的菌群,也是尿路感染、肠道感染和全身性或血流感染的常见病原菌。见表1。并且大肠埃希菌也是导致抗菌药物耐药性传播的关键菌种[1]。在全球范围内产超广谱β内酰胺酶大肠埃希菌(ESBL-EC)感染不断增加,包括拉丁美洲、欧洲、亚洲、非洲地区[2]。ESBL-EC感染的发病率、死亡率在不断升高,延长患者的住院时间,增加治疗相关费用[3-4]。本研究通过回顾性分析本院分离的ESBL-EC临床分布特点、标本分布以及耐药性,为临床治疗ESBL-EC感染提供理论依据。
1 材料与方法
1.1 菌株来源
2012-2015年本院临床微生物实验室分离出的ESBL-EC,剔除同一患者同一部位检出的相同菌株,共获2 987株。
1.2 方法
细菌培养和菌种鉴定严格按照《全国临床检验操作规程》进行,采用法国生物梅里埃公司的VITEK 2全自动微生物鉴定仪进行菌种鉴定。美罗培南的药敏试验采用纸片扩散法,其他药物的药敏采用微量稀释法。鉴定条及药敏试验条均为法国生物梅里埃公司产品。ESBL确证试验采用CLSI 推荐的表型确证方法中的纸片扩散法。质控菌株采用卫生部生物制品鉴定所的大肠埃希菌ATCC25922、肺炎克雷伯菌ATCC700603、铜绿假单胞菌ATCC27853等进行质控检测。
2 结果
2.1 ESBL-EC的标本分布
2012-2015年共检出5 725株大肠埃希菌,其中ESBL-EC 2 987株,检出率高达52.2 %。2012年为55.7 %(725 / 1 301),2013年53.1 %(732 / 1 378),2014年50.9 %(760 / 1 493),2015年为49.6 %(770 / 1 553)。ESBL-EC主要分离自尿液、痰液、血液、引流液、腹腔液和胆汁等标本,ESBL-EC检出率呈现每年递增的趋势,
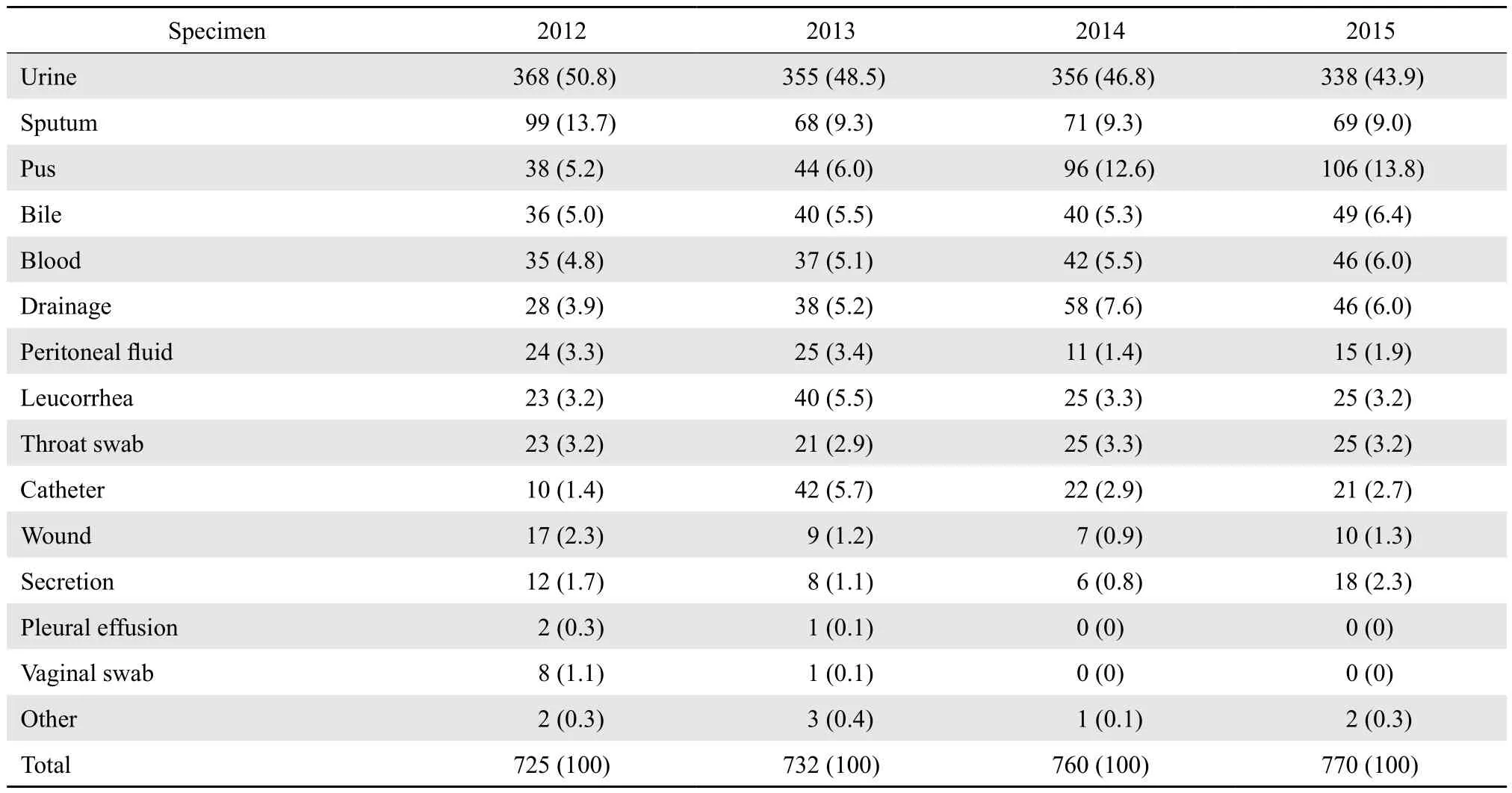
表1 ESBL-EC的临床检出标本分布Table 1 Specimen distribution of ESBLs-producing Escherichia. coli by year [n ( % )]
2.2 ESBL-EC的科室分布
2012-2015年,ESBL-EC主要分布在泌尿外科、肝胆外科、肾内科、妇科等科室,见表2。
2.3 ESBL-EC的药敏试验
ESBL-EC耐药率超过90 %的抗菌药物有氨苄西林、头孢唑林、头孢呋辛、头孢曲松;耐药率为40 %~70 %的抗菌药物有:头孢他啶、庆大霉素、甲氧苄啶-磺胺甲唑、环丙沙星、左氧氟沙星、氨曲南,其中对甲氧苄啶-磺胺甲唑、环丙沙星、左氧氟沙星、氨曲南等药物耐药率超过50%;耐药率为15%~40%的抗菌药物主要有头孢吡肟、妥布霉素;耐药率在15 %以下的抗菌药物主要有阿莫西林-克拉维酸、阿米卡星、呋喃妥因、头孢替坦、头孢哌酮-舒巴坦、哌拉西林-他唑巴坦、厄他培南、亚胺培南、美罗培南、替加环素。见表3。

表2 ESBL-EC的科室分布Table 2 Source of ESBLs-producing Escherichia coli isolates by year [n( %)]
3 讨论
ESBL多产于肠杆菌科细菌[5]。在过去的10年,由产ESBL肠杆菌科细菌引起的医院和社区获得性感染不断在增加[6],感染产ESBL细菌的危险因素主要有:侵袭性设备使用、气管插管、动静脉插管、呼吸机的使用、泌尿道插管等[7];环境中定植的产ESBL细菌;患者以前使用过抗菌药物,特别是第三代头孢菌素[8]。为减少ESBL-EC感染的发生,在诊治中避免发生相关危险因素。
研究显示,我国大肠埃希菌ESBL的检出率从2006年51.7 %上升到2014年55.8 %[9]。本研究ESBL-EC的检出率高达52.2 %,与之研究结论高度一致。ESBL-EC的标本分布在尿液、痰液、血液、引流液、腹腔液和胆汁等,主要的原因可能是这些标本送检的量最多,故发现的ESBL-EC也较多。同时,本研究也发现很多ESBL-EC都是定植菌,这现象尤其易在尿液和胆汁的标本中出现。因此,医师应结合患者的临床表现,排除定植,合理使用抗菌药物。
检出ESBL-EC的科室主要在外科,如泌尿外科、肝胆外科以及肿瘤外科,这与CHINET的监测结果一致[10]。这些科室送检的标本较多,标本检出ESBL-EC率较高;另一方面可能是外科病区各种开放性操作机会较多,预防性或治疗性广谱抗菌药物应用率高,易引起ESBL-EC的感染[7]。所以在外科病区临床医师应更加注意抗菌药物的应用,同时医师和护士做好相应的医院感染防控工作(手卫生、无菌操作、加强环境的清洁消毒工作、对ESBL-EC进行接触隔离措施等),避免ESBL-EC在科室的流行甚至暴发。
肠杆菌科细菌一旦产ESBL,便可对常用头孢菌素类抗生素产生耐药[11]。本研究发现ESBL-EC对氨苄西林、头孢唑林、头孢呋辛和头孢曲松的耐药率超过90 %。造成这种耐药的原因包括患者先前使用头孢菌素类或喹诺酮类抗菌药物、年龄、其他合并症的存在[6],此外,动物、食物、环境作为该耐药菌的寄生场所[12],有证据表明食物可以作为传播途径使患者感染或定植ESBL-EC[13]。
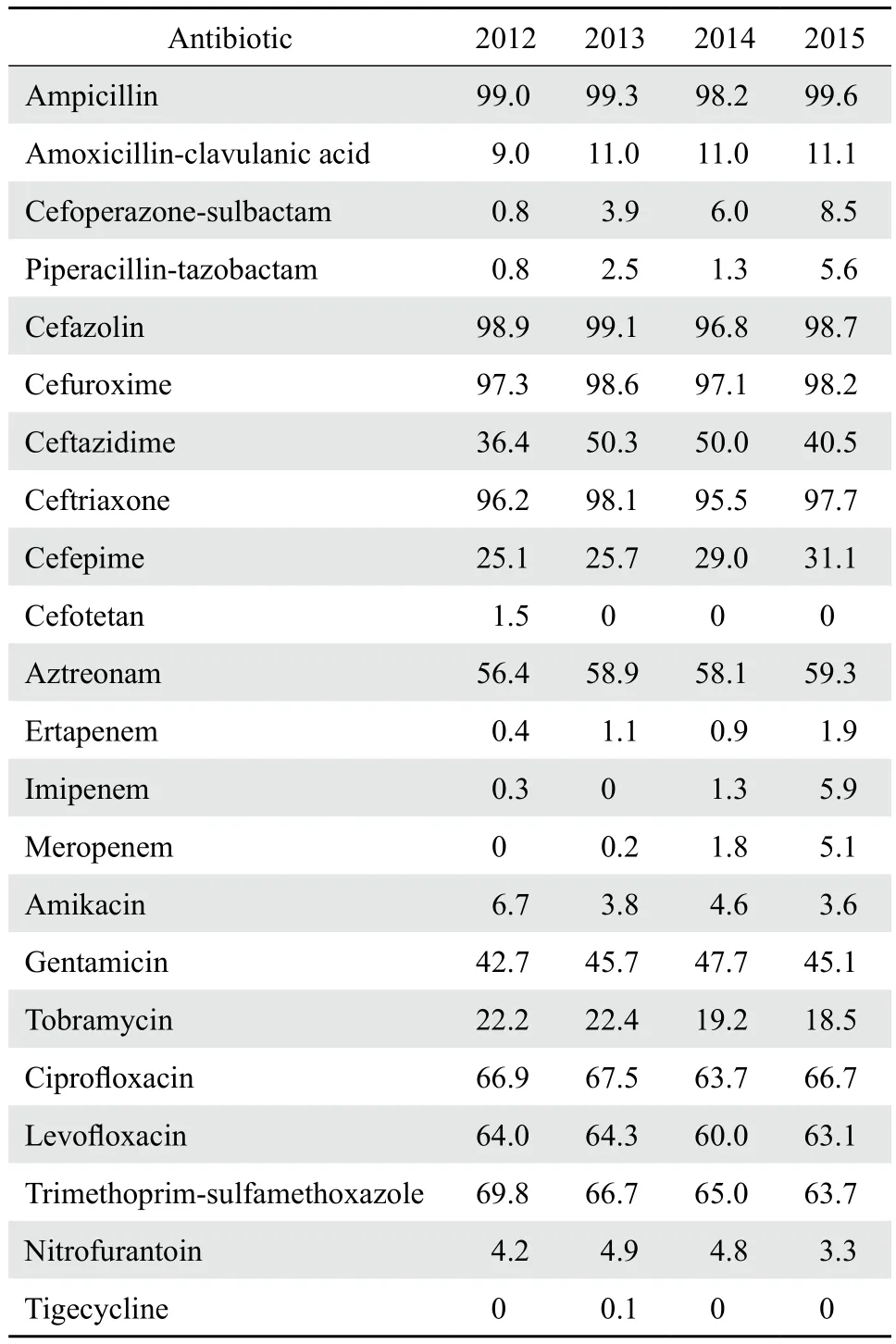
表3 2012-2015年ESBL-EC耐药率Table 3 Antimicrobial resistance rate of ESBLs-producing E. coli isolates by year during the period from 2012 through 2015( %)
4年间ESBL-EC对氨苄西林、头孢唑林、头孢呋辛、头孢曲松、甲氧苄啶-磺胺甲唑、环丙沙星、左氧氟沙星、氨曲南、庆大霉素、头孢他啶、头孢吡肟、阿米卡星和呋喃妥因的耐药率没有呈现出大的波动现象。ESBL-EC对头孢哌酮-舒巴坦、哌拉西林-他唑巴坦、厄他培南、亚胺培南、美罗培南等抗菌药物的耐药率呈现一定的上升趋势。但是仍对ESBL-EC保持较高的抗菌活性,这与黄云昆等[14]的研究结果一致。虽然碳青霉烯类抗生素对ESBL-EC的治疗目前被认为是最有效和可靠的[15],但耐药性的出现应该引起足够的重视,如果出现耐碳青霉烯类大肠埃希菌,将对以后的继续治疗构成严重的威胁[16]。
总之,为有效控制ESBL-EC感染,临床医师要合理使用抗菌药物,延缓ESBL-EC的耐药性出现。同时各部门协作,做好感控工作,防止ESBL-EC医院感染的暴发。
[1] PITOUT JD. Extraintestinal pathogenic escherichia coli: a combination of virulence with antibiotic resistance[J]. Front Microbiol,2012,3(9):1-7.
[2] SIDJABAT HE, PATERSON DL. Multidrug-resistant Escherichia coli in Asia:epidemiology and management[J]. Expert Rev Anti Infect Ther,2015,13(5):575-591.
[3] MASLIKOWSKA JA, WALKER SA, ELLIGSEN M, et al. Impact of infection with extended-spectrum beta-lactamaseproducing Escherichia coli or Klebsiella species on outcome and hospitalization costs[J]. J Hosp Infect ,2016,92(1):33-41.
[4] ANUNNATSIRI S, TOWIWAT P, CHAIMANEE P. Risk factors and clinical outcomes of extended spectrum betalactamase (ESBL)-producing Escherichia coli septicemia at Srinagarind University Hospital,Thailand[J]. Southeast Asian J Trop Med Public Health,2012,43(5):1169-1177.
[5] 俞云松.超广谱β-内酰胺酶研究进展[J].中华医学杂志,2006,86(9):641-644.
[6] PITOUT JD, LAUPLAND KB. Extended-spectrum betalactamase-producing Enterobacteriaceae: an emerging publichealth concern[J]. Lancet Infect Dis,2008,8(3):159-166.
[7] BOYER A, COUALLIER V, CLOUZEAU B,et al. Control of extended-spectrum β-lactamase-producing Enterobacteriaceae nosocomial acquisition in an intensive care unit: A time series regression analysis[J]. Am J Infect Control,2015, 43(12):1296-1301.
[8] TSCHUDIN-SUTTER S, FREI R, DANGEL M, et al. Rate of transmission of extended-spectrum beta-lactamase-producing Enterobacteriaceae without contact isolation[J]. Clin Infect Dis,2012,55(11):1505-1511.
[9] HU FP, GUO Y, ZHU DM, et al. Resistance trends among clinical isolates in China reported from CHINET surveillance of bacterial resistance, 2005-2014[J]. Clin Microbiol Infect, 2016, 22 (Suppl 1):s9-s14.
[10] 沈继录,潘亚萍,徐元宏,等. 2005-2014 年CHINET 大肠埃希菌耐药性监测[J]. 中国感染与化疗杂志,2016,16,(2):129-140.
[11] KUENZLI E, JAEGER VK, FREI R, et al. High colonization rates of extended-spectrum β-lactamase (ESBL)-producing Escherichia coli in Swiss travellers to South Asia- a prospective observational multicentre cohort study looking atepidemiology,microbiology and risk factors[J]. BMC Infect Dis,2014,14:528-537.
[12] SEIFFERT SN, HILTY M, PERRETEN V, et al. Extendedspectrum cephalosporin-resistant Gram-negative organisms in livestock: an emerging problem for human health? [J]. Drug Resist Updates,2013,16(1-2):22-45.
[13] SEIFFERT SN, TINGUELY R, LUPO A, et al. High prevalence of extended-spectrum-cephalosporin-resistant Enterobacteriaceae in poultry meat in Switzerland:emergence of CMY-2- and VEB-6-possessing Proteus mirabilis[J]. Antimicrob Agents Chemother, 2013, 57(12):6406-6408.
[14] 黄云昆,朱雯梅,姚瑶,等.昆明市延安医院2001-2012年产超广谱β内酰胺酶大肠埃希菌耐药性变迁[J].中国感染与化疗杂志,2015,15(2):146-148.
[15] 周华,李光辉,陈佰义,等.中国产超广谱β-内酰胺酶肠杆菌科细菌感染应对策略专家共识[J]. 中华医学杂志,2014,94(24):1847-1856.
[16] PELEG AY, HOOPER DC. Hospital-acquired infections due to gramnegative bacteria[J]. N Engl J Med,2010,362(14):1804-1813.
Distribution and antimicrobial resistance profile of ESBLs-producing Escherichia coli
HUANG Suling. (Department of Hospital Infection Management, the First Affliated Hospital of Fujian Medical University, Quanzhou Fujian 362000, China)
ObjectiveTo investigate the distribution and antibiotic resistance profile of the extended-spectrum β-lactamaseproducing Escherichia coli (ESBL-EC) isolates during the period from 2012 to 2015.MethodsESBL-EC isolates were reviewed retrospectively from 2012 to 2015 and subjected to analysis with WHONET 5.6 software.ResultsA total of 725, 732, 760, and 770 ESBL-EC strains were isolated each year from 2012 to 2015. The isolates were mainly from urine, sputum, blood, drainage fluid, peritoneal fluid and bile. The ESBL-EC strains were mainly collected from the patients treated in departments of urology, hepatobiliary surgery, nephrology and gynecology. More than 90 % of the ESBL-EC strains were resistant to ampicillin, cefazolin, cefuroxime, and ceftriaxone, and more than 50 % of these strains were resistant to trimethoprim-sulfamethoxazole, ciprofoxacin, levofoxacin, and aztreonam. However, less than 15 % of the ESBL-EC isolates were resistant to amikacin, nitrofurantoin, cefotetan, cefoperazone-sulbactam, piperacillin-tazobactam, amoxicinllin-clavulanic acid, ertapenem, imipenem, meropenem, and tigecycline. The resistance rate of ESBL-EC to cefoperazone-sulbactam, piperacillin-tazobactam, ertapenem, imipenem, and meropenem was increasing over time.ConclusionsESBL-EC isolates show extremely high resistance to the commonly used cephalosporins. Cefoperazone-sulbactam, piperacillin-tazobactam, ertapenem, imipenem, and meropenem are still active for these pathogens, even though increasing resistance rate is observed over time.
Escherichia coli; extended spectrum betalactamase; antimicrobial resistance
R378.2
A
1009-7708 ( 2017 ) 02-0182-05
10.16718 / j.1009-7708.2017.02.012
2016-06-07
2016-08-28
福建医科大学附属泉州第一医院医院感染管理科,福建泉州 362000。
黄素玲(1974—)女,本科,主管护师,主要从事医院感染管理研究工作。
黄素玲,E-mail:610035343@qq.com。
