聚焦超声与药物治疗常年性变应性鼻炎的临床效果观察
2017-03-27任秀敏单春光董金辉王建星
张 铭,任秀敏,单春光,徐 鸥,董金辉,王建星
(河北医科大学第二医院耳鼻咽喉科,河北 石家庄 050000)
·论 著·
聚焦超声与药物治疗常年性变应性鼻炎的临床效果观察
张 铭,任秀敏*,单春光,徐 鸥,董金辉,王建星
(河北医科大学第二医院耳鼻咽喉科,河北 石家庄 050000)
目的比较聚焦超声与药物治疗常年性变应性鼻炎患者的临床效果,并观察聚焦超声治疗常年性变应性鼻炎的有效性及优越性。方法选取常年性变应性鼻炎患者152例按治疗意愿分为2组,聚焦超声组72例,药物治疗组80例。聚焦超声组行鼻内镜下聚焦超声治疗,扫描部位为双侧下鼻甲、中鼻甲前部、鼻丘及鼻中隔前上部;药物治疗组采用常规鼻喷激素及抗组胺药物治疗。对患者治疗前后鼻部症状和体征进行评分并评定疗效。聚焦超声组中23例患者治疗前后自愿接受糖精试验,测定鼻黏膜黏液纤毛传输功能,并与正常组(非变应性鼻炎者)进行比较。结果药物治疗组治疗1周时疗效优于聚焦超声组(P<0.01),治疗1个月时2组疗效差异无统计学意义(P>0.05),治疗6个月和治疗1年时聚焦超声组疗效优于药物治疗组(P<0.05或<0.01)。术后随访1年,聚焦超声组复发16例(22.2%),药物治疗组复发34例(42.5%),聚焦超声组复发率低于药物治疗组,差异有统计学意义(P<0.01)。聚焦超声组治疗后1周开始症状体征评分逐渐降低,治疗后1年开始升高,药物治疗组症状体征评分也从治疗1周开始逐渐降低,治疗后6个月开始升高,2组间差异无统计学意义(P>0.05),2组时点间以及组间·时点间交互作用差异均有统计学意义(P<0.01)。聚焦超声组鼻纤毛传输时间长于正常组(P<0.01),治疗后1个月和1年聚焦超声组鼻纤毛传输时间短于治疗前(P<0.01),治疗后1年鼻纤毛传输时间长于治疗1个月(P<0.01)。结论聚焦超声较药物治疗疗效好,复发率低,值得临床推广。
鼻炎,变应性,常年性;高强聚焦超声消融;糖精试验
变应性鼻炎(allergic rhinitis,AR)属于IgE抗体介导的Ⅰ型变态反应性疾病,以鼻痒、流清涕、打喷嚏、鼻塞为主要临床表现[1]。目前以药物治疗和免疫治疗为主。药物治疗虽多数能很快改善症状,但复发率很高,且多数患者需长期用药。免疫治疗,无论是舌下滴剂还是皮下注射,都需要患者按时用药,且治疗时间长,费用昂贵。随着医疗技术的发展,外科技术不断应用于变应性鼻炎的治疗,且取得了较好的疗效[2]。其中聚焦超声是利用超声的能量聚焦在鼻腔黏膜下层形成点状凝固性坏死而不破坏鼻腔黏膜的组织结构治疗AR的方法[3]。目前尚缺少聚焦超声与药物治疗常年性中重度变应性鼻炎(perennial allergic rhinitis,PAR)临床效果的对比研究。本研究对比聚焦超声与药物治疗PAR的临床效果,旨在探讨聚焦超声治疗PAR的有效性及优越性。
1 资料与方法
1.1 一般资料 选取2014年3月—2015年3月就诊于我院耳鼻咽喉门诊的PAR患者152例,以《变应性鼻炎诊断和治疗指南(2015年,天津)》[4]为诊断标准,根据患者治疗意愿分为2组:聚焦超声组72例,男性40例,女性32例,年龄18~69岁,平均(35.65±11.0)岁;药物治疗组80例,男性44例,女性36例,年龄19~63岁,平均(36.54±10.6)岁。2组间性别、年龄差异无统计学意义(P<0.05),具有可比性。其中聚焦超声组有23例PAR患者,治疗前后自愿接受鼻黏液纤毛传输功能检测,男性12例,女性11例,年龄19~46岁,平均(32.43±8.4)岁。从体检人群健康者(均无AR病史)中抽取23例为正常组,男性14例,女性9例,年龄18~47岁,平均(33.26±7.9)岁,亦行鼻黏膜纤毛传输功能检测。行鼻黏膜纤毛传输功能检测的2组性别、年龄差异均无统计学意义(P<0.05),具有可比性。
所有受试者均对本研究知情并签署知情同意书。
1.2 入选标准和排除标准 入选标准:①所有患者1周内未感冒及口服抗感冒药物,1个月以内均未接受过激素、抗组胺药、白三烯受体拮抗剂及免疫治疗等处理;②患者既往无类风湿性关节炎、结肠炎、过敏性哮喘、过敏性皮炎、过敏性紫癜等自身免疫系统疾病及其他变态反应性疾病。排除标准:①合并急、慢性鼻-鼻窦炎;②合并重度鼻中隔偏曲、鼻息肉;③合并急性上、下呼吸道感染;④近期准备生育或处于孕期、哺乳期;⑤严重肝、肾功能不良;⑥合并严重心脑血管疾病者。剔除:①没有按时随访者;②高能量聚焦超声治疗后采用其他相关治疗的患者。
1.3 鼻黏液纤毛传输功能测定 采用糖精试验法[5]分别在治疗前及治疗后1个月及1年时测定鼻黏膜纤毛传输时间:测试室温控制为20~25 ℃,湿度30%~50%,取端坐位,先清理或擤出鼻内分泌物,进行试验时需闭口经鼻呼吸,如果在试验过程中患者出现咳嗽或打喷嚏的现象,则立即取消该次试验,择他日重新进行试验。将准备好的糖精颗粒放置下鼻甲内侧,距前端0.7~1 cm 处,放置完毕后秒表计时,每30 s进行一次吞咽动作,到受试者感觉到甜味时停止计时。
1.4 治疗方法
1.4.1 聚焦超声组 患者取仰卧位,行鼻内镜检查,以含盐酸肾上腺素(1∶1 000)的1%地卡因作鼻腔黏膜表面麻醉2~3次,使用CZB型超声鼻炎治疗仪(重庆海扶技术公司生产)治疗,治疗强度选用Ⅲ档,扫描双侧下鼻甲、中鼻甲前部、鼻丘及鼻中隔前上部采用“W”形扫描,治疗头的发射窗口对准紧贴治疗区启动脚踏开关,治疗头沿下鼻甲长轴方向匀速(2~6 mm/s)进行,同一轨迹根据病情可重复2~3次,鼻中隔沿筛前神经走形方向由前上向后下匀速移动进行治疗,扫描2条轨迹,然后以相同的方法治疗另一侧鼻腔。两侧鼻中隔治疗不在同一平面。术中不出血,无需填塞。术后口服抗生素7 d预防感染;复方拉明麻黄碱滴鼻液滴鼻1~2滴,睡前1次,以缓解因鼻黏膜肿胀导致的鼻塞,3 d停药;采用鼻腔冲洗器冲洗鼻腔2周,以清除鼻腔分泌物,防止粘连。
1.4.2 药物治疗组 盐酸氮卓斯汀鼻喷雾剂1喷/鼻孔, 2次/d;布地奈德鼻喷雾剂 2喷/鼻孔,1次/d;严重者加用孟鲁司特钠10 mg,1次/d。盐酸氮卓斯汀鼻喷雾剂4周停药,布地奈德鼻喷雾剂8周停药,孟鲁司特钠4周停药。
1.5 疗效评价标准[4]根据患者治疗前后症状和体征计分评定疗效,计分方法:疗效指数=(治疗前总分-治疗后总分)/治疗前总分×100%。≥66%为显效,26%~65%为有效, ≤25%为无效。通过测定治疗前后鼻黏液纤毛传输时间(糖精试验)探究聚焦超声治疗对鼻黏液纤毛传输功能的影响。
1.6 观察及随访 分别于治疗前和治疗后1周、1个月、6个月、1年进行随访观察,对症状和体征加以评分并记录。聚焦超声组接受鼻黏液纤毛传输功能测定的患者于治疗前、治疗后1个月及1年行糖精试验。
1.7 统计学方法 应用SPSS 19.0软件处理数据。计量资料比较分别采用重复测量的方差分析、单因素方差分析和SNK-q检验;计数资料比较采用χ2检验。P<0.05为差异有统计学意义。
2 结 果
2.1 体征及症状观察 治疗后立即观察患者鼻腔情况,均有下鼻甲及鼻黏膜反应性肿胀,无渗血,多数患者自觉鼻塞或鼻塞加重;治疗后1周,鼻黏膜反应性充血、水肿、黄色干痂形成,多数患者诉鼻塞、流涕症状有加重,3~5 d缓解,5例患者治疗后感觉鼻腔隐痛、上门牙麻木,2~4 d消失;治疗后1个月,鼻黏膜恢复正常,无干痂,下鼻甲及鼻黏膜水肿减退或消失,分泌物减少(图1~4)。
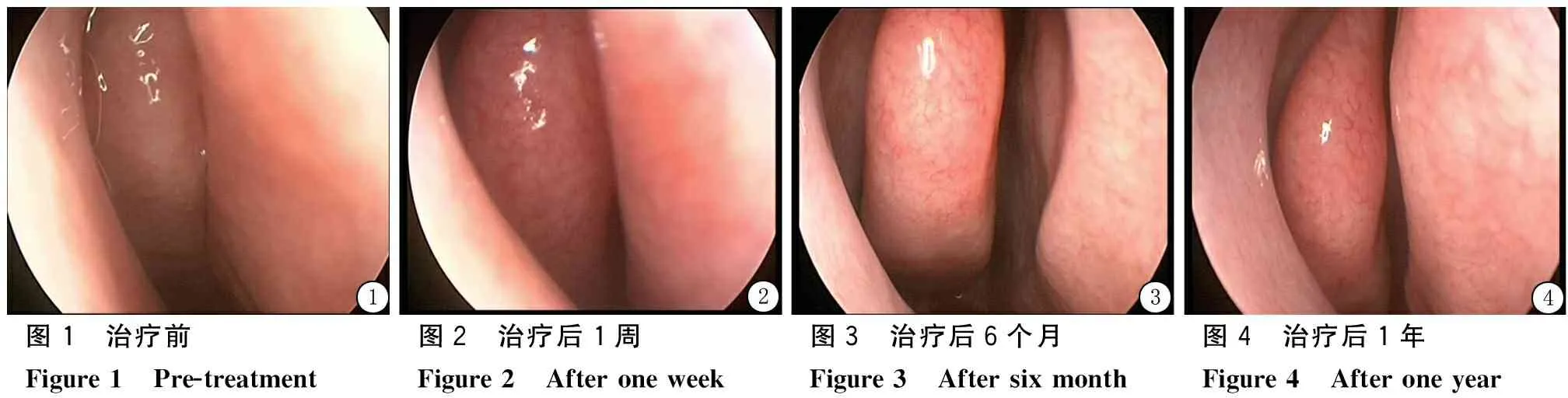
图1 治疗前图2 治疗后1周图3 治疗后6个月图4 治疗后1年Figure1 Pre-treatmentFigure2 AfteroneweekFigure3 AftersixmonthFigure4 Afteroneyear
2.2 聚焦超声组与药物治疗组治疗不同时间临床疗效比较 药物治疗组作用较快,在治疗1周时疗效优于聚焦超声组(P<0.01);治疗1个月时组疗效均达最高峰,其差异无统计学意义(P>0.05);治疗6个月和1年时,2组疗效均有所下降,但聚焦超声组疗效仍优于药物治疗组,差异有统计学意义(P<0.05或<0.01)。见表1。
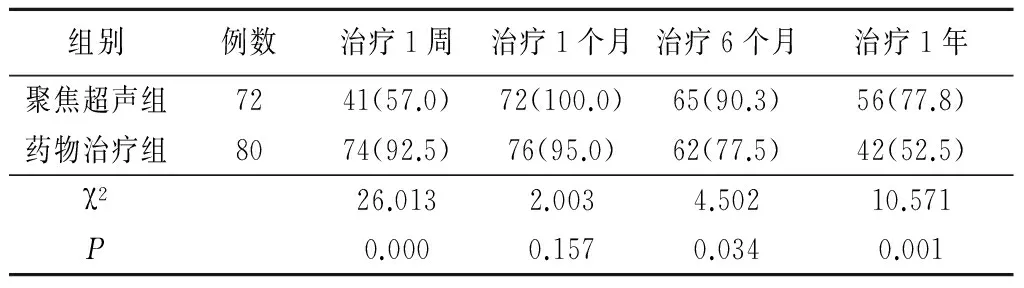
表1 2组治疗不同时间临床疗效比较
2.3 聚焦超声组与药物治疗组治疗前后症状评分比较 聚焦超声组从治疗1周时症状体征评分开始逐渐降低,到治疗后1年时又有升高;而药物治疗组症状体征评分也从治疗1周开始逐渐降低,至治疗6个月时症状体征评分开始升高,治疗1年时再次升高。2组组间差异无统计学意义(P>0.05),2组时点间以及组间·时点间交互作用差异均有统计学意义(P<0.01)。 见表2。

表2 2组治疗前后症状体征评分比较
2.4 正常组与聚焦超声组鼻纤毛传输时间比较 聚焦超声组鼻纤毛传输时间长于正常组(P<0.01);治疗1个月和1年时聚焦超声组鼻纤毛传输时间均短于治疗前(P<0.01),而治疗1年时长于治疗1个月时(P<0.01)。见表3。
表3 2组鼻纤毛传输时间比较
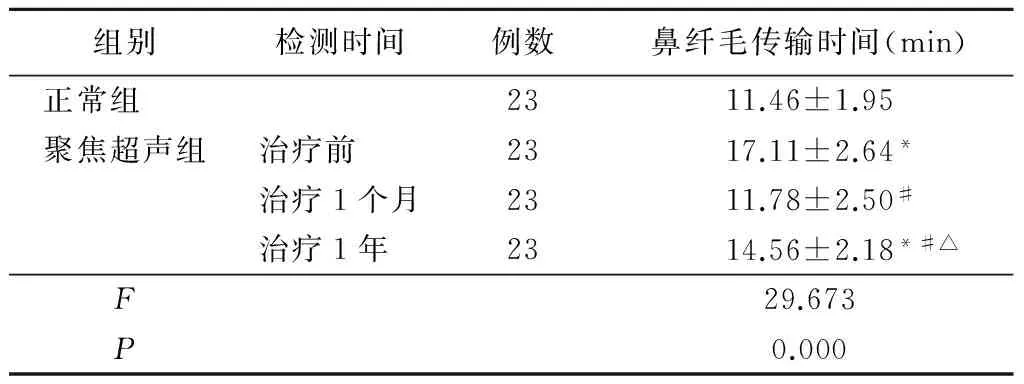
组别检测时间例数鼻纤毛传输时间(min)正常组 2311.46±1.95聚焦超声组治疗前 2317.11±2.64*治疗1个月2311.78±2.50#治疗1年 2314.56±2.18*#△F29.673P0.000
*P<0.01与正常组比较 #P<0.01与聚焦超声组治疗前比较 △P<0.01与聚焦超声组治疗1个月比较(SNK-q检验)
2.5 随访 术后随访1年,大多数患者自身感觉均比治疗前好。未发生鼻腔粘连、涕倒流、鼻中隔穿孔、鼻腔干燥等并发症。聚焦超声组复发16例(22.2%),药物治疗组复发34例(42.5%),2组复发率差异有统计学意义(χ2=7.059,P<0.01)。
3 讨 论
PAR 是由全身多种细胞因子、炎性介质和免疫细胞参与的与鼻黏膜局部血管、神经和腺体功能紊乱相关的疾病。各种细胞因子、炎性介质可以通过神经反射导致血管扩张、腺体分泌和喷嚏发作,并使鼻黏膜敏感性增加[6]。PAR 目前仍以药物治疗和免疫治疗为主。药物治疗虽多数能缓解症状,但复发率很高,多数患者需长期用药,且有些患者用药效果差或出现一些不良反应。而免疫治疗,治疗时间长,费用昂贵,患者常难以接受或长期坚持。外科技术治疗AR取得了不错的效果。近年来聚焦超声治疗AR即取得了不错的疗效。本研究选择聚焦超声治疗PAR的原因如下:不仅避免了传统的手术、其他表面物理治疗手段对鼻黏膜结构的破坏和液黏纤毛转运功能受损所造成的鼻腔干燥、鼻涕倒流等不良反应[7],而且聚焦超声能很好地保持下鼻甲黏膜的完整性及正常生理功能[8],符合现代外科微创和无创的发展趋势。
CZB型超声波鼻炎治疗仪是由治疗头、功率源、循环水装置3个部分组成。焦距为5 mm,频率5~15 MHz,治疗头输出功率1~4档,治疗时间0~300 s/次连续可调。聚焦超声治疗AR的机制是:①利用组织穿透性和能量可聚性靶向作用于黏膜下组织,形成点状凝固性坏死,从而达到鼻腔消融及缓解鼻塞的目的[8];②超声还能诱导肥大细胞及嗜酸性粒细胞脱颗粒[9];③阻断部分副交感神经,减轻腺体的分泌和血管神经反应[3]。其最大优点在于:①可重复性,黏膜修复快,不出现基底膜断裂现象,不影响鼻腔黏膜的分泌功能,远期不引起下鼻甲纤维化[10];②对患者及操作者无伤害,无辐射机械波[11];③低并发症,本研究只有5例患者治疗后感觉鼻腔隐痛、上门牙麻木,并在 2~4 d消失,且术后患者无1例鼻腔粘连、鼻涕倒流、鼻中隔穿孔、鼻腔干燥等并发症;④损伤范围小,可通过调控能量的大小以及作用的方式调节治疗区组织损伤的程度,同时,对非治疗区组织不造成伤害[12];⑤安全、创伤小,且可重复使用[13]。
本研究结果显示聚焦超声治疗PAR疗效显著,但术后1年与6个月相比症状体征评分是呈增高趋势的。说明随着治疗时间的延长,疗效会逐渐减弱且有复发的趋势。考虑有以下几种原因:①致敏变应原如尘螨、霉菌及花粉等难以完全避开;②鼻腔内副交感神经数量多,活性强,损伤不完全或术后部分副交感神经再生[14];③治疗头为单一的直治疗头,体积相对较大,对伴鼻腔狭窄及鼻中隔偏曲的 AR 患者治疗相对困难,因超声发射探头可能无法紧贴鼻丘和蝶腭孔等曲度较大的部位,或者因鼻腔狭窄治疗头甚至无法到达治疗区域,而影响超声能量的黏膜下聚集[15];④患者不能耐受疼痛而使麻醉及治疗不充分;⑤操作者操作不熟练;⑥扫描不充分、足量。
本研究结果显示聚焦超声与药物治疗PAR均效果明显,1年时2组临床疗效差异有统计学意义,随着治疗时间的延长,聚焦超声的远期疗效明显优于药物治疗。考虑原因如下:①治疗后近期,聚焦超声治疗的大部分患者有流涕、鼻塞的加重,影响到了症状和体征评分,而药物治疗具有高效局部抗炎及抗过敏作用;②药物作用持续时间短且易产生耐药性,或不能坚持用药。
通过对鼻黏液纤毛传输功能测定,经聚焦超声治疗后鼻黏液纤毛传输时间明显比治疗前缩短,提示聚焦超声治疗不仅不影响鼻黏膜分泌功能和鼻黏液纤毛传输功能,并且有助于鼻黏液纤毛传输功能的恢复。治疗1年时鼻黏液纤毛传输时间虽与治疗前相比下降,但与正常组相比有所升高,提示随着聚焦超声治疗时间的延长,病情有复发的可能。考虑由于致敏原不能完全避免,使含有大量免疫细胞、腺体、神经和丰富血管网的鼻黏膜重新接受刺激,恢复过敏状态,从而影响了鼻黏液纤毛的功能。
综上所述,聚焦超声是一种比一线药物更有效的治疗PAR的方法。综合其治疗效果、可重复性、安全、经济及并发症等方面,聚焦超声不失为一种好的治疗方法,值得临床推广。尤其是常规药物治疗后症状及体征无明显改善者、不愿长期应用药物治疗及免疫治疗者以及出现药物不良反应者可考虑实施聚焦超声治疗。
[1] 顾亚军,俞晨杰,高下,等.鼻内镜下聚焦超声治疗变应性鼻炎疗效分析[J].东南大学学报:医学版,2013,32(2):166-169.
[2] 余洪猛,刘全.变应性鼻炎外科治疗的国内现状与思考[J].中国医学文摘耳鼻咽喉科学,2010,25(4):188-190.
[3] 王景丽,徐辉.鼻内镜辅助下聚焦超声治疗过敏性鼻炎100例疗效分析[J].中国医药指南,2013,11(3):79-80.
[4] 中华耳鼻咽喉头颈外科杂志编辑委员会鼻科组,中华医学会耳鼻咽喉头颈外科学分会鼻科学组.变应性鼻炎诊断和治疗指南(2015年,天津)[J].中华耳鼻咽喉头颈外科杂志,2016,51(1):6-24.
[5] 向银洲,余林.高能量聚焦超声治疗持续性变应性鼻炎的疗效观察[J].河南科技大学学报:医学版,2015,33(4):279-281.
[6] 王小丹,于凌燕.鼻内镜下聚焦超声治疗变应性鼻炎[J].中国实用医药,2010,5(20):90-91.
[7] 何建庭,尹艳秋.聚焦超声刀联合盐酸氮卓斯汀鼻喷雾剂治疗过敏性鼻炎的疗效观察[J/CD].世界最新医学信息文摘:电子版,2013,13(27):126.
[8] 王丽洪,张全保,龚晓波,等.超声波治疗变应性鼻炎的动物实验研究-聚焦超声对兔肝和唇-齿龈组织的损伤效应[J].中国超声医学杂志,2006,22(11):804-806.
[9] 薛倩,张瑞林,唐文松,等.聚焦超声治疗68例中重度常年变应性鼻炎疗效观察[J].实用医院临床杂志,2011,8(6):146-147.
[10] 刘卫红,王陈荣,姚琦,等.聚焦超声与低温等离子治疗伴鼻中隔偏曲的变应性鼻炎疗效比较[J].临床耳鼻咽喉头颈外科杂志,2013,27(14):760-763.
[11] 余晓旭,何刚,王槐富.聚焦超声或射频治疗常年性过敏性鼻炎88例疗效观察[J].临床合理用药杂志,2010,3(7):33-34.
[12] 李芳,韩艳艳,王刚,等.聚焦超声治疗变应性鼻炎近期疗效观察[J].中国医学文摘-耳鼻咽喉科学,2014,29(3):149-152.
[13] 张静茹,魏宏权,夏炎,等.聚焦超声治疗变应性鼻炎患者的2年随访分析[J].中国医科大学学报,2014,43(3):263-264,285.
[14] 雷晓兰,朱皓华,柳冰.聚焦超声治疗变应性鼻炎的临床观察[J].实用中西医结合临床,2010,10(6):15-16.
[15] 温蓓,何刚,邹胜琴,等.鼻内镜下聚焦超声治疗变应性鼻炎与药物治疗的随机对照观察[J].四川医学,2013,34(11):1629-1631.
(本文编辑:许卓文)
Clinical observation of therapeutic effect of high intensity focused ultrasound and pharmacotherapy on perennial allergic rhinitis
ZHANG Ming, REN Xiu-min*, SHAN Chun-guang, XU Ou, DONG Jin-hui, WANG Jian-xing
(DepartmentofOtorhinolaryngology,theSecondHospitalofHebeiMedicalUniversity,Shijiazhuang050000,China)
Objective To make a comparison between clinical therapeutic effect of high-intensity focused ultrasound(HIFU) and pharmacotherapy on perennial allergic rhinitis(PAR) patients and to discuss the validity and superiority of HIFU on PAR. Methods The experiment data were randomly selected from 152 patients who had PAR, and they were divided into two groups under their own will. There are 72 patients in HIFU group and 80 patients in pharmacotherapy group. For the HIFU group, they were treated with HIFU assisted by nasal endoscope, with the bilateral inferior turbinate, the front of middle turbinate, agger nasi and the anterosuperior part of nasal septum scanned. As for the pharmacotherapy group, they were treated with conventional nasal spray hormone medicine and antihistamine medicine. There are 23 cases of HIFU group patients who voluntarily accept the saccharin test before and after the treatment, which is to detect the transmission function of nasal mucus cilia, the result of which will be further compared with normal group(non AR group). Results The curative effect of the pharmacotherapy group was higher than that of HIFU group at 1 weeks(P<0.01). There was no significant difference between the 2 groups. After 6 months of treatment and treatment for 1 years, the effect of focused ultrasound group was better than that of drug treatment group(P<0.05 or <0.01). Following 1 year, HIFU group had 16 cases(22.2%), the pharmacotherapy group had 34 cases(42.5%), the recurrencerate of pharmacotherapy lower than of HIFU group, 2 groups was statistically significant difference on recurrence rate(P<0.01). HIFU group began to gradually reduce the signs and symptoms score after 1 week, but the score increased again after 1 year. The symptoms and signs scores of pharmacotherapy group began to gradually reduce after 1 week , but on the 6 month, the scores began to rise , there was no statistically significant difference between the 2 group(P>0.05). Two groups between point and group interaction point have statistically significant (P<0.01).The nasal cilia transmission time in HIFU is longer than the normal group before treatment(P<0.01), but after 1 month and 1 year HIFU group on the nasal cilia transmission time is shorter than pre-treatment (P<0.01). And after 1 year the nasal cilia transmission time was longer than that in 1 month(P<0.01). Conclusion HIFU has better curative effect comparing with conventional pharmacotherapy and is worthy of clinical promotion.
rhinitis, allergic, perennial; high-intensity focused ultrasound ablation; saccharin test
2016-09-06;
2016-10-11
张铭(1990-),女,河北安平人,河北医科大学第二
R765.21
A
1007-3205(2017)03-0297-05
10.3969/j.issn.1007-3205.2017.03.013
医院医学硕士研究生,从事耳鼻咽喉疾病诊治研究。
*通讯作者。E-mail:rxm1966@sina.com
