序贯机械通气治疗重症肺炎合并呼吸衰竭患者的临床效果
2017-03-16曾伟坚
曾伟坚
[摘要]目的 探讨序贯机械通气治疗重症肺炎合并呼吸衰竭患者的临床效果。方法 分析2014年12月~2015年12月我院收治的重症肺炎合并呼吸衰竭患者224例临床资料,依据治疗措施的不同进行分组,对照组(常规的有创机械通气治疗)104例和观察组(序贯机械通气治疗)120例。观察两组患者有创通气时间、总共机械通气时间、住院时间、呼吸相关性肺炎发生率和死亡率,入组时和出现PIC时心率、呼吸频率、二氧化碳分压、氧分压。结果 观察组有创通气时间、总机械通气时间、住院时间、呼吸相关性肺炎发生率和死亡率均低于对照组,差异有统计学意义(P<0.05)。两组患者入组时心率、呼吸频率、二氧化碳分压、氧分压比较,差异无统计学意义(P>0.05)。两组患者出现PIC时二氧化碳分压、氧分压比较,差异无统计学意义(P>0.05);观察组出现PIC时心率、呼吸频率均低于对照组,差异有统计学意义(P<0.05)。两组患者出现PIC时心率、呼吸频率、二氧化碳分压均低于入组时,差异有统计学意义(P<0.05);两组患者出现PIC时氧分压与入组时比较,差异无统计学意义(P>0.05)。结论 序贯机械通气治疗重症肺炎合并呼吸衰竭患者,通气治疗时间明显缩短,血流动力学改善明显,值得临床推广应用。
[关键词]序贯机械通气;重症肺炎;呼吸衰竭;血流动力学
[中图分类号] R563 [文献标识码] A [文章编号] 1674-4721(2017)01(a)-0049-03
重症肺炎是诱发呼吸衰竭常见的原因,是在肺炎的基础上并发呼吸衰竭的临床表现。传统的机械通气是气管插管或者气管切开的有创机械通气,但是长时间有创通气治疗可能增加并发症的发生率,影响患者恢复的效率[1-2]。序贯机械通气治疗是近年来我院常用的方式,但是其和传统有创通气比较却鲜有报道[3-4]。本研究探讨序贯机械通气治疗重症肺炎合并呼吸衰竭患者的临床效果,现报道如下。
1资料与方法
1.1一般资料
选取我院2014年12月~2015年12月收治的224例重症肺炎合并呼吸衰竭患者临床资料进行分析,依据治疗措施的不同进行分组。对照组104例中,男性74例,女性30例;年龄54~79岁,平均(65.7±10.4)岁;病程4~18年,平均(8.4±4.0)年。观察组120例中,男性81例,女性39例;年龄55~78岁,平均(65.2±10.1)岁;病程5~19年,平均(8.6±4.2)年。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究在我院医学伦理委员会批准下进行,两组患者在知情同意下参与本项调查。
1.2方法
1.2.1对照组 采用常规的有创机械通气治疗,预设潮气量5~12 ml/kg,通气频率15~25次/min,呼吸比为1∶1.5~1∶2.5,FiO2初始设定为100%,PEEP设定为3~5 cmH2O,可适当地调整,触发灵敏度为2~5 L/min,气道压力一般为35~40 cmH2O。
1.2.2观察组 针对重症肺炎合并呼吸衰竭患者的临床症状,首先给予有创机械通气,选择模式为同步间歇指令性通气、压力支持联合外源性呼气末正压,根据患者通气状况、动脉血气分析结果对患者的吸入氧浓度、潮气量和呼吸频率进行调整,当肺部感染控制窗(PIC)出现后进行口鼻面罩通气,通气模式作为双水平气道内正压通气,根据患者动脉血气分析结果、潮气量、每分钟通气量作为目标进行调节,逐步缩短无创正压通气时间(NPPV时间),直到成功脱机结束。
1.3观察指标
1.3.1观察两组患者各項治疗时间和预后情况 主要包括有创通气时间、总共机械通气时间、住院时间、呼吸相关性肺炎发生率和死亡率情况。
1.3.2观察两组患者入组时和出现PIC时的血流动力学指标情况 主要包括心率、呼吸频率、二氧化碳分压、氧分压情况。
1.4统计学分析
采用SPSS 19.0统计学软件对数据进行分析,计量资料用均数±标准差(x±s)表示,采用t检验,计数资料用百分率(%)表示,采用χ2检验,以P<0.05为差异有统计学意义。
2结果
2.1两组患者各项治疗时间和预后情况的比较
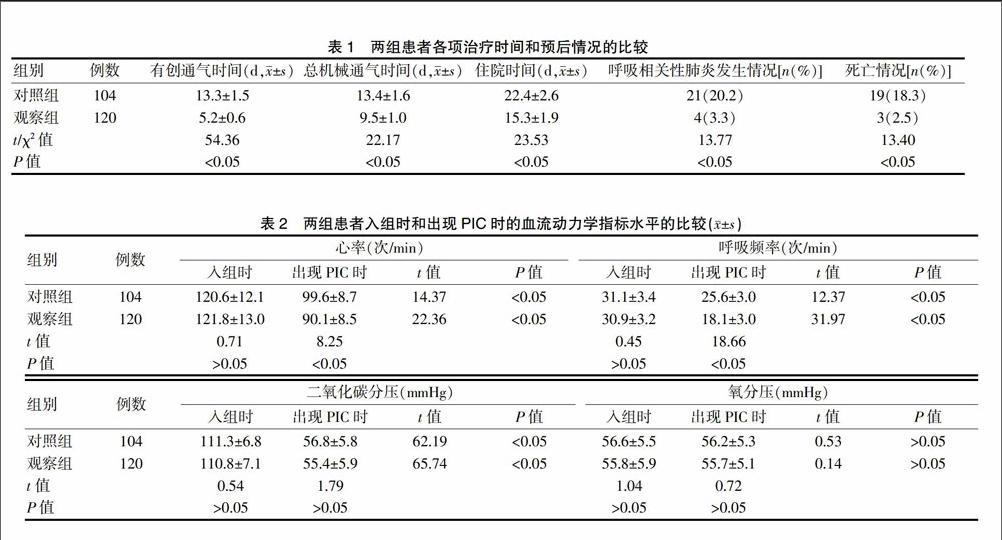
观察组患者有创通气时间、总机械通气时间、住院时间、呼吸相关性肺炎发生率和死亡率均低于对照组,差异有统计学意义(P<0.05)(表1)。
2.2两组患者入组时和出现PIC时的血流动力学指标水平的比较
两组患者入组时心率、呼吸频率、二氧化碳分压、氧分压比较,差异无统计学意义(P>0.05)。两组患者出现PIC时二氧化碳分压、氧分压比较,差异无统计学意义(P>0.05);观察组出现PIC时心率、呼吸频率均低于对照组,差异有统计学意义(P<0.05)。两组患者出现PIC时心率、呼吸频率、二氧化碳分压均低于入组时,差异有统计学意义(P<0.05);两组患者出现PIC时氧分压与入组时比较,差异无统计学意义(P>0.05)(表2)。
3讨论
呼吸衰竭是由于某种直接原因或者间接原因造成呼吸功能异常变化,促使肺不能满足患者机体代谢正常气体交换的需要,进而促使动脉血氧降低和二氧化碳发生潴留[5-6]。呼吸衰竭是重症肺炎常见的并发症,患者出现肺内有效气体交换功能降低,动脉血氧降低,伴有或者不伴有二氧化碳体内潴留,体内酸碱代谢紊乱,进而影响患者机体代谢功能[7-8]。
目前重症肺炎合并呼吸衰竭患者临床治疗最为有效的方法是机械通气,其可以分为有创机械通气和无创机械通气,两种同期方法有各自的优势[9-10]。有创-无创序贯结合方法可以避免单独应用有创或者无创通气的弊端,提高临床通气治疗的效果[11-13]。有创机械通气可以辅助患者进行自主呼吸运动,进而帮助患者肺部气体进行有效交换,恢复患者正常的呼吸功能[14-15]。有创机械通气具有呼吸机管路封闭性好、准确的氧气浓度设置、气道管理简便易行等特点。持续气道正压通气可以增加跨肺压、功能残气量,降低肺表面活性物质的消耗,有效地支撑气道,减少气道阻力,增加呼吸运动驱动力,减少呼吸运动所需要的能量,降低呼吸机使用时间,提高了呼吸机撤机成功率。无创通气治疗多应用在肺部感染控制较好,疲劳呼吸肌功能恢复,气道通气相对较好之后,其可以减少气道创伤,避免病原体入侵,为撤出呼吸机创造了良好条件。
本文结果表明,观察组重症肺炎合并呼吸衰竭患者有创通气时间、总共机械通气时间、住院时间、呼吸相关性肺炎发生率和死亡率均低于对照组,说明序贯机械通气治疗可以缩短患者通气时间,提高治疗效率,相对性地减少了并发症的发生,提高了患者预后水平。两组重症肺炎合并呼吸衰竭患者入组时心率、呼吸频率、二氧化碳分压、氧分压均无明显差异,两组患者出现PIC时氧分压、二氧化碳分压均无明显差异,提示两种通气治疗方式在改善血气分析方面无明显差异,而对照组和观察组患者出现PIC时心率、呼吸频率、二氧化碳分压均低于入组时,观察组出现PIC时心率、呼吸频率均低于对照组,说明序贯机械通气治疗降低了对于心率、呼吸频率的影响,降低了二氧化碳分压升高引起的酸中毒发生率,利于患者血流动力学指标的改善,此结果和以往研究中序贯机械通气改善血流动力学指标的结果相一致[16-18]。
综上所述,序贯机械通气治疗重症肺炎合并呼吸衰竭患者,通气治疗时间明显缩短,血流动力学改善明显,值得临床推广应用。
[参考文献]
[1]张海光,邓克勤,陈玮,等.序贯机械通气治疗重症肺炎患者呼吸衰竭的疗效[J].中华医院感染学杂志,2015,25(14):3224-3228.
[2]张雪彦,赵晔.有创-无创序贯机械通气治疗AECOPD合并Ⅱ型呼吸衰竭的临床研究[J].临床肺科杂志,2012,17(3):420-421.
[3]张龄幻,于艳辉,朱晓萍.重症肺炎合并心力衰竭患儿血清肌酸激酶同工酶、脑利钠肽及神经肽Y水平变化[J].临床儿科杂志,2015,33(6):539-542.
[4]Zhang Z,Cai CX.Kidney injury molecule-1 (KIM-1) mediates renal epithelial cell repair via ERK MAPK signaling pathway[J].Mol Cell Biochem,2016,416(1-2):109-116.
[5]徐惠良.鼻塞式持续呼吸道正压给氧在小儿重症肺炎合并呼吸衰竭中的临床应用价值分析[J].中国妇幼保健,2011, 26(34):5342-5344.
[6]Nojiri T,Inoue M,Shintani Y,et al. B-type natriuretic peptide-guided risk assessment for postoperative complications in lung cancer surgery[J].World J Surg,2015,39(5):1092-1098.
[7]李翠.有创无创序贯机械通气抢救重症老年呼吸衰竭患者的有效性与安全性[J].中国老年学杂志,2014,34(17):4818-4820.
[8]García Vicente E,Sandoval Almengor JC,Díaz Caballero LA,et al.Invasive mechanical ventilation in COPD and asthma[J].Med Intensiva,2011,35(5):288-298.
[9]傅向东,张婕,雷琳,等.有创与无创序贯机械通气治疗肺结核并严重呼吸衰竭的临床研究[J].河北医学,2013,19(8):1160-1162.
[10]Farah R,Makhoul N.Optimal time needed for withdrawal of mechanical ventilation in patients with chronic obstructive pulmonary disease[J].Isr Med Assoc J,2011,13(10):609-612.
[11]李艷.不同时间采用NPPV治疗COPD合并呼吸衰竭的疗效观察[J].西南国防医药,2014,24(5):486-489.
[12]Shelhamer MC,Rowan MP,Cancio LC,et al.Elevations in inflammatory cytokines are associated with poor outcomes in mechanically ventilated burn patients[J].J Trauma Acute Care Surg,2015,79(3):431-436.
[13]冯丽,张育红,王萍,等.无创双水平正压通气治疗慢性阻塞性肺疾病合并肺性脑病的护理探讨[J].中国临床医学,2014,21(2):223-225.
[14]Espunias AM,Ucar ZZ,Kirakli C.Deventilation syndrome in severe COPD patients during long-term noninvasive mechanical ventilation:poor sleep pattern,hyperinflation,or silent chronic muscular fatigue[J].Sleep Breath,2014,18(2):225-226.
[15]Frazier SB,Sepanski R,Mangum C,et al.Association of systemic inflammatory response syndrome with clinical outcomes of pediatric patients with pneumonia[J].South Med J,2015,108(11):665-669.
[16]陈德勇,孙晓云,黎晓强.慢性阻塞性肺疾病急性加重期患者撤机困难的临床分析[J].现代医院,2015,15(6):37-38.
[17]顾新南,蒋建中.无创正压通气联合呼吸兴奋剂治疗慢性阻塞性肺疾病急性加重期合并轻中度肺性脑病的疗效分析[J].江苏医药,2012,38(21):2599-2601.
[18]赖建幸,陈小会.无创正压通气治疗慢性阻塞性肺疾病急性加重期呼吸衰竭的临床研究[J].中国现代医生,2014, 52(4):7-10.
(收稿日期:2016-11-20 本文编辑:方菊花)
