平衡仪训练对脑卒中患者平衡功能及跌倒风险的影响
2017-03-13迪晓霞李鑫铭翟月萍
迪晓霞,李鑫铭,翟月萍
平衡功能障碍是脑卒中患者常见的神经功能缺损症状,能够导致患者坐、站、转移、步行能力丧失,甚至发生跌倒、骨折等二次损伤[1],严重影响患者的日常生活活动能力和生存质量。如何改善脑卒中患者的平衡功能,减少跌倒风险,提高卒中患者的日常生活能力,成为神经康复研究的热点[2-3]。本研究旨在探讨Pro-kin平衡训练对脑卒中患者平衡功能及跌倒风险的影响。
1 资料与方法
1.1 一般资料 选取2013年6月~2014年6月在西安高新医院神经内科住院且符合纳入标准的脑卒中患者48例。纳入标准:符合中华医学会第四届全国脑血管病会议制定的诊断标准[4],并经头颅CT或MRI确诊为大脑中动脉供血区的脑出血或脑梗死;均为首次发病,病程在3个月以内,神志清楚,生命体征平稳,神经症状不再进展;无认知障碍,能完成交流并配合指令;下肢Brunnstrom分期达III期及以上;NIHSS<15分;签署知情同意书,符合伦理学原则。排除标准:视、听力严重减退;既往精神疾病;严重心、肺、肾等功能不全;伴其他影响步行的肌肉骨关节疾患和神经系统疾患。患者被随机分为2组各24例,①观察组:男17例,女7例;年龄41~72岁,平均(57.58±10.89)岁;病程:7~30d 14例,31~60d 6例,61~90d 4例;卒中类型:脑出血11例,脑梗死13例;卒中侧别:左14例,右10例。②对照组:男14例,女10例;年龄31~79岁,平均(57.29±11.58)岁;病程7~30d 14例,31~60d 5例,61~90d 5例;卒中类型:脑出血13例,脑梗死11例,卒中侧别:左11例,右13例。2组患者一般资料比较差异无统计学意义。
1.2 方法 2组均采用以Bobath疗法、Brunnstrom技术、Rood疗法、神经肌肉本体促进技术(Proprioceptive Neuromuscular Facilition,PNF)、功能性电刺激、生物反馈等综合训练为主的运动康复治疗。对照组在上述基础上给予常规平衡训练,具体训练内容如下:首先让患者在平行杠内进行静态站立平衡训练和双下肢重心转移训练,然后逐渐将平衡板置于平行杠内,训练患者重心转移功能。训练时遵循以下原则,包括:支撑面积由大到小;稳定极限由大到小;从静态平衡训练过渡到动态平衡训练;从睁眼到闭眼,逐渐增加训练的复杂性及平衡控制难度。观察组在上述基础上采用Pro-kin平衡训练仪(TecnoBody公司生产的PK254)进行平衡功能训练。训练前先进行Pro-Kin本体感觉评估,采用国际标准站位,记录患者在S1~S8区的测试结果,标注受限区域,然后根据测试结果选定治疗方案。具体训练方法如下:①坐、站立位下的静态平衡训练:在静态站立下通过描计步态运动图像了解双下肢承重情况,同时观测患者在平衡平台上控制重心轨迹移动,做重心保持、重心前后、左右转移训练及单足负重训练等;②站立位下的动态平衡训练:患者在治疗师指导下通过移动重心带动平板监视器上的标记按选定方案训练,控制立位平衡。训练中可根据患者障碍程度通过调整时间、速度、负重能力等改变训练的难易度。2组患者每天训练时间为30min,每周5d,持续训练6周。
1.3 评定标准 采用Berg平衡量表(Berg Balance Scale,BBS)、Fugl-Meyer平衡量表评定平衡能力,采用Holden步行能力分级量表(Functional Ambulation Classification,FAC)评定步行能力,采用Barthel指数(Barthel Index,BI)评定日常生活能力,同时采用BBS评估跌倒风险。①BBS[5]:包括14个评价项目,每项采取0~4分5级评分制,总分56分,分值越高,提示平衡能力越好。②Fugl-Meyer平衡量表:包括7个评价项目,每项2分,总分14分,分值越高,提示平衡能力越好。③FAC:分0~5级,对应0~5分,分值越高,步行能力越好。④BI:由10个项目组成,满分100分,分数越高,ADL能力越强。⑤跌倒风险:采用BBS进行评估,BBS<40分,提示有跌倒风险[6]。

2 结果
治疗后,2组BBS评分、Fugl-Meyer平衡量表、Holden步行分级、BI指数均较治疗前明显提高(均P<0.05),且观察组BBS及FAC评分均高于对照组(均P<0.05)。2组治疗后BI及F-M平衡功能评分组间差异无统计学意义。见表1。
跌到风险评估显示,治疗前,2组患者的BBS评分均<40分,均有跌倒风险;经治疗后,对照组有2例BBS≥40分,跌倒风险降低了8.3%,而观察组有6例BBS≥40分,跌倒风险降低了25.0%,降低程度远大于对照组(P<0.05)。

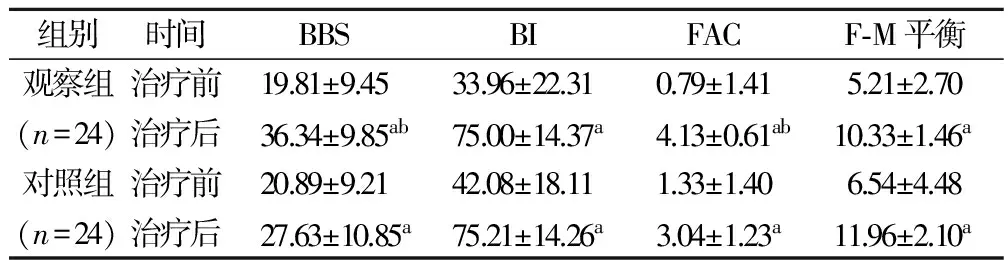
与治疗前比较,aP<0.05;与对照组比较,bP<0.05
3 讨论
脑卒中患者容易合并平衡功能障碍,导致跌倒,跌倒不仅可引起患者的身体损伤,如骨折、皮肤裂伤等,还会造成患者强烈恐惧感,即害怕跌倒。害怕跌倒可导致脑卒中患者日常活动受限,并降低其进行活动的信心,产生抑郁情绪,进而导致患者日常生活能力下降[7-8],而活动能力的低下会进一步增加跌倒的风险。如何提高脑卒中患者的平衡功能,避免或防止跌倒的发生,提高日常生活能力,是康复的重点工作之一 。
跌倒的主要原因如下[9-10]:①环境因素:如地面潮湿、光线不足、鞋底不防滑等。②患者因素:a.疾病因素,脑卒中患者由于疾病的原因,可影响感觉输入、中枢神经系统功能和骨骼肌肉力量的协调,脑卒中偏瘫患者在接受康复治疗过程中,跌倒发生率为14%~39%[11];b.年龄因素,老年人生理功能随着年龄增大而逐步衰退,易导致跌倒等意外状况发生;c.心理因素,患者安全意识不强,经常在无人陪同情况下活动,尤其是刚恢复行走者,求愈心切,此种情况极易导致跌倒的发生。③药物因素,尤其是使用镇静安眠药会使患者的反应减弱和认知能力下降,易导致跌倒等状况的发生。
脑卒中患者瘫痪侧肢体力量下降、肌张力障碍、深浅感觉缺损,能够导致平衡能力下降,而平衡能力受损是导致脑卒中患者跌倒的重要危险因素,因此平衡能力的恢复,对于患者减少跌倒,不怕跌倒而能站立和行走具有重要作用[12]。
本研究在常规康复治疗的基础上利用Pro-kin平衡仪训练,结果观察训练后2组患者的平衡、步行、日常生活能力均较治疗前明显提高,且观察组的平衡及步行能力在某种程度上更优于对照组。Pro-kin平衡训练仪是一套利用视觉反馈对人体平衡进行综合训练的系统,患者通过自身平衡觉和平衡仪对姿势摇摆的动态反馈,向大脑中枢传入各种深浅感觉和复合觉刺激,调整身体重心控制,使患者的失平衡状态得到调整和修正,促进受损神经系统平衡和协调功能的重建[13];能够通过改善前庭觉功能,强化本体感觉,提高感觉输入环节;同时,增强了患者参与训练的主动性、趣味性、积极性,加速提高患者的平衡功能。
本研究结果显示,采用Berg平衡量表进行跌倒评估,对照组跌倒风险仅降低了8.3%(2/24),观察组采用Pro-Kin平衡仪训练后跌倒风险降低了25%(6/24),提示Pro-Kin平衡训练能更有效地减少脑卒中患者的跌倒风险。原因在于,首先Pro-Kin平衡仪训练能够提高患侧下肢关节的运动控制,改善重心分布对称性,提高患侧下肢的负重能力及运动控制能力,提高下肢肌力,改善肌张力,调整及纠正关节活动度范围。同时通过特定的平衡训练并反复练习,通过运动再学习过程,提高中枢整合功能,从而减少跌倒发生。其次,脑卒中患者跌倒主要是发生在室内行走、轮椅到床的转移、轮椅到椅的转移和淋浴的过程中[14-16],这与我们的ADL密切相关。而平衡训练能够改善平衡功能,提高步行、活动(转移能力)、上下楼,提高步行能力及日常生活活动能力,从而更有效地减少脑卒中患者的跌倒风险,Pro-Kin平衡训练效果更佳。
综上,Pro-Kin平衡训练能够提高脑卒中患者的步行能力,改善日常生活活动能力,提高平衡能力,减少跌倒的风险。
[1] Noriaki Maeda, Yukio Urabe, Masahito Murakami, et al. Discriminant analysis for predictor of falls in stroke patients by using the Berg Balance Scale[J]. Singapore medical journal, 2015, 56(5): 280-283.
[2] Kihun Cho, Jaeho Yu, Hyeonsook Rhee. Risk factors related to falling in stroke patients:a cross-sectional study[J]. Journal of physical therapy science, 2015, 27(6): 1751-1753.
[3] 叶宏, 秋红, 蔡涵, 等. 视觉反馈平衡训练对脑卒中偏瘫患者平衡功能的影响[J]. 中华物理医学与康复杂志, 2012, 34(1): 45-47.
[4] 全国第四届脑血管疾病学术会议. 各类脑血管疾病诊断要点(1995)[J]. 中华神经科杂志, 1996, 29(6): 379-383.
[5] 林源, 钮美娥, 王丽. 脑卒中患者平衡功能评定方法的应用进展[J]. 中国康复理论与实践, 2016, 22(6): 667-671.
[6] 朱镛连, 张皓, 何静杰. 神经康复学[M]. 北京: 人民军医出版社, 2010, 253-253.
[7] Schmid AA, Acuff M, Doster K, et al. Poststroke fear of falling in the hospital setting[J]. Top Stroke Rehabil, 2009, 16(5): 357-366.
[8] 李洁婷, 杨辉, 曹静. 脑卒中患者日常生活自理能力现状的调查分析[J]. 中华护理教育, 2012, 9(4): 166-168.
[9] Duijnhoven HJ, De Kam D, Hellebrand W, et al. Development and Process Evaluation of a 5-Week Exercise Program to Prevent Falls in People after Stroke: The FALLS Program[J]. Stroke research and treatment, 2012; 2012: 407693. doi: 10.1155/2012/407693. Epub 2011 Nov 17.
[10] 邓晓清, 方芳, 蒋红焱, 等. 脑卒中患者康复期跌倒的危险因素分析[J]. 右江民族医学院学报, 2014, (3): 453-455.
[11] 彭楠, 范建中. 亚急性中风患者注意力缺陷与平衡控制及跌倒的研究[J]. 国外医学: 物理医学及康复学分册, 2002, 22(1): 43.
[12] 俞玲玲, 时美芳. 强化平衡功能管理对脑卒中跌倒的影响[J]. 中华物理医学与康复杂志, 2010, 32(3): 219-220.
[13] Mao YR, Chen PM, Li L, et al. Virtual reality training improves balance function[J]. Neural Regen Res, 2014, 9(17): 1628-1634.
[14] Forster A, Young J. Incidence and consequences of falls due to a stroke:a systematic inquiry[J]. BMJ, 1995, 311(6997): 83-86.
[15] Teasell R, McRae M, Foley N, et al. The incidence and consequences of falls in stroke patients during inpatientrehabilitation:factors associated with high risk[J]. Arch Phys Med Rehabil, 2002, 83(3): 329-333.
[16] Cakar E, Durmus O, Tekin L, et al. The ankle-foot orthosis improves balance and reduces fall risk of chronic spastic hemiparetic Patients[J]. Eur J Phys Rehabi L Med, 2010, 46(3): 363-368.
