椎管病变致急性/亚急性非创伤性脊髓损伤的诊治策略
2017-03-01刘碧明
刘碧明,胡 荣,冯 华
(1.重庆市云阳县人民医院神经外科 404500;2.第三军医大学西南医院神经外科,重庆 400038)
椎管病变致急性/亚急性非创伤性脊髓损伤的诊治策略
刘碧明1,2,胡 荣2△,冯 华2▲
(1.重庆市云阳县人民医院神经外科 404500;2.第三军医大学西南医院神经外科,重庆 400038)
目的 总结椎管内病变致急性及亚急性脊髓损伤的临床特点、诊治和手术治疗策略。方法 回顾性分析第三军医大学西南医院神经外科2010年1月至2015年12月住院的46例椎管内病变致急性及亚急性脊髓损伤患者的临床资料,总结其手术治疗效果。结果 所有患者均随访3个月以上。其中男27例,女19例,年龄10~70岁,平均40.7岁。入院时ASIA分级:A级9例(19.6%),B级6例(13.0%),C级12例(26.1%),D级19例(41.3%);椎管内病变包括胶质瘤10例,占21.7%;转移瘤5例(10.9%);神经鞘瘤11例(23.9%);脊膜瘤3例(6.5%);肠源性囊肿1例(2.2%);椎间盘髓核4例,占8.7%;血肿5例(10.9%);血管畸形7例(15.2%);46例患者术前均行MRI检查,均行椎管探查、病变切除和(或)椎板减压术。本组8 h内手术者,症状和体征明显好转6例(75.0%);8~24 h内手术者好转2例(25.0%),超过24 h手术者好转25例(83.3%)。结论 急性及亚急性脊髓损伤患者应及时行MRI影像检查,明确诊断后急诊行椎管探查、病变切除和(或)椎板减压手术是治疗急性及亚急性脊髓损伤的关键。
脊髓损伤;诊断;外科手术;椎管
脊髓损伤是一种高致残率的严重创伤,其延迟诊断、治疗后的不良预后,如:肢体活动障碍、大小便失禁、结石、褥疮等,给家庭和社会带来了沉重的负担。脊髓损伤可分为外伤性和非外伤性两大类。外伤性常有外伤史,多在外伤后立即出现脊髓损害,诊断相对容易,而对于非外伤性脊髓损伤,其病因包括肿瘤、椎间盘突出、炎症、椎管狭窄、血管性疾病等,诊断则相对困难[1-2]。因此,椎管内病变引起的急性及亚急性脊髓损伤,正确的诊断和及时正确的治疗对于患者的预后至关重要。然而,目前对于急性及亚急性脊髓损伤的手术治疗时间窗和早期手术是否会增加手术风险仍存在较大争议。作者对第三军医大学西南医院神经外科2010年1月至2015年12月收治的 46例椎管内病变致急性及亚急性非外伤性脊髓损伤患者病因诊断和外科治疗时间窗及手术风险进行总结、分析,旨在提高椎管内病变致急性及亚急性非外伤性脊髓损伤治疗水平,改善预后。
1 资料与方法
1.1 一般资料 收集第三军医大学西南医院神经外科2010年1月至2015年12月住院的46例椎管内病变致急性及亚急性脊髓损伤患者的临床资料。
1.2 纳入和排除标准 纳入标准:(1)发病到住院时间小于等于7 d;(2)术前、术后必须行MRI检查;(3)随访时间至少3个月。排除标准:(1)外伤性脊髓损伤;(2)发病到入院时间大于7 d;(3)椎管狭窄有脊髓损害表现,但查体无明确脊髓损伤平面。
1.3 研究方法 对符合上述纳入、排除标准的急性及亚急性脊髓损伤患者的临床资料进行回顾性统计、分析。收集指标包括:患者的一般临床资料和随访资料,一般临床资料包括性别、年龄、发病到入院时间、入院时症状、入院及出院时肌力、感觉及大小便功能、脊髓损伤节段、入院到手术时间、手术方式、术后病理。患者出院后由神经外科医师在门诊或电话随访。随访资料包括患者的生存情况、四肢活动、感觉及大小便功能状态等。
1.4 脊髓损伤及预后评价方法 脊髓损伤的分级采用美国脊髓损伤协会(ASIA,2011版)的神经损伤分级方法[3]。预后评价:治愈为出现至少1个ASIA等级的神经功能恢复,其ASIA达到D、E分级;即患者能正常行走,大小便自解,感觉障碍不明显;好转为出现至少1个ASIA等级的神经功能恢复,其ASIA达到B、C分级,即患者肌力改善1级以上,但仍不能行走;无效为患者ASIA分级无改变,即症状、体征无明显变化或者恶化。
2 结 果
2.1 一般临床资料分析 46例患者中,男27例,女19例,年龄10~70岁,平均40.7岁,病程5 h至7 d。从病变节段分布看,颈段14例(30.4%),胸段者20例(43.5%),颈胸段者4例(8.7%),腰骶段者8例(17.4%);入院时ASIA分级:A级9例(19.6%),B级6例(13.0%),C级12例(26.1%),D级19例(41.3%)。
2.2 临床表现 本组病例中所有患者早期均有疼痛感,随着病情进展疼痛加剧。伴感觉障碍共33例(71.7%);运动障碍:所有病例均有不同程度运动功能障碍,32例(69.6%)为肢体不完全性瘫痪,14例(30.4%)完全性瘫痪;括约肌功能障碍20例(43.5%)。
2.3 辅助检查 46例患者术前均行脊柱X线及MRI检查,X线显示均有不同程度的椎弓根狭窄,椎弓根间距增宽;MRI检查均显示病变的形态及病变与周边组织的关系(图1)。术前MRI提示颈4椎体下缘水平见肿块状不均匀等T1稍长T2异常信号影,该肿块影位于相应水平椎管内并经右侧椎间孔穿出椎管,椎管内大小约10.1 mm×9.0 mm×13.0 mm,椎管外大小约21.0 mm×19.0 mm×19.0 mm,相应水平脊髓受压,偏向左侧。术后72 h内所有患者均复查MRI,使之与术前对比(图2)。术后椎管肿瘤以全切,相应节段骨髓内可见高信号,椎板及棘突切除(术后改变)。
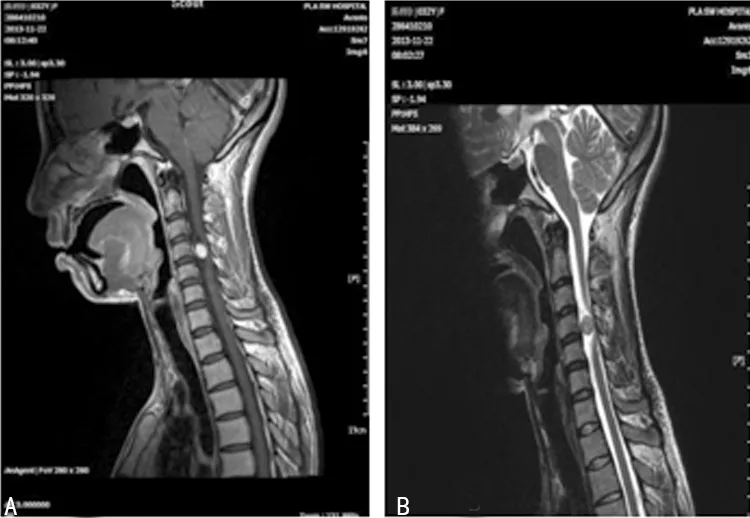
A:T1增强MRI;B:术前MRI。
图1 典型病例术前增强MRI及MRI检查结果
2.4 手术治疗 8例患者于8 h内行手术治疗,8例于8~24 h手术,>24 h手术者30例。术前根据患者影像学检查定位,常规后正中入路,切口达病变上下棘突,充分咬除椎板。术中发现15例边界不清,其中胶质瘤10例,转移瘤5例;15例病变边界清楚(其中神经鞘瘤11例,脊膜瘤3例,肠源性囊肿1例),12例血肿(其中7例为血管畸形),4例椎间盘髓核。术中尽可能完全切除病变组织,充分解除脊髓压迫,硬脊膜保持完整。术中用生理盐水充分清洗伤口。病变组织全切44例,2例转移瘤因广泛浸润骨质有残留。根据术中病变情况,术后给予激素、脱水、抗感染治疗。1例血肿的患者术后因颅内感染、多器官功能衰竭死亡。
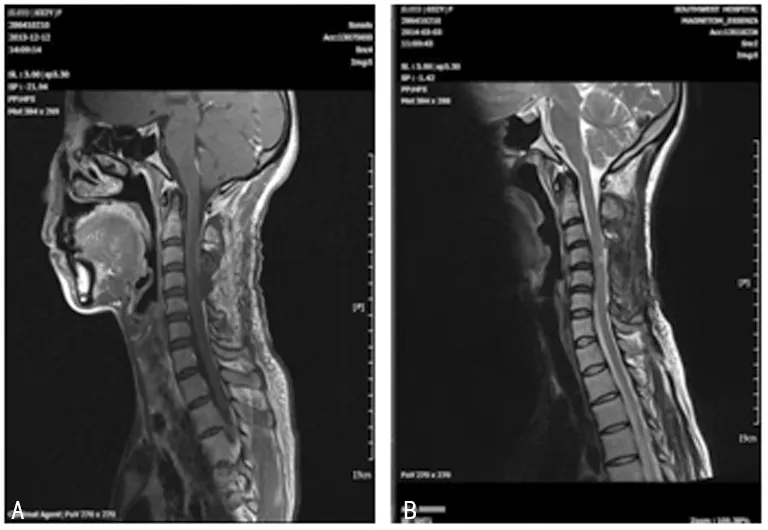
A:T1 MRI;B:T2 MRI;术后MRI提示椎管内肿瘤全切。
图2 典型病例术后MRI 检查结果
2.5 术后病理性质 术后病理检查结果:胶质瘤10例(21.7%);转移瘤5例(10.9%);神经鞘瘤11例(23.9%);脊膜瘤3例(6.5%);肠源性囊肿1例(2.2%);椎间盘髓核4例(8.7%);血肿5例(10.9%);血管畸形7例(15.2%)。
2.6 手术时机与患者预后 本组45例患者在术后3个月至3年,通过电话、门诊随访。随访期间4例小细胞肺癌伴脊髓转移,1例大B细胞淋巴瘤患者因原发部位肿瘤扩散死亡,2例胶质母细胞瘤患者因肿瘤复发死亡。8例患者8 h内手术,6例(75.0%)患者治疗有效;8例8~24 h手术,2例(25.0%)患者治疗有效;30例大于24 h手术,25例(83.3%)治疗有效。见表1。

表1 随访时患者预后情况(n)
根据患者的脊髓损伤程度分为完全性和不完全性。在完全性脊髓损伤的患者中,4例8 h内手术,4例(100.0%)患者治疗有效;2例8~24 h手术,1例(50.0%)患者治疗有效。3例大于24 h手术,2例(66.7%)治疗有效;在不完全性脊髓损伤的患者中,4例8 h内手术,3例(75.0%)患者治疗有效;6例8~24 h手术,4例(66.7%)患者治疗有效。27例大于24 h手术,25例(92.6%)治疗有效。见表2。
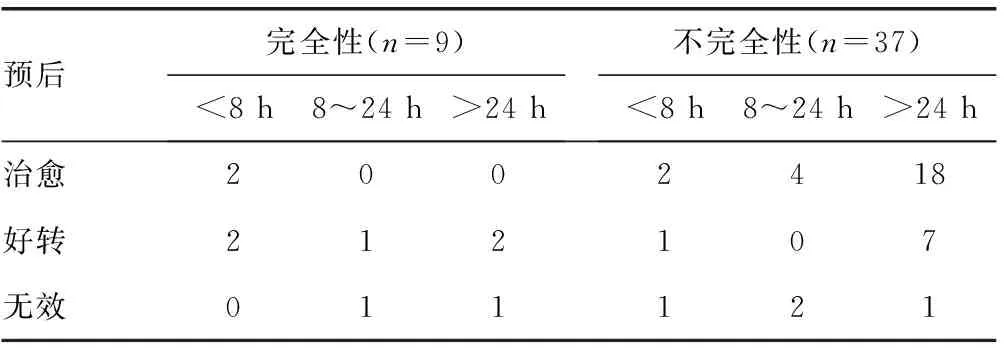
表2 不同脊髓损伤患者随访时预后情况(n)
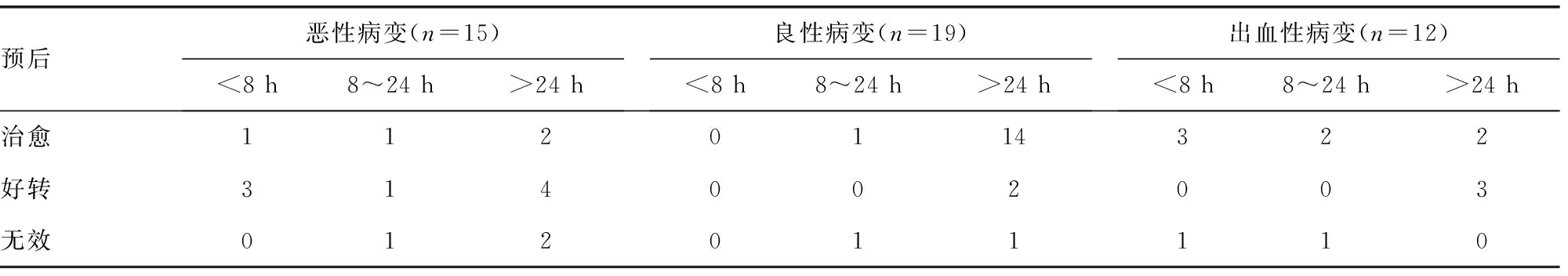
表3 不同病变患者随访时预后情况(n)
根据患者术后病理检查分为良性病变、恶性病变和出血性病变。在恶性病变的患者中,4例8 h内手术,4例(100.0%)患者治疗有效;3例8~24 h手术,2例(66.7%)治疗有效;8例大于24 h手术,6例(75.0%)治疗有效。在良性病变的患者中,无患者在8 h内手术;2例8~24 h手术,1例(50.0%)患者治疗有效;17例大于24 h手术,16例(94.1%)治疗有效。在出血性病变的患者中,4例8 h内手术,3例(75.0%)患者治疗有效;3例8~24 h手术,2例(66.7%)患者治疗有效;5例大于24 h手术,5例(100.0%)治疗有效。见表3。
3 讨 论
3.1 急性及亚急性脊髓损伤的临床特点判断要准确 非外伤性急性及亚急性脊髓损伤最多见病因为椎管内病变,本组主要总结了与神经外科密切相关的脊髓疾病,其中肿瘤性病变占大部分。椎管内肿瘤占神经系统肿瘤的10%~15%,可发生在椎管的任何部位[4]。其中,胸段为最多[5-6]。本组病例中以神经鞘瘤及胶质瘤最多见。其中神经鞘瘤发病率居椎管内肿瘤第1位,为23.9%(11/46),低于王忠诚[7]报道842例椎管内肿瘤的病理分类中神经鞘瘤的34.7%,且多位于椎管内硬膜外。胶质瘤发病率居椎管内肿瘤第二位,为21.7%(10/46),高于杨树源等[8]报道的402例椎管内肿瘤中胶质瘤的5.2%,多位于脊髓髓内。
3.2 急性及亚急性脊髓损伤辅助检查的选择要恰当 脊髓损伤是椎管内病变共有的临床症状,正确的诊断需要详细的询问病史、体格检查及合理的、有针对性的辅助检查。MRI能直接地显示肿瘤的边界与周围组织的结构关系。因MRI检查的范围及成像特点优于CT扫描,漏诊较少[9]。本组46例患者术前均急诊行MRI检查,均报告为椎管内占位。因此MRI已成为诊断椎管内肿瘤的重要方法。MRI在判断椎管内病变性质、部位、大小、形态与周围组织的关系有重要的意义[10]。体格检查多用于定位诊断,而辅助检查主要用于定性诊断。
3.3 急性及亚急性脊髓损伤临床诊断思路要清晰 脊髓损伤定位诊断首先应通过详细的病史询问和体格检查明确引起脊髓损伤的大体位置,从而选择恰当的辅助检查。患者症状、损伤类型、体征、既往史等对定位有重要作用。(1)患者既往史,如脊柱手术史、放化疗病史、肿瘤病史均有助于疾病的诊断和辅助检查的选择。(2)患者的症状和体征常常具有定位价值常指示病灶所在。但在慢性起病的脊髓压迫症中并非真正的病灶所在[11]。(3)脊髓损伤的类型不仅可提示病变的部位,而且有时也可指示病变的性质。急性完全性脊髓损伤主要见于脊髓病变[12]。慢性不完全性脊髓损伤,在临床中最常见,多见于脊髓压迫症。
定性诊断应重视起病的方式和病程特点,以及既往史、症状及体征、影像学和电生理检查。由于急性截瘫特点为急性起病,术前不可能行所有相关检查,脊柱MRI对椎管内疾病起着非常重要的作用[13]。故笔者认为,脊髓损伤患者术前均建议行MRI检查。
3.4 急性及亚急性脊髓损伤手术救治要及时正确 当前临床对外伤性脊髓损伤认识较深刻,急诊手术观念较强。但对于椎管内病变如出血、肿瘤等引起的脊髓损伤,急救观念不强,尤其在当前的医患关系状况下,而手术时机也没有定论。根据2007年《关于脊髓损伤若干临床问题的专家意见》,在条件允许的情况下,手术治疗的时机宜早,尽早减轻脊髓的压迫有助于挽救脊髓功能[14]。Lawton等[15]认为,术前脊髓损伤级别相同的患者,发病后12 h内手术的恢复明显优于12 h后手术。Hakalo 等[16]则认为脊髓损伤的最佳手术时间为8 h以内。而在近年的报道中,早期手术的时间窗多定义为24 h[17];而且美国多数的脊柱外科医师也主张在24 h内手术[18]。本组8 h内手术者,症状和体征明显好转6例(75.0%);8~24 h内手术者好转2例(25.0%),超过24 h手术者好转25例(83.3%)。在本研究中,超过24 h手术者好转率较8 h内、8~24 h内手术者高,结合亚组分析考虑与超过24 h组患者入院时脊髓损伤程度较轻,ASIA分级多为C、D级,而8、8~24 h组ASIA分级多为A、B组有关。椎管病变引起的急性及亚急性脊髓损伤患者总体预后尚可。因此,术前及时检查后急诊手术是治疗关键。
急性及亚急性脊髓损伤患者预后与发病特点、病变部位及大小、瘫痪程度及发病到手术的时间等多种因素有关。本研究提示对于急性及亚急性脊髓损伤患者,明确病因后,应尽快进行椎管探查、病变切除加椎板减压手术。手术应仔细、准确,防止出现副损伤,术前定位很重要。本组均行术中C臂定位,采用后路进入,既可行减压,又可行肿瘤切除。
[1]Mckinley WO,Seel RT,Hardman JT.Nontraumatic spinal cord injury:incidence,epidemiology,and functional outcome[J].Arch Phys Med Rehabil,1999,80(6):619-623.
[2]Hess ChW.Non-traumatic acute transverse spinal cord syndromes[J].Praxis (Bern 1994),2005,94(30/31):1151-1159.
[3]李建军,王方永.脊髓损伤神经学分类国际标准(2011年修订)[J].中国康复理论与实践,2011,17(10):963-972.
[4]修彬华,刘绍明,史有才,等.椎管内肿瘤的诊断与显微外科治疗[J].中华神经外科疾病研究杂志,2011,10(4):341-344.
[5]李想,洪毅,张军卫,等.非创伤性脊髓损伤的临床特点[J].中国康复理论与实践,2014,20(3):282-284.
[6]程立冬,舒凯,陈旭,等.椎管硬脊膜外占位并急性截瘫的诊治:14例报告[J].中华神经外科疾病研究杂志,2014,13(6):552-554.
[7]王忠诚.神经外科学[M].武汉:湖北科学技术出版社,1998:97-101.
[8]杨树源,洪国良.椎管内肿瘤402例报告[J].中华神经外科杂志,2000,16(3):162.
[9]杨期东.神经病学[M].北京:人民卫生出版社,2001:114-117.
[10]Srivastava T,Kochar DK.Asymptomatic spinal arachnoiditis in patients with tuberculous meningitis[J].Neuroradiology,2003,45(10):727-729.
[11]Barrenechea IJ,Lesser JB,Gidekel AL,et al.Diagnosis and treatment of spinal cord herniation:a combined experience[J].J Neurosurg Spine,2006,5(4):294-302.
[12]高绪文,郑明新.临床脊髓病学[M].北京:人民卫生出版社,1997:121-130.
[13]Smith PM,Jeffery ND.Spinal shock--comparative aspects and clinical relevance[J].J Vet Intern Med,2005,19(6):788-793.
[14]唐硕,许扬滨.脊髓损伤的治疗原则及进展[J].临床急诊杂志,2011,12(5):312-315.
[15]Lawton MT,Porter RW,Heiserman JE,et al.Surgical management of spinal epidural hematoma:relationship between surgical timing and neurological outcome[J].J Neurosurg,1995,83(1):1-7.
[16]Hakalo J,Wroński J.Importance of early operative decompression of spinal cord after cervical spine injuries[J].Neurol Neurochir Pol,2004,38(3):183-188.
[17]Fehlings MG,Vaccaro A,Wilson JR,et al.Early versus delayed decompression for traumatic cervical spinal cord injury:results of the Surgical Timing in Acute Spinal Cord Injury Study (STASCIS)[J].PLoS One,2012,7(2):e32037.
[18]Fehlings MG,Rabin D,Sears W,et al.Current practice in the timing of surgical intervention in spinal cord injury[J].Spine (Phila Pa 1976),2010,35(21 Suppl):S166-173.
Investigate the strategy for diagnosis and surgical treatment of acute and subacute nontraumatic spinal cord injury
LiuBiming1,2,HuRong2△,FengHua2▲
(1.DepartmentofNeurosurgery,YunyangPeople′sHospital,Chongqing404500,China;2.DepartmentofNeurosurgery,SouthwestHospital,ThirdMilitaryMedicalUniversity,Chongqing400038,China)
Objective To summarize the clinical features,diagnosis and surgical strategies of the acute and subacute nontraumatic spinal cord injury.Methods We analyzed retrospectively 46 cases of patients with acute and subacute nontraumatic spinal cord injury,who were admitted in the southwest hospital between January 2010 and december 2015.We summarized the clinical data and the effects of the surgical treatments.Results Among the 46 patients,There were 27 males and 19 females with mean age of 40.7 years (10-70).They were followed up for more than 3 months.Neurological function of ASIA at the initial admission included A in 9 cases,B in 6,C in 12 and D in 19.There were 5 hematoma patients (10.9%),11 neurilemmoma cases(23.9%),4 cases of acute disc herination (8.7%),Vascular Malformation 7 cases (15.2%),5 meningioma patients (10.9%),glioma 10 cases(21.7%)and enterogenous cyst 1 case(2.2%).46 patients underwent preoperative MRI examination,followed by spinal canal exploration,lesion resection and/or decompression.Operation within 8 hours,the signs and symptoms were improved in 6 cases.Operation within 8-24 hours were improvement in 2 cases,Operation after 24 hours improvement in 25 cases.Conclusion Early MR imaging and emergency spinal canal exploration and lesion resection with or without lamina decompression surgery is effective for the treatment of patients with acute and subacute nontraumatic spinal cord injury.
spinal cord injuries;diagnosis;surgical procedures,operative;spinal canal
刘碧明(1981-),主治医师,本科,主要从事神经外科的研究。△
,E-mail:fenghua8888@vip.163.com。▲共同通信作者,E-mail:huchrong@aliyun.com。
��·临床研究
10.3969/j.issn.1671-8348.2017.05.018
R619.9
A
1671-8348(2017)05-0632-03
2016-06-24
2016-08-22)
