婴幼儿反复喘息的危险因素研究
2017-02-17张景丽吴会芳王玉芳张中平
张景丽,吴会芳,赵 倩,王玉芳,张中平*
·论著·
婴幼儿反复喘息的危险因素研究
张景丽1,吴会芳1,赵 倩2,王玉芳3,张中平1*
目的 探讨婴幼儿反复喘息的危险因素。方法 选取2015年河北省儿童医院、河北医科大学第一医院、唐山市妇幼保健院收治的由支气管肺炎引起的反复喘息婴幼儿453例,其中API阳性患儿152例(API阳性组),API阴性患儿301例(API阴性组);选取同期、同年龄在以上3个医院住院的支气管肺炎患儿318例作为对照组。采用回顾性分析法,通过查阅病历收集患儿的临床资料,包括性别、早产、超重/肥胖、生活环境及母孕期吸烟、应用抗生素及非甾体抗炎药情况。危险因素分析采用多因素Logistic回归分析。结果 3组年龄、性别间差异无统计学意义(P>0.05);而早产、超重/肥胖、生活环境及母孕期吸烟、应用抗生素及非甾体抗炎药间差异有统计学意义(P<0.05)。多因素Logistic回归分析结果显示,早产、超重/肥胖、生活在城市及母孕期吸烟、应用抗生素及非甾体抗炎药是婴幼儿反复喘息的危险因素(P<0.05)。结论 患儿早产、超重或肥胖、生活在城市及母亲孕期吸烟、应用抗生素及非甾体抗炎药,是婴幼儿反复喘息的危险因素。
婴儿;反复喘息;危险因素
张景丽,吴会芳,赵倩,等.婴幼儿反复喘息的危险因素研究[J].中国全科医学,2017,20(1):76-79.[www.chinagp.net]
ZHANG J L,WU H F,ZHAO Q,et al.Risk factors for infants and toddlers with recurrent wheezing[J].Chinese General Practice,2017,20(1):76-79.
喘息是婴幼儿期最常见的呼吸道症状之一,喘息性疾病的发病率在全球范围内呈上升趋势,其中50%~70%可以反复发作[1]。哮喘是一种慢性气道炎性疾病,这种慢性炎性反应持续存在,当接触诱因时即会反复出现喘息,需长期药物控制,占用了大量的医疗资源。哮喘预测指数(API)阳性患儿发展为哮喘的可能性更大,得到了医务工作者的广泛关注,而API阴性患儿在喘息性疾病中也占有很大比例,幼龄儿童喘息的疾病负担较高,临床上有更多的睡眠障碍和活动受限,以及更频繁的门急诊就诊率和住院率,需要对这部分患儿进行危险因素研究,从而预防婴幼儿反复喘息的发生。本研究通过分析API阳性及阴性反复喘息患儿的临床资料,探讨婴幼儿反复喘息的危险因素,以期为预防喘息发作提供依据。
1 对象与方法
1.1 研究对象 选取2015年河北省儿童医院、河北医科大学第一医院、唐山市妇幼保健院收治的由支气管肺炎引起的反复喘息婴幼儿453例,其中API阳性患儿152例(API阳性组),API阴性患儿301例(API阴性组);选取同期、同年龄在以上3个医院住院的支气管肺炎患儿318例作为对照组。纳入标准:(1)年龄28 d~3岁;(2)API阳性、阴性均符合《诸福棠实用儿科学》中API阳性及阴性诊断标准[2]706-722,且1年内喘息4次及以上;(3)符合《诸福棠实用儿科学》中支气管肺炎诊断标准[2]1253-1262。排除标准:(1)先天性喉、气管、支气管异常:先天性喉喘鸣、先天性肺气肿等;(2)先天性心血管异常、异物吸入、心源性哮喘;(3)纵隔气道周围肿物压迫、胃食管反流、喉返神经麻痹;(4)肺部变态反应性疾病:过敏性肺炎、变态反应性支气管肺曲霉菌病、肺嗜酸粒细胞增多症、过敏性肉芽肿等;(5)支气管肺发育不良、慢性肺部疾病、原发性纤毛运动障碍、囊性纤维化、间质性肺疾病等其他可能引起喘息及增加呼吸道发病风险的疾病。本研究经医院伦理委员会批准,患儿家属均签署知情同意书。
1.2 方法 采用回顾性分析法,通过查阅病历收集患儿的临床资料,包括性别、早产(<37周)、超重/肥胖(以实际体质量超过参照人群标准体质量的10%为超重,超过20%为肥胖[2]51)、生活环境及母孕期吸烟(包括主动吸烟和被动吸烟)、应用抗生素及非甾体抗炎药(药物使用≥3 d)情况。

2 结果
2.1 3组一般资料比较 对照组平均年龄(1.20±0.60)岁,API阳性组平均年龄(1.22±0.52)岁,API阴性组平均年龄(1.18±0.54)岁。3组年龄间差异无统计学意义(F=0.270,P=0.764)。3组性别间差异无统计学意义(P>0.05);而早产、超重/肥胖、生活环境及母孕期吸烟、应用抗生素及非甾体抗炎药间差异有统计学意义(P<0.05)。其中API阴性组与对照组超重/肥胖比较,差异有统计学意义(χ2=7.905,P<0.017);API阳性组与对照组、API阴性组生活环境比较,差异均有统计学意义(χ2值分别为38.796、28.559,P<0.017);API阳性组母孕期吸烟、应用非甾体抗炎药与对照组比较,差异均有统计学意义(χ2值分别为6.769、7.267,P<0.017);API阳性及阴性组母孕期应用抗生素与对照组比较,差异均有统计学意义(χ2值分别为11.461、12.582,P<0.017,见表1)。

表1 3组一般资料比较〔n(%)〕
注:API=哮喘预测指数
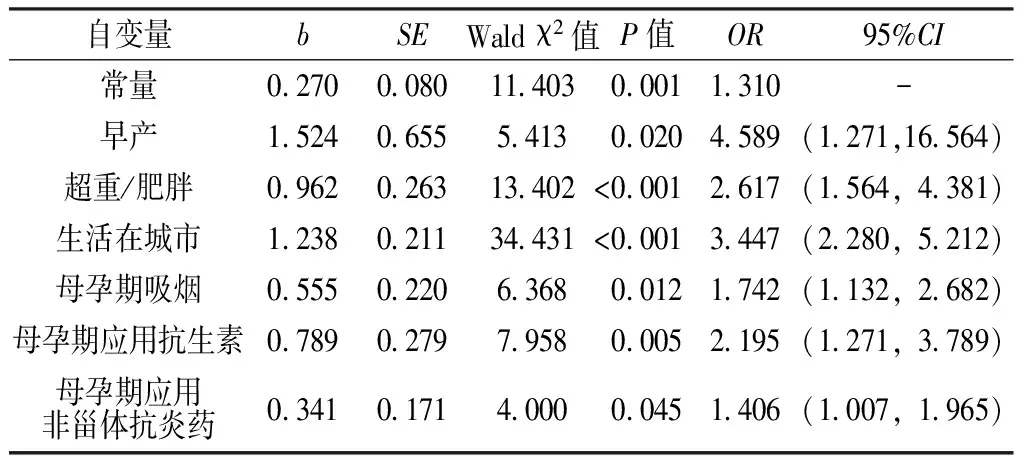
2.2 婴幼儿反复喘息危险因素的多因素Logistic回归分析 以是否反复喘息为因变量,以单因素分析有统计学意义的变量为自变量(变量赋值情况见表2),进行多因素Logistic回归分析。结果显示,早产、超重/肥胖、生活在城市及母孕期吸烟、应用抗生素及非甾体抗炎药是婴幼儿反复喘息的危险因素(P<0.05,见表3)。

表2 变量及赋值情况
表3 婴幼儿反复喘息危险因素的多因素Logistic回归分析
Table 3 Multivariate Logistic regression analysis of the risk factors for recurrent wheezing in infants and toddlers
自变量bSEWaldχ2值P值OR95%CI常量027000801140300011310-早产15240655541300204589(1271,16564)超重/肥胖0962026313402<00012617(1564,4381)生活在城市1238021134431<00013447(2280,5212)母孕期吸烟05550220636800121742(1132,2682)母孕期应用抗生素07890279795800052195(1271,3789)母孕期应用非甾体抗炎药03410171400000451406(1007,1965)
注:-代表无此数据
3 讨论
婴幼儿喘息是一种异质性疾病,可分为3种表型:早期一过性喘息、早期起病的持续性喘息(3岁前起病)、迟发性喘息/哮喘[3]。婴幼儿早期一过性喘息主要与先天性支气管肺发育不良、肺功能低下等因素有关,多在3岁后消失;早期起病的持续性喘息主要与病毒感染有关,此部分患儿喘息反复发作,影响患儿身心健康,并对社会及家庭造成巨大的经济负担[4],因此,找出婴幼儿反复喘息的相关危险因素,帮助临床制定有效的干预措施,预防喘息发作尤为重要。本研究结果显示,早产、超重/肥胖、生活在城市及母孕期吸烟、应用抗生素及非甾体抗炎药是婴幼儿反复喘息的危险因素。
越来越多的证据表明,胎儿期环境在儿童喘息性疾病中起了关键性作用[5],包括胎儿期烟雾、抗生素、非甾体抗炎药等的暴露。一项Meta分析认为母亲在妊娠期间吸烟会增加婴幼儿喘息的风险[6],本研究结果与之相符,吸烟可以导致婴幼儿的反复喘息。研究表明,其机制为胎儿期间暴露于香烟,可能危害胎盘发育,在胎盘发育过程中改变细胞滋养层增殖与分化的平衡,随之改变数个细胞因子表达,从而使新生儿免疫反应朝向变态反应性疾病发展[7]。
胎儿期抗生素的暴露在儿童喘息性疾病中的作用是有争议的。LAPIN等[8]研究表明胎儿期母亲应用抗生素是儿童期哮喘的高危因素,但并未增加喘息的发病率。POPOVIC等[9]认为胎儿期抗生素暴露在很大程度上可以作为婴幼儿喘息的混杂因素,特别是在妊娠期间存在呼吸道感染的情况,且晚期妊娠抗生素的暴露是婴幼儿喘息的高危因素。本研究证实,胎儿期抗生素暴露不仅是API阳性婴幼儿反复喘息的风险,也同样增加了API阴性婴幼儿反复喘息的发病率,是婴幼儿反复喘息的危险因素。母亲微生物环境对胎儿免疫系统的成熟发展有较大的影响[10-11]。且最近的研究表明,妊娠期间,母亲的微生物就开始转移到胎儿[11-12],并推测,从母亲继承来的微生物环境参与了后代基因型的塑造,并且微生物的垂直传播增加了后代与微生物的最佳共生机会。孕妇应用抗生素改变了自身微生态环境,进而影响婴儿免疫系统的成熟,使Thl/Th2细胞明显偏移,增加了哮喘的风险[11]。
非甾体抗炎药是孕妇最常用的药物之一。在19世纪80年代后期,一些学者认为,非甾体抗炎药使用的增加可能增加了喘息的流行[13]。本研究证实,母孕期应用非甾体抗炎药增加了婴幼儿喘息的发病风险,与以上研究结果一致。但MIGLIORE等[14]控制了喘息/哮喘的一些危险因素,包括母亲的受教育水平、吸烟、妊娠期间的传染病和疾病等情况后,认为母亲孕期及儿童期应用非甾体抗炎药并未增加喘息和哮喘发病率,非甾体抗炎药的应用可能是喘息和哮喘的一个混杂危险因素。母孕期应用非甾体抗炎药是否会增加喘息及哮喘的发病率,其机制如何,需要进一步研究。
一项多中心前瞻性纵向研究认为早产是婴儿喘息的危险因素[15];此外,一项系统性回顾研究发现,有早产史的婴幼儿,呼吸系统的易感性高于足月产的婴幼儿,研究认为早产的婴幼儿有较高的下呼吸道感染率,包括反复喘息、肺功能的损害、多次住院、增加住院时间[16]。本研究结果亦显示,早产可增加婴幼儿反复喘息的发病率,是婴幼儿反复喘息的危险因素。
国外研究报道男孩比女孩更容易出现喘息性疾病[17],相比女孩,男孩气道较窄,对气源性过敏原有更高的敏感性,在生命早期有更高的IgE水平。然而,尽管男孩喘息的患病率较高,但随着年龄的增长或到青春期时喘息的发病率逐渐降低[18]。本研究结果显示,男孩并不是婴幼儿反复喘息的危险因素。
近年来,全球儿童及成人哮喘发病率急剧增加,与哮喘的变化趋势一致,超重和肥胖亦呈增高趋势。研究表明超重及肥胖均能增加儿童哮喘的发病率[19]。本研究结果显示,超重/肥胖是婴幼儿反复喘息的危险因素,同时超重/肥胖增加API阴性婴幼儿喘息发病率的可能性更大。肥胖增加喘息的可能机制是肥胖增高了系统性炎症,从而导致气道炎症和喘息的发生。有证据表明,肥胖导致哮喘控制不佳、急性加重、对糖皮质激素反应不佳[20]。
“卫生假说”指出,过敏性疾病发病率增加的可能原因是目前家庭成员数目逐渐减少及卫生状况的改善,使家人之间相互感染的几率降低,幼年时感染率大幅降低,使其免疫系统中Th2细胞占优势,导致IgE产生增多,易于发生过敏反应[21],从而使儿童喘息及哮喘的发病率明显增加。本研究结果显示,城市生活环境增加了API阳性患儿喘息的发病率,是婴幼儿反复喘息的危险因素。
综上所述,患儿早产、超重或肥胖、生活在城市及母亲孕期吸烟、应用抗生素及非甾体抗炎药是婴幼儿反复喘息的危险因素。因此,应该尽量减少早产,减少母亲孕期烟雾的暴露,减少母亲孕期生病及抗生素和非甾体抗炎药的应用,控制儿童的体质量及进行适量必要的农村生活,从而降低喘息的发病率。
作者贡献:张景丽、张中平进行试验设计与实施、撰写论文并对文章负责;张景丽进行论文修订;吴会芳、赵倩、王玉芳进行试验实施、评估及资料收集、统计分析;张中平进行质量控制与审校。
本文无利益冲突。
[1]王平.潮气呼吸肺功能检测对婴幼儿喘息性疾病的诊断价值[J].实用心脑肺血管病杂志,2014,22(8):63-64. WANG P.Diagnostic value of tidal breathing pulmonary function test on infantile wheezing disease[J].Practical Journal of Cardiac Cerebral Pneumal and Vascular Disease,2014,22(8):63-64.DOI:10.3969/j.issn.1008-5971.2014.08.026.
[2]胡亚美,江载芳,申昆玲,等.诸福棠实用儿科学[M].8版.北京:人民卫生出版社,2015. HU Y M,JIANG Z F,SHEN K L,et al.Zhu Futang practice of pediatrics[M].8th ed.Beijing:People′s Medical Publishing House,2015.
[3]中华医学会儿科学会组呼吸学组,《中华儿科杂志》编辑委员会.儿童支气管哮喘诊断与防治指南[J].中华儿科杂志,2008,46(10):745-753. The Subspecialty Group of Respiratory Diseases,the Society of Pediatrics,Chinese Medical Association,the Editorial Board,Chinese Journal of Pediatrtics.Guideline for the diagnosis and optimal management of asthma in children[J].Chinese Journal of Pediatrics,2008,46(10):745-753.
[4]周艳,丁雪梅,陈杰.儿童病毒诱导性喘息表型及风险因素分析[J].中国社区医师,2014,30(14):66,68. ZHOU Y,DING X M,CHEN J.Introduction and analysis of virus induced asthma phenotype and risk factors in children[J].Chinese Community Doctors,2014,30(14):66,68.
[5]DUIJTS L.Fetal and infant origins of asthma[J].Eur J Epidemiol,2012,27(1):5-14.
[6]DUAN C,WANG M,MA X,et al.Association between maternal smoking during pregnancy and recurrent wheezing in infancy:evidence from a meta-analysis[J].Int J Clin Exp Med,2015,8(5):6755-6761.
[7]XEPAPADAKI P,MANIOS Y,LIARIGKOVINOS T,et al.Associaion of passive exposure of pregnant women to environmental tobacco smoke with asthma symptoms in children [J].Pediatr Allergy Immunol,2009,20(5):423-429.
[8]LAPIN B,PIORKOWSKI J,OWNBY D,et al.Relationship between prenatal antibiotic use and asthma in at-risk children[J].Ann Allergy Asthma Immunol,2015,114(3):203-207.
[9]POPOVIC M,RUSCONI F,ZUGNA D,et al.Prenatal exposure to antibiotics and wheezing in infancy:a birth cohort study[J].Eur Respir J,2016,47(3):810-817.
[10]RENZ H,BRANDTZAEG P,HORNEF M.The impact of perinatal immune development on mucosal homeostasis and chronic inflammation[J].Nat Rev Immunol,2011,12(1):9-23.
[11]RAUTAVA S,LUOTO R,SALMINEN S,et al.Microbial contact during pregnancy,intestinal colonization and human disease[J].Nat Rev Gastroenterol Hepatol,2012,9(10):565-576.
[12]FUNKHOUSER L J,BORDENSTEIN S R.Mom knows best:the universality of maternal microbial transmission[J].PLoS Biol,2013,11(8):e1001631.DOI:10.1371/journal.pbio.1001631.
[13]CHEELO M,LODGE C J,DHARMAGE S C,et al.Paracetamol exposure in pregnancy and early childhood and development of childhood asthma:a systematic review and meta-analysis[J].Arch Dis Child,2015,100(1):81-89.
[14]MIGLIORE E,ZUGNA D,GALASSI C,et al.Prenatal paracetamol exposure and wheezing in childhood:causation or confounding?[J].PLoS One,2015,10(8):e0135775.DOI:10.1371/journal.pone.0135775.
[15]PÉREZ-YARZA E G,MORENO-GALDA,RAMILO O,et al.Risk factors for bronchiolitis,recurrent wheezing,and related hospitalization in preterm infants during the first year of life[J].Pediatr Allergy Immunol,2015,26(8):797-804.
[16]COLIN A A,MCEVOY C,CASTILE R G.Respiratory morbidity and lung function in preterm infants of 32 to 36 weeks′gestational age[J].Pediatrics,2010,126(1):115-128.
[17]UEKERT S J,AKAN G,EVANS M D,etal.Sex-related differences in immune development and the expression of atopy in early childhood[J].J Allergy Clin Immunol,2006,118(6):1375-1381.
[18]VAN MERODE T,MAAS T,TWELLAAR M,et al.Gender-specific differences in the prevention of asthma-like symptoms in high-risk infants[J].Pediatr Allergy Immunol,2007,18(3):196-200.
[19]TIAN F L, LI Q, CUI J M, et al.Massage treatment of chronic persistent pediatric asthma[J].Fam Med Community Health,2014,2(2):10-14.
[20]BORRELL L N,NGUYEN E A,ROTH L A,et al.Childhood obesity and asthma control in the GALA II and SAGE II studies[J].Am J Respir Crit Care Med,2013,187(7):697-702.
[21]STRACHAN D P.Hay fever,hygiene,and household size[J].BMJ,1989,299(6710):1259-1260.
(本文编辑:崔沙沙)
Risk Factors for Infants and Toddlers with Recurrent Wheezing
ZHANGJing-li1,WUHui-fang1,ZHAOQian2,WANGYu-fang3,ZHANGZhong-ping1*
1.ThirdDepartmentofRespiratory,Children′sHospitalofHebeiProvince,Shijiazhuang050031,China2.DepartmentofPediatrics,theFirstHospitalofHebeiMedicalUniversity,Shijiazhuang050030,China3.DepartmentofPediatricRespiratory,TangshanMaternalandChildHealthCareHospital,Tangshan063000,China
*Correspondingauthor:ZHANGZhong-ping,Chiefphysician;E-mail:lingbohebei@sina.com
Objective To investigate the risk factors for recurrent wheezing in infants and toddlers.Methods Four hundred and fifty-three infants and toddlers with recurrent wheezing due to bronchopneumonia admitted to Children′s Hospital of Hebei Province,the First Hospital of Hebei Medical University and Tangshan Maternal and Child Health Care Hospital,in 2015 were selected,and divided into positive API group(n=152),and negative API group(n=301).And other age-matched 318 infants and toddlers with bronchopneumonia hospitalized in the 3 hospitals during the same period were selected as the control group.The clinical data of the children,including sex,premature birth,overweight/obesity,living environment,maternal smoking,maternal prescribing antibiotics and non-steroidal anti-inflammatory drugs during pregnancy were collected by checking the medical records and analyzed retrospectively.The risk factors for recurrent wheezing were analyzed by multivariate Logistic regression.Results There was no significant difference in age and sex between the 3 groups(P>0.05).The differences in the ratio of premature birth,overweight/obesity,living environment,maternal smoking,maternal prescribing antibiotics and non-steroidal anti-inflammatory drugs during pregnancy demonstrated statistical significance(P<0.05).Results of multivariate Logistic regression analysis showed that the risk factors for recurrent wheezing in infants and toddlers were premature birth,overweight/obesity,living in the city,maternal smoking,using antibiotics and non-steroidal anti-inflammatory drugs during pregnancy(P<0.05).Conclusion Premature birth,overweight or obesity,living in the city and maternal smoking,use of antibiotics and non-steroidal anti-inflammatory drugs during pregnancy,are risk factors for recurrent wheezing in infants and toddlers.
Infant;Recurrent wheezing;Risk factors
河北省医学科学研究重点课题计划(20160429)
R 543.5
A
10.3969/j.issn.1007-9572.2017.01.016
2016-08-25;
2016-11-29)
1.050031河北省石家庄市,河北省儿童医院呼吸三科
2.050030河北省石家庄市,河北医科大学第一医院儿科
3.063000河北省唐山市妇幼保健院小儿呼吸科
*通信作者:张中平,主任医师;E-mail:lingbohebei@sina.com
