动态动脉硬化指数与高血压靶器官损伤相关性
2017-01-12郝静刘迟
郝静 刘迟
[摘 要] 目的:分析动态动脉硬化指数(Ambulatory arterial stiffness index,AASI)与高血压靶器官损伤(Target organ damage,TOD)的相关性,为高血压患者早期TOD的预测提供参考依据。方法:选取2015年10月—2016年5月收治的162例高血压患者,纳入观察组,并选取同期100名正常体检者,纳入对照组。检测两组受试者AASI、内膜-中层厚度(IMT)、估算肾小球滤过率(eGFR)、踝-肱动脉搏波传导速度(abpWV)、踝臂指数(ABI)水平,比较组间差异,并按照观察组患者AASI检测结果,将AASI≥0.55、AASI<0.55患者分别纳入高AASI组、低AASI组,进一步探讨探讨AASI与TOD的相关性。 结果:观察组血肌酐(SCr)、AASI、abPWV、IMT高于对照组,其eGFR、ABI低于对照组,差异有统计学意义(P<0.05)。162例高血压患者中,68例(41.98%)AASI≥0.55,其余94例(58.02%)患者AASI<0.55。高AASI组患者abPWV、IMT高于低AASI组,其eGFR、ABI低于后者,差异有统计学意义(P<0.05)。Pearson相关分析示,观察组AASI与IMT、abPWV呈正相关,与ABI、eGFR呈负相关,对照组AASI与abPWV呈正相关,差异有统计学意义(P<0.05)。结论:AASI与高血压患者动脉硬化程度具有密切关联,早期监测AASI变化有助于预测高血压患者TOD发生风险,临床应用前景广阔。
[关键词] 动态动脉硬化指数;高血压;靶器官损伤;相关性
中图分类号:R544 文献标识码:A 文章编号:2095-5200(2016)06-024-03
DOI:10.11876/mimt201606009
原发性高血压是我国最常见的心血管疾病之一 [1]。高血压所致靶器官损伤(Target organ damage,TOD)导致患者病残、病死率上升。颈-股动脉搏波传导速度(PWV)是监测大动脉硬化的常用指标,也是反映高血压患者TOD的重要标志,但该指标测量复杂、设备昂贵,临床应用明显受限[2]。作为动态血压监测的衍生指标,动态动脉硬化指数(Ambulatory arterial stiffness index,AASI)在近年来高血压TOD的预测中得到关注[3]。为观察AASI与高血压TOD的相关性,笔者选取162例高血压患者及100名健康体检者进行了对照研究。
1 资料与方法
1.1 一般资料
选取上海市静安区中心医院2015年10月—2016年5月收治的162例高血压患者,均参照中国高血压防治指南(2010年版)确诊原发性高血压[4],纳入观察组,并选取同期100名正常体检者,纳入对照组。排除标准:1)继发性高血压或白大衣性高血压;2)合并糖尿病、肝肾功能障碍、风湿性心脏病、先天性心脏瓣膜疾病;3)合并贫血、甲状腺疾病、急慢性感染或恶性肿瘤;4)合并精神疾病或意识障碍。观察组男89例,女73例,年龄37~69岁,平均(52.26±8.71)岁。按照观察组患者AASI检测结果,将AASI≥0.55、AASI<0.55患者分别纳入高AASI组、低AASI组。对照组男54例,女46例,年龄35~70岁,平均(51.83±8.54)岁。两组年龄、性别比例等一般临床资料比较,差异无统计学意义(P>0.05),具有可比性。本临床研究经我院医学伦理委员会批准,受试者均知情同意并签署知情同意书。
1.2 研究方法
1.2.1 检测指标 检测各组肾功能、空腹血糖、血脂、内膜-中层厚度(IMT);使用Cardio Tens II ABPM-05无创携带式动态血压监测仪(美国通用公司)实施24 h动态血压(ABMP)监测;使用BP-203RPE III动脉硬化监测仪(美国欧姆龙公司)进行动脉硬化监测,检测其踝-肱动脉脉搏波传导速度(abpWV)、踝臂指数(ABI)。
1.2.2 结果判定 AASI计算:将24 h ABMP监测结果输入Paswstat 18.0统计软件,计算舒张压/收缩压回归直线斜率b,AASI=1-b。AASI取值范围为0~1,AASI取值越高,则表明动脉硬化程度越高,AASI取值越低,则表明动脉硬化程度越低[5]。
估算肾小球滤过率(eGFR)计算:以肾功能检测结果,参照美国肾脏病饮食改良简化公式计算Egfr[6]:eGFR=186×SCr-1.154×年龄-0.203×(0.742×α),单位为mL·min-1·1.73m-2,其中,女性α=1,男性α=0。
TOD诊断标准:参照中国高血压防治指南(2010年版)[7],发生TOD为 :颈动脉超声IMT≥0.9 mm,abPWV≥1400 mm/s,ABI<0.9,eGFR<60 mL·min-1·1.73m-2。
1.3 统计学分析
SPSS18.0软件,计数资料以(n/%)表示,并采用χ2检验,计量资料以(x±s)表示, t检验或Wilconx秩和检验,相关性分析采用Pearson法,以P<0.05为有统计学意义。
2 结果
2.1 临床资料
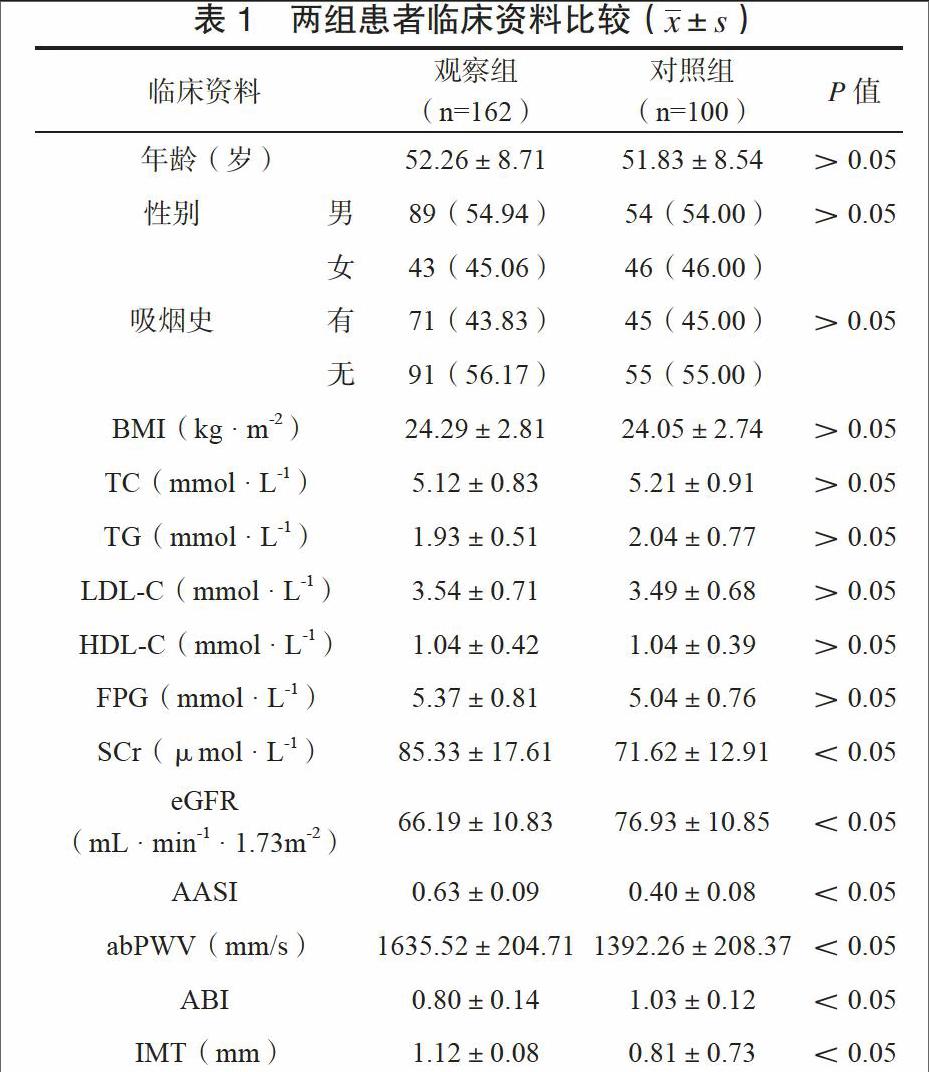
两组患者年龄、性别、吸烟史、体质量指数(BMI)、总胆固醇(TC)、甘油三酯(TG)、低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇(HDL-C)、空腹血糖(FPG)比较,差异无统计学意义(P>0.05);观察组血肌酐(SCr)、AASI、abPWV、IMT高于对照组,其eGFR、ABI低于对照组,差异有统计学意义(P<0.05)。见表1。
2.2 不同AASI患者TOD标志指标比较
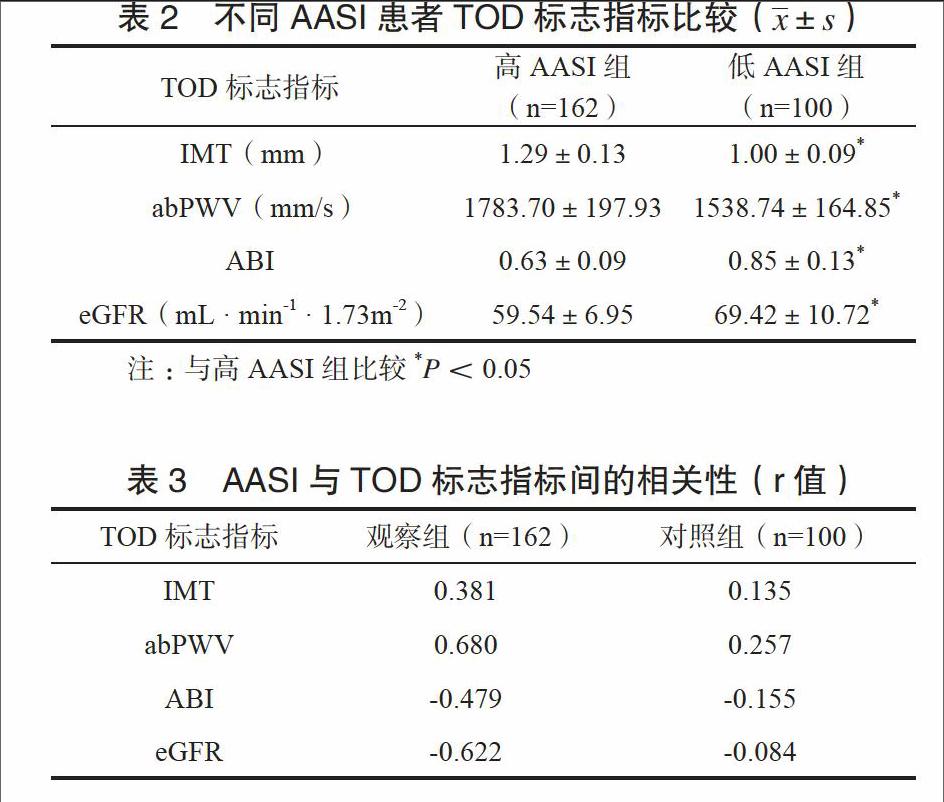
162例高血压患者中,68例(41.98%)AASI≥0.55,其余94例(58.02%)患者AASI<0.55。高AASI组患者abPWV、IMT高于低AASI组,其eGFR、ABI低于后者,差异有统计学意义(P<0.05)。见表2。
2.3 相关性分析
Pearson相关分析示,观察组AASI与IMT、abPWV呈正相关,与ABI、eGFR呈负相关,对照组AASI与abPWV呈正相关。见表3。
3 讨论
高血压患者常合并多种心血管危险因素,全身广泛性动脉粥样硬化的不断加剧可导致其心、脑、肾等多种脏器功能、结构出现异常,产生TOD[8]。 血管造影、血管超声是明确血管狭窄程度的“金标准”,但该方法属于侵入性有创检查,安全性及经济性均不够理想 [9];近年来,以颈-股动脉搏波传导速度(PWV)为代表的无创性动脉硬化检测方法得到了广泛应用,但其亦具有检测设备昂贵、操作方法繁杂等缺陷,无法全面普及[10]。AASI是利用24 h ABMP数据中舒张压、收缩压计算而来的指数,其优势在于简便、快速、经济性佳,且不是对某一特定血管参数进行测定,故可有效反映整体动脉弹性[11]。本研究结果示,观察组高血压患者AASI水平显著高于对照组,说明观察组患者处于明显动脉硬化状态[12]。AASI波动的机制主要与舒张压、收缩压之间存在的函数变化关系有关:大动脉系统硬度上升时,其顺应性显著下降,并伴有波反射速度的上升与反射点近移至动脉压力波收缩中晚期,逐渐导致收缩压增加、左室射血负荷上升,此时,由于动脉压力波舒张期无反射波协同,压力衰竭加速,故舒张压下降,AASI升高[13-14]。同时,本研究参照过往文献将AASI≥0.55作为高血压TOD的标志[15],发现高AASI组患者abPWV、IMT高于低AASI组,其eGFR、ABI低于后者,进一步验证了上述结论。
Klarenbeek等[16]发现,在与高血压TOD密切相关的各类因素中,AASI是最为稳定的因素之一。需要注意的是,Gürel等[17]指出,高血压引起的TOD往往不存在特异性,即器官损伤可能由多种原因引发,而AASI仅可反映动脉硬化对血压的影响,若发现高血压患者AASI升高甚至超过0.55,应高度考虑TOD风险并完善心脏超声、颈动脉超声检查,早期发现TOD的直接证据,必要时实施血管造影、PWV监测。此外,运用AASI,不仅可早期评估高血压患者TOD风险,亦可用于患者降压治疗效果、血管功能变化的评价,应用前景广阔。
概括而言,高血压患者AASI显著升高,这与其高血压TOD的发生具有密切关联,根据AASI变化预测其TOD发生风险与发展状态具有较高的可行性,但由于AASI受年龄、性别等多种因素影响明显,单纯借助AASI评估患者TOD状态仍具有一定局限性[18]。
参 考 文 献
[1] Yilmaz H, Cakmak M, Inan O, et al. Association of ambulatory arterial stiffness index with sEPCR in newly diagnosed hypertensive patients[J]. Ren Fail, 2015, 37(9): 1409-1413.
[2] 王燚. 原发性高血压病和冠心病患者的脉搏波传导速度分析[D]. 兰州:兰州大学, 2015.
[3] Saner C, Simonetti G D, Wühl E, et al. Increased ambulatory arterial stiffness index in obese children[J]. Atherosclerosis, 2015, 238(2): 185-189.
[4] 郭皓, 袁勇, 郭立. 不同动态血压相关动脉硬化指数与高血压早期肾损害的相关性[J]. 中国动脉硬化杂志, 2013, 21(10): 907-911.
[5] Liu Z, Peng J, Lu F, et al. Salt Loading and Potassium Supplementation: Effects on Ambulatory Arterial Stiffness Index and Endothelin‐1 Levels in Normotensive and Mild Hypertensive Patients[J]. J Clin Hypertens, 2013, 15(7): 485-496.
[6] Schillaci G, Maggi P, Madeddu G, et al. Symmetric ambulatory arterial stiffness index and 24-h pulse pressure in HIV infection: results of a nationwide cross-sectional study[J]. Journal of hypertension, 2013, 31(3): 560-567.
[7] 肖琼. 动态动脉硬化指数与男性原发性高血压靶器官损害的相关性研究[D]. 长沙:中南大学, 2008.
[8] 蔡蕾. 动态血压监测与老年高血压患者靶器官损害的临床研究[D]. 上海:上海交通大学, 2007.
[9] Segers P, Kips J G, Vermeersch S J, et al. A model expression for the ambulatory arterial stiffness index[J]. J Hypertens, 2013, 31(1): 211-212.
[10] 丁瑜, 陈岭. 原发性高血压患者动态血压检测指标与肾损害的相关性研究[J]. 蚌埠医学院学报, 2013, 38(10): 1303-1305.
[11] Behan L A, Carmody D, Rogers B, et al. Low-dose hydrocortisone replacement is associated with improved arterial stiffness index and blood pressure dynamics in severely adrenocorticotrophin-deficient hypopituitary male patients[J]. Eur J Endocrinol, 2016, 174(6): 791-799.
[12] 张志琴, 杜国峰. 高血压和糖尿病患者动态动脉硬化指数与靶器官损害的相关性[J]. 中国心血管病研究, 2013, 11(10):740-743.
[13] Mancia G, Fagard R, Narkiewicz K, et al. 2013 ESH/ESC guidelines for the management of arterial hypertension: the Task Force for the Management of Arterial Hypertension of the European Society of Hypertension (ESH) and of the European Society of Cardiology (ESC)[J]. Blood Press, 2013, 22(4): 193-278.
[14] K?rkk?inen H, Saarelainen H, Laitinen T, et al. Ambulatory arterial stiffness index and nocturnal blood pressure dipping in pregnancies complicated by hypertension[J]. Clin Physiol Funct Imaging, 2014, 34(1): 39-46.
[15] Chilton R, Tikkanen I, Cannon C P, et al. Effects of empagliflozin on blood pressure and markers of arterial stiffness and vascular resistance in patients with type 2 diabetes[J]. Diabetes Obes Metab, 2015, 17(12): 1180-1193.
[16] Klarenbeek P, Oostenbrugge R J, Staals J. Ambulatory arterial stiffness index is not associated with magnetic resonance imaging markers of cerebral small vessel disease in lacunar stroke patients[J]. J Clin Hypertens, 2015, 17(5): 352-356.
[17] Gürel ? M, Bilgi? A, Demir?elik B, et al. The relationship between 25-hydroxyvitamin D levels and ambulatory arterial stiffness index in newly diagnosed and never-treated hypertensive patients[J]. Blood pressure monitoring, 2016, 21(1): 49-53.
[18] Silva E, Villasmil J J, Bermudez G, et al. Ambulatory arterial stiffness index in adolescents with high ambulatory blood pressure[J]. J Am Soc Hypertens, 2016, 10(4): e51-e52.