经腹腹腔镜与后腹腔镜治疗上尿路尿路上皮癌的比较研究
2017-01-05袁道彰都兴华石利平郑舜升杨建安苏泽轩
袁道彰 都兴华 石利平 李 靖 郑舜升 王 斌 杨建安 苏泽轩
(广州医科大学附属肿瘤医院泌尿外科,广州 510095)
·临床研究·
经腹腹腔镜与后腹腔镜治疗上尿路尿路上皮癌的比较研究
袁道彰*都兴华①石利平①李 靖 郑舜升 王 斌 杨建安 苏泽轩①
(广州医科大学附属肿瘤医院泌尿外科,广州 510095)
目的 探讨完全腹腔镜下肾输尿管全长切除、膀胱袖状切除术治疗上尿路尿路上皮癌的有效性和安全性。方法回顾性分析2010年10月~2015年10月上尿路尿路上皮癌79例资料,其中经腹完全腹腔镜下肾输尿管全长切除及膀胱袖状切除术47例(CTLNU组),后腹腔镜肾输尿管全长切除+下腹部小切口膀胱袖状切除术32例(RLNU组)。记录手术时间、术中出血量、术后肛门排气时间和术后住院时间。结果与RLNU组相比,CTLNU组手术时间短[(120.5±21.6)min vs. (145.2±29.9)min,t=-4.265,P=0.000],术中出血量少[(120.8±42.4)ml vs. (190.6±60.8)ml,t=-6.017,P=0.000],术后住院时间短[(8.2±2.5)d vs. (9.9±3.2)d,t=-2.646,P=0.010];术后肛门排气时间差异无统计学意义(P>0.05)。CTLNU组和RLNU组随访发现膀胱尿路上皮癌分别为5例和3例(P>0.05),行经尿道膀胱肿瘤电切术治愈,远处转移分别为2例和3例(P>0.05)。结论完全腹腔镜下肾输尿管全长切除、膀胱袖状切除术是治疗上尿路尿路上皮癌的可行、安全、有效的微创方法。
腹腔镜; 尿路上皮癌; 输尿管肿瘤
肾输尿管全长切除及膀胱袖状切除术是治疗上尿路尿路上皮癌(upper tract urothelial carcinoma,UTUC)的标准术式。随着腹腔镜手术器械的发展和手术技巧的完善,腹腔镜肾输尿管全长切除及膀胱袖状切除术的应用越来越多[1,2]。腹腔镜肾输尿管全长切除术多采用腹腔镜切除肾及输尿管上段,下腹部小切口或经尿道切除输尿管末端及膀胱袖状切除术[3,4]。目前国内仅少数单位开展完全腹腔镜肾输尿管全长切除及膀胱袖状切除术(complete transperitoneal laparoscopic nephroureterectomy,CTLNU)治疗UTUC[5,6]。本研究回顾性比较2010年10月~2015年10月采用改良CTLNU和传统后腹腔镜肾输尿管全长切除术(retroperitoneal laparoscopic nephroureterectomy,RLNU)治疗UTUC的病例资料(广州医科大学附属肿瘤医院52例,暨南大学附属第一医院27例),探讨CTLNU手术的安全性及有效性,现将该术式的技术要点及初步结果报道如下。
1 临床资料与方法
1.1 一般资料
2010年10月~2015年10月同一术者手术的UTUC 79例。2012年3月前及有腹腔手术史的患者32例行后腹腔镜肾输尿管全长切除+下腹部小切口膀胱袖状切除术(RLNU组),2012年3月后且无腹腔手术史的患者47例行经腹完全腹腔镜下肾输尿管全长切除及膀胱袖状切除术(CTLNU组)。术前行血常规、尿常规、凝血功能、乙肝表面抗原、丙肝抗体、梅毒抗体、人免疫缺陷病毒抗体、胸片、心电图、腹部B超、全腹部CT平扫+增强、尿脱落细胞、膀胱镜检、输尿管镜检+活检,肾图明确健侧肾功能正常,无远处转移。术前活检病理诊断为UTUC。2组术前临床资料见表1,有可比性。
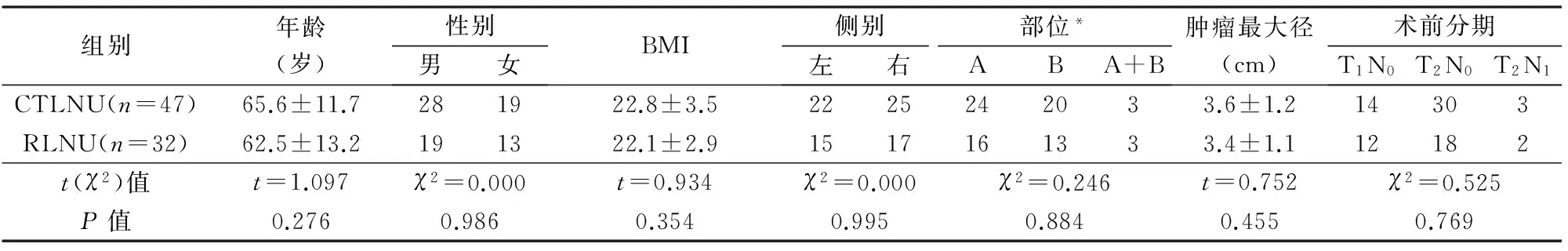
表1 2组一般资料比较
*A:肾盂肿瘤;B:输尿管肿瘤;A+B:肾盂输尿管肿瘤
1.2 手术方法
1.2.1 RLNU组 气管插管全身麻醉,健侧90°卧位,第12肋下腋后线斜行切口2.0 cm,依次切开皮肤、皮下脂肪,钝性分离肌层及腰背筋膜,紧贴侧腹壁推开腹膜,用自制气囊充气500 ml扩张后腹腔,手指指示下于髂嵴上2 cm、腋前线肋弓下分别置入10 mm和5 mm trocar。开始肾切除术时用5%葡萄糖30 ml+吡柔比星30 mg进行膀胱灌注。常规行后腹腔镜肾切除,处理肾动静脉后,肾盂肿瘤在肿瘤下方用Hem-o-lok夹闭输尿管,输尿管上段肿瘤在肿瘤上、下方用Hem-o-lok夹闭输尿管。尽量将输尿管向下分离至髂血管下方,以便下腹部切口处理下段输尿管。将标本置入标本袋,置于髂窝。改平卧位,取下腹部斜切口长约6~8 cm,推开腹膜,取出标本袋及标本。提起输尿管,向下游离下段输尿管。膀胱充盈约100 ml时,切除输尿管周围1 cm环形膀胱壁,移除标本,用可吸收线缝合膀胱切口,盆腔留置引流管后关闭切口。
1.2.2 CTLNU组 气管插管全身麻醉,健侧45°斜卧位,整个背侧用海绵垫垫成45°的斜卧位,固定膝关节上方及腋胸部。腹直肌外缘内侧脐上2横指纵行切开皮肤1.5 cm,穿刺气腹针,建立气腹12~15 mm Hg(1 mm Hg=0.133 kPa),置入10 mm trocar A作为视镜孔,直视下于锁骨中线肋弓下2 cm和腋前线髂前上棘上2横指分别置入5 mm trocar B和10 mm trocar C,患侧(反)麦氏点和健侧腹直肌外缘平髂前上棘处置入5 mm trocar D和5 mm trocar E。A、B、C为切除肾及上段输尿管的主要操作孔,必要时D为辅助操作孔;A、D、E为切除中下段输尿管及膀胱袖状切除术的主要操作孔,必要时C为辅助操作孔。手术开始时用5%葡萄糖30 ml+吡柔比星30 mg进行膀胱灌注。肾盂输尿管上段肿瘤采取常规方法切除患侧肾及上段输尿管,肾盂肿瘤在肿瘤下方用Hem-o-lok夹闭输尿管,输尿管肿瘤在肿瘤上、下方用Hem-o-lok夹闭输尿管。中下段输尿管肿瘤手术流程作了改进,先从输尿管肿瘤上方开始游离输尿管,在肿瘤上、下方用Hem-o-lok夹闭输尿管以防肿瘤细胞种植到膀胱,同时吡柔比星膀胱灌注,完成膀胱袖状切除术后用注射用水进行盆腔冲洗,再进行肾脏切除。在输尿管鞘外游离下段输尿管至膀胱壁。将膀胱充盈100 ml左右,输尿管旁0.5 cm切开膀胱壁肌层,暂不切开黏膜层,完全切开膀胱肌层后引流尿液使膀胱空虚,此时在输尿管末端黏膜处用Hem-o-lok夹闭,再袖套状切除膀胱黏膜层。注射用水冲洗创面后用单针可吸收线连续双层缝合膀胱壁。将标本放入标本袋取出,引流管从D穿刺孔引出。沿腹直肌方向扩大A切口长约6 cm,取出标本,关闭切口。
1.3 观察指标
记录手术时间、术中出血量、术后肛门排气时间、术后住院时间和术后并发症、膀胱内发生尿路上皮癌、远处转移和局部复发等。手术时间为切开皮肤至切口关闭的时间。每3~6个月复查一次腹部彩超或腹部CT、膀胱镜、胸片及肾功能,了解有无肝、肺远处脏器转移及局部复发,有无膀胱癌,记录死亡时间等。
1.4 统计学方法
2 结果
79例手术过程顺利,无中转开放手术,术中无输血,无腹腔脏器及胸膜损伤,术后2~4天拔出引流管。2组术中术后情况比较见表2,与RLNU组相比,CTLNU组手术时间短,术中出血少,术后住院时间短(P<0.05),2组术后肛门排气时间差异无统计学意义(P>0.05)。无肠梗阻、术后出血、尿漏等并发症。2组均有2例取标本切口脂肪液化。CTLNU组和RLNU组术后病理均为尿路上皮癌,T1N0、T2N0、T2N1、T3N0分别为13、28、4、2例和12、17、2、1例,均为M0,肿瘤分级低级别、高级别分别为20、27例和15、17例。
CTLNU组和RLNU组随访例数分别为45例和29例。术后6~18个月膀胱镜发现膀胱尿路上皮癌CTLNU组和RLNU组分别为5例和3例(P>0.05),行经尿道膀胱肿瘤电切术治愈,远处转移分别为2例(肝转移1例,肺转移1例)和3例(肝转移1例,肺转移1例,肝、肺转移1例)(P>0.05),无盆腔局部种植复发者。

表2 2组观察指标比较
3 讨论
传统肾输尿管全长切除、膀胱袖状切除术采用经腰和下腹部2个切口或者经腹单一切口,创伤大,出血相对较多,手术时间长,术后恢复慢。1991年Clayman等[7]首次采用腹腔镜肾输尿管切除术治疗上尿路移行细胞癌获得成功,该术式在减少术中出血、减少术后止痛药剂量、缩短住院时间、切口美观等方面有较大的优越性。随着腹腔镜外科器械的发展和腔镜手术技巧的提高,肾输尿管全长切除、膀胱袖状切除术的术式不断改进。目前术式改变主要集中在两方面:一是采用腹腔镜手术,经腹腔和经后腹腔途径;二是输尿管下段及膀胱壁段的处理方式,主要有经尿道途径和经下腹部小切口途径。这些常用术式均需要术中改变手术体位,手术耗时相对较长。Park等[8]报道RLNU是治疗UTUC安全有效的微创方法。对于肌层浸润性UTUC,腹腔镜手术和开放手术的效果没有差别[1]。本研究通过对手术体位、trocar布局和手术流程进行改进,采用一个体位,经腹完全腹腔镜下进行肾输尿管全长及膀胱袖状切除术,均获得成功,并与RLNU进行对比,结果显示CTLNU治疗UTUC是可行、安全、有效的微创方法。
Park等[8]认为RLNU与传统肾输尿管全长切除术的效果相当,但出血少,创伤小,恢复快。目前国内大部分学者采用后腹腔镜肾输尿管全长切除,下腹部小切口处理输尿管末端及行膀胱袖状切除,或者经尿道输尿管口电切术再下腹部小切口取出标本[3,9]。本研究RLNU组也采用后腹腔镜肾输尿管全长切除、下腹部小切口膀胱袖状切除术。故采用RLNU组这种目前国内最常见,也是我们改良CTLNU之前采用的手术方式作为对照,且2组一般资料差异无统计学意义,有可比性。
我们对CTLNU作了如下改良:①采用单一体位,术中只需移动显示器的位置和改变床的侧向角度,不需要重新摆体位,可以明显减少手术时间及巡回护士的工作量,减少术中感染的机会。本研究结果显示,CTLNU组比RLNU组手术时间短。②完全腹腔镜下手术,包括膀胱袖状切除及膀胱切口的缝合均在腹腔镜下进行,内脏暴露在外环境中的时间短,减少对胃肠功能的影响。③经腹腔途径手术,建立气腹相对简单,手术空间大,解剖标志清楚,视野清晰,有利于术中操作,减少周围脏器损伤和出血、膀胱壁段残留的可能。本研究结果显示,CTLNU组比RLNU组术中出血少。
另外,为了更符合无瘤原则,我们对中下段输尿管肿瘤手术的流程做了调整,先从输尿管肿瘤上方开始游离输尿管,在肿瘤上、下方用Hem-o-lok夹闭输尿管以防肿瘤细胞种植到膀胱,同时吡柔比星膀胱灌注。进行膀胱袖状切除术时,先切开膀胱壁肌层,暂不切开黏膜层,完全切开膀胱肌层成环状后引流尿液使膀胱空虚,此时在输尿管末端膀胱黏膜处用Hem-o-lok夹闭,再袖套状切除膀胱黏膜层。腹腔镜肾输尿管全长切除及膀胱袖状切除术最重要的是遵循无瘤原则,目前存在较大争议的方面就是膀胱袖状切除术时,尿液中肿瘤细胞局部种植的风险。我们改进手术流程的目的主要是减少中下段输尿管肿瘤细胞在手术过程中种植到膀胱,膀胱化疗药物灌注也可减少肿瘤细胞在局部种植的风险。同时夹闭肿瘤上方输尿管,防止操作时肿瘤移行至肾盂,减少血行转移的风险。从近期随诊的结果来看,2组术后远处转移和膀胱肿瘤的几率差异无统计学意义,说明CTLNU组手术方法是安全的。
本研究结果显示CTLNU是一种治疗UTUC安全、有效的微创手术方法。但本研究的随诊时间较短,病例数较少,有待进一步多中心、前瞻性、大宗病例对肿瘤种植和局部复发的观察。
1 Miyazaki J,Nishiyama H,Fujimoto H,et al.Laparoscopic versus open nephroureterectomy in muscle-invasive upper tract urothelial carcinoma:subanalysis of the multi-institutional national database of the Japanese Urological Association.J Endourol,2016,30(5):520-525.
2 Agarwal DK,Khaira HS,Clarke D,et al.Modified transurethral technique for the management of distal ureter during laparoscopic assisted nephroureterectomy.Urology,2008,71(4):740-743.
3 马潞林,黄 毅,卢 剑,等.后腹腔镜下肾输尿管全长及膀胱袖状切除术35例报告.中华泌尿外科杂志,2006,27(7):450-452.
4 石 磊,高振利,姜仁慧,等.后腹腔镜联合经尿道电切镜治疗上尿路移行细胞癌(附83例报告).中国微创外科杂志,2007,7(8):735-737.
5 杨昆霖,姚 林,张 争,等.IUPU完全腹膜后镜肾输尿管全长切除术治疗上尿路上皮癌. 泌尿外科杂志(电子版),2015,7(3):13-15.
6 刘荣耀,赵鹏举,李学松,等.经腹腔完全腹腔镜肾输尿管全长切除术治疗上尿路尿路上皮癌.北京大学学报(医学版),2011,43(4):531-534.
7 Clayman RV,Kavoussi LR,Figenshau RS,et al.Laparoscopic nephroureterectomy:initial clinical case report.J Laparoendosc Surg,1991,1(6):343-349.
8 Park SY,Rha KH,Autorino R,et al.Laparoendoscopic single-site nephroureterectomy for upper urinary tract urothelial carcinoma:outcomes of an international multi-institutional study of 101 patients.BJU Int,2013,112(5):610-615.
9 汪群锋,梁朝朝,朱劲松,等.后腹腔镜联合尿道等离子电切镜行肾盂癌根治术的疗效分析(附20例报告).南京医科大学学报(自然科学版),2014,34(6):844-846.
(修回日期:2016-06-20)
(责任编辑:王惠群)
Transperitoneal Versus Retroperitoneal Laparoscopic Nephroureterectomy for Upper Urinary Tract Urothelial Carcinoma
YuanDaozhang*,DuXinghua,ShiLiping,etal.
*DepartmentofUrology,AffiliatedTumorHospitalofGuangzhouMedicalUniversity,Guangzhou510095,China
YuanDaozhang,E-mail:daozhangyuan@163.com
Objective To evaluate the effectiveness and safety of complete transperitoneal laparoscopic nephroureterectomy (CTLNU) for upper tract urothelial carcinoma (UTUC). Methods Between October 2010 and October 2015,a total of 79 patients with UTUC were assigned to receive either CTLNU (CTLNU group,n=47) or retroperitoneal laparoscopic nephroureterectomy (RLNU group,n=32). The operation time,intraoperative blood loss,postoperative anal exhaust time,and number of postoperative hospitalization days were recorded. Results As compared with the RLNU group,the operation time was significantly shorter in the CTLNU group [(120.5±21.6) min vs. (145.2±29.9) min,t=-4.265,P=0.000],the intraoperative blood loss was significantly less in the CTLNU group [(120.8±42.4) ml vs. (190.6±60.8) ml,t=-6.017,P=0.000],and the number of postoperative hospitalization days was significantly lower in the CTLNU group [(8.2±2.5) d vs. (9.9±3.2) d,t=-2.646,P=0.010]. Whereas there was no significant difference in postoperative anal exhaust time between the two groups (P>0.05). There were 5 cases and 3 cases of urinary bladder epithelial cell carcinoma in the CTLNU group and the RLNU group during the follow-up,respectively (P>0.05),which were treated with bladder tumor transurethral resection. Distant metastasis was found in 2 cases in the CTLNU group and 3 cases in the RLNU group (P>0.05). Conclusion Complete transperitoneal laparoscopic nephroureterectomy is a minimally invasive,feasible,safe and effective way to treat UTUC.
Laparoscopy; Urothelial carcinoma; Ureteral neoplasms
*通讯作者,E-mail:daozhangyuan@163.com
①(暨南大学附属第一医院泌尿外科,广州 510630)
A
1009-6604(2016)09-0812-04
10.3969/j.issn.1009-6604.2016.09.012
2016-02-25)
