腹腔镜辅助小切口与开腹手术治疗老年胃十二指肠溃疡穿孔的比较
2017-01-04熊为民丁志平陈声飞
熊为民 邓 剑 丁志平 陈声飞
(广东省博罗县人民医院外一科,博罗 516100)
·基层园地·
腹腔镜辅助小切口与开腹手术治疗老年胃十二指肠溃疡穿孔的比较
熊为民 邓 剑*丁志平 陈声飞
(广东省博罗县人民医院外一科,博罗 516100)
目的 探讨腹腔镜辅助小切口手术治疗老年(≥60岁)胃十二指肠溃疡穿孔的应用价值。 方法 回顾我院2012年1月~2014年12月老年胃十二指肠溃疡穿孔患者96例资料,其中小切口组(腹腔镜辅助小切口修补)和开腹组各48例。2组年龄、性别、穿孔时间、穿孔大小及术前合并症等差异无显著性,比较2组手术时间、术中出血量、术后胃肠功能恢复时间、住院时间和术后并发症发生率。 结果 小切口组4例延长切口完成手术。与开腹组相比,小切口组术中出血少[(25.3±11.2) ml vs. (59.1±17.8) ml,t=-10.747,P=0.000],术后排气早[(25.0±4.9) h vs. (30.0±6.0) h,t=-4.437,P=0.000],住院时间短[(7.3±3.2) d vs. (10.6±4.7) d,t=-3.894,P=0.000],并发症少[13.6%(6/44) vs. 37.5%(18/48),χ2=6.780,P=0.009],但手术时间长[(56.3±9.4) min vs. (50.4±12.7) min,t=2.525,P=0.013]。结论 腹腔镜辅助小切口手术治疗老年胃十二指肠溃疡穿孔易操作,创伤小,恢复快,术后并发症少,是老年胃十二指肠溃疡穿孔较为理想的手术方式。
消化性溃疡; 腹腔镜手术; 小切口; 老年人
胃十二指肠溃疡穿孔是外科常见的急腹症,除少数空腹穿孔患者可以非手术治疗外,其余均应外科手术治疗[1]。以往一般采用开腹手术,切口长15 cm以上,创伤较大,术后恢复慢,并发症较多。我院2012年1月~2014年12月对48例老年胃十二指肠溃疡穿孔患者实施腹腔镜辅助小切口手术修补,并与同期48例开腹修补术进行对照性研究,观察两种手术方式的临床疗效,现报道如下。
1 临床资料与方法
1.1 一般资料
纳入对象:①年龄≥60岁;②经临床症状、体征结合腹部平片或CT检查诊断为上消化道穿孔伴弥漫性腹膜炎;③良性穿孔;④无手术禁忌证。
排除标准:①心、肺、肝、肾等重要器官功能衰竭;②血液系统疾病,严重感染;③精神及神经系统疾病,不能有效配合治疗;④胃癌穿孔;⑤有上腹部手术史;⑥穿孔时间长,伴休克,病情危重,不能耐受手术。
入院后向患者及家属交代病情及两种手术方式的利弊、可能出现的并发症,根据患者的意愿选择腹腔镜辅助小切口修补(小切口组)或开腹修补(开腹组),各48例。2组年龄、穿孔时间、合并症等一般资料比较差异无显著性(P>0.05),具有可比性(表1)。
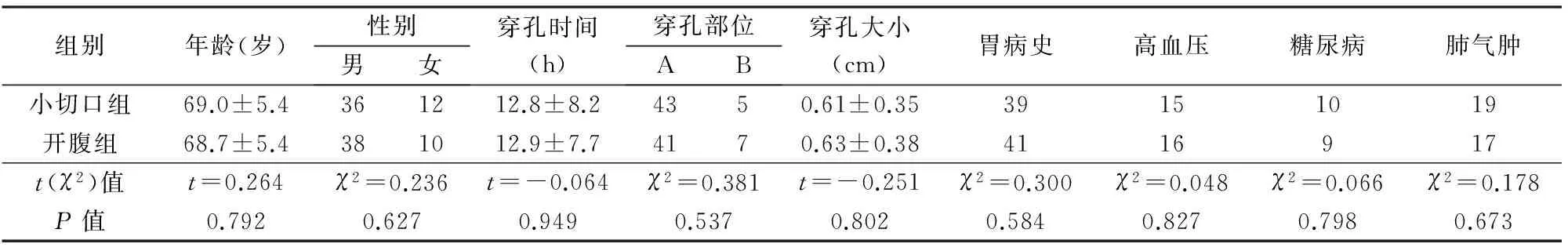
表1 2组一般资料比较(n=48)
穿孔部位:A-十二指肠;B-胃窦
1.2 方法
1.2.1 治疗方法 胃肠减压,穿孔时间>24 h伴水电解质、酸碱平衡紊乱者术前予以纠正,完善术前准备,急诊手术,患者取平卧位,气管插管全麻。
小切口组:使用双视微创腹部手术设备(double-view minimally invasive abdominal surgery,DMIAS)系列器材(北京诺科浩然科贸有限公司),包括双视免气腹数字腔镜、图像控制系统、氙灯冷光源、手动操作器械等。取右侧肋缘下约4 cm经腹直肌纵行切口长2~3 cm,逐层入腹,切口保护套保护切口,置入镜头和器械,整个手术过程在直视和屏视相结合下进行。利用带冷光源长臂“L”拉钩提起腹壁,探查确定穿孔部位。胃穿孔常规取穿孔周围小块组织,送冰冻快速活检,排除恶性病变。沿胃或十二指肠纵轴用2-0强生怡桥线间断全层缝合修补穿孔,一般2~3针。直接缝合直径<0.5 cm的穿孔,较大穿孔覆盖大网膜,借助打结器打结固定。温生理盐水彻底冲洗腹腔,腹腔污染严重者双管冲洗:经手术切口放置冲洗管放入温生理盐水,在右下腹放置硅胶引流管,接吸引器吸引,至吸引器吸出液体澄清为止,冲洗完成后,右下腹引流管保留。在穿孔下方置硅胶引流管一根。
开腹组:取上腹正中切口15 cm,进腹找到穿孔部位,胃穿孔取穿孔周围组织送冰冻快速活检。沿胃或十二指肠纵轴用2-0强生怡桥线间断全层缝合修补穿孔,表面覆盖大网膜打结固定,然后大量生理盐水冲洗腹腔,直至冲洗液清亮为止,在穿孔下方置硅胶引流管一根。
2组术后均禁食、胃肠减压、制酸、维持水电解质平衡等治疗,并给予二代头孢类抗生素3~5天。术后24~48 h引流液非脓性且<10 ml/24 h时拔除腹腔引流管。肛门排气、无腹胀后拔除胃肠减压管。恢复饮食后口服奥美拉唑20 mg每日一次,连续8~12周。血清幽门螺杆菌(HP)抗体阳性90例,规范抗HP治疗。
1.2.2 观察指标 包括手术时间、术中出血量、术后排气时间、住院天数、术后并发症等。术中出血量为吸引器吸出的血量与纱布血量之和,每块大纱布血量记30 ml,每块小纱布血量记5 ml;出院标准为一般情况好,饮食、二便、活动正常。
2 结果
2组胃穿孔均经病理检查排除胃癌。小切口组4例因穿孔>1.5cm、周围水肿明显、缝合困难而延长切口2~3cm,顺利完成手术,术后恢复良好,无并发症发生。与开腹组相比,小切口组术中出血少,术后排气早,住院时间短,并发症少(P<0.05),但手术时间长(P<0.05),见表2。切口感染小切口组2例,开腹组7例,均为糖尿病患者,经控制术后血糖,扩创引流换药,小切口组愈合,开腹组行Ⅱ期缝合切口愈合。肺部感染小切口组3例,开腹组8例,发生在术后3~5天,表现为发热,咳嗽、咳痰,白细胞升高,胸部X线检查有渗出病变,经静脉应用头孢哌酮舒巴坦1~2周,症状消失,胸部X线检查无异常。盆腔脓肿小切口组1例,开腹组2例,发生在术后5~8天,1例(开腹组)经直肠切开引流1周后治愈,其余2例经加强抗感染营养支持治疗后,B超检查脓肿吸收。粘连性肠梗阻开腹组1例,发生在术后10天,经禁食、胃肠减压、营养支持、对症治疗3天,肛门排气、排便,腹胀消失。术后3个月,除6例80岁以上患者外,均复查胃镜,溃疡面均愈合。
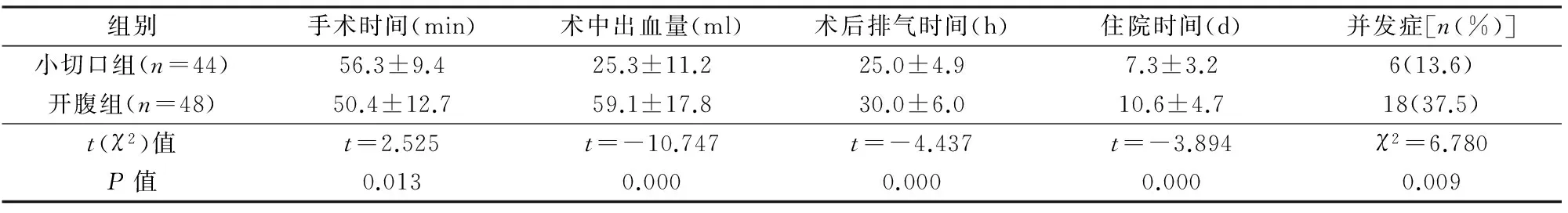
表2 2组观察指标比较
3 讨论
胃十二指肠溃疡穿孔是上消化道溃疡严重并发症,老年患者胃十二指肠溃疡并发急性穿孔发生率高达25%,远远高于平均值[2]。老年患者机体反应差,对疼痛感觉较迟钝,腹壁肌肉萎缩,当出现胃十二指肠穿孔时,缺乏典型的突发上腹疼痛和板状腹,容易出现误诊,同时老年患者常合并多个器官疾病,消化道穿孔带来内容物外泄造成腹膜感染及大出血等,对于患者生命威胁极大[3]。老年患者因并发症较多,病史复杂,一经确诊,应在最短时间内行手术治疗[4]。以往治疗多采用胃大部切除术,可一次解决溃疡和穿孔两个问题,但其手术复杂,创伤较大,术后并发症相对较多[5]。近年来,由于H2受体阻滞剂、质子泵抑制剂、胃黏膜保护剂以及抗HP药物的广泛应用和联合使用,有效降低胃液酸度,促使溃疡愈合,故因内科治疗无效或溃疡复发而接受外科治疗的患者明显减少,手术的目的仅仅是为了溃疡的并发症,而不是溃疡本身[6,7]。单纯穿孔修补手术时间短,创伤小,手术病死率低,是目前处理胃十二指肠溃疡穿孔的主要手段[8]。
腹腔镜辅助小切口胃十二指肠溃疡穿孔修补术的适应证与传统开腹手术基本相似:①前壁穿孔,穿孔直径<1.5 cm,周围组织平坦,弹性好;②既往无溃疡病史,或有溃疡病史未经正规内科治疗,无出血、梗阻并发症;③排除胃癌穿孔;④既往无胃十二指肠溃疡穿孔修补史或胃大部切除手术史。禁忌证包括:①溃疡巨大,修补后易导致梗阻;②快速病理检查,有癌变可能;③后壁穿孔;④有上腹部手术史导致上腹粘连严重;⑤病情严重或合并心血管、脑血管、肺部等严重疾病,不能耐受手术者。
腹腔镜辅助小切口手术治疗胃十二指肠溃疡穿孔的要点:①因十二指肠溃疡穿孔多发生在球部前壁,而胃溃疡穿孔多于胃小弯[9],手术切口选择在右侧肋缘下约4 cm经腹直肌纵行切口,穿孔多位于切口附近,易于缝合及打结,对于胃穿孔可以直接用手触摸穿孔周围瘢痕大小及硬度,初步判断溃疡的性质。本组96例,穿孔位置均在切口附近。小切口组除4例需延长切口外均顺利完成操作。②先清理腹腔渗出液及食物残渣,减少毒素吸收。③ 2-0强生怡桥线间断全层缝合修补穿孔,该针可随意调节弯度,针线一体,降低了操作难度。④对于穿孔>1.5 cm、周围水肿明显、缝合困难者,应适当延长切口。蒋叶平等[10]报道腹腔镜手术中转开腹率为12.5%。本组延长切口率为8.3%(4/48)。⑤温盐水冲洗时耐心、细致,并适当变换体位。对于腹腔污染严重者,我们在右下腹先放置硅胶引流管,接吸引器,经手术切口放置冲洗管进行冲洗,2个腹腔镜吸引器分别冲和吸有利于洗净冲洗液,减少术后残余脓肿形成,有利于胃肠功能早期恢复[11]。⑥根据术前HP血清学检测结果,术后给予抗HP及制酸等规范治疗,术后3个月复查胃镜,了解溃疡愈合情况。本组96例中血清HP抗体阳性90例,除6例80岁以上患者外,均复查胃镜,溃疡面均愈合。
腹腔镜辅助小切口手术有以下优势:①手术切口小,创伤小,术后恢复快,切口感染率低,可达到一定的美容效果。②术后切口疼痛轻,可以早期下床活动,恢复快,住院时间短,费用较少;同时,减少因术后切口疼痛不敢咳嗽而引起的肺部感染。③减少术中对腹内脏器的接触与刺激,减少术后肠粘连、肠梗阻。④避免术中使用气腹,扩大手术适应证,使有气腹禁忌证的患者有了微创治疗的机会。腹腔镜术后肺部感染可能与气腹有关[12],动物实验[13]证实,随着腹腔镜气腹压力的增大,细菌种植转移和菌血症的机率也升高。⑤术者与助手操作的准确性、可控性和手触感与传统开腹手术基本相同,技术相对易于掌握和推广[14]。⑥可同时对腹内其他病变进行诊断,并进行相应手术处理。对于难度较大的手术,适当延长切口1~2 cm即可完成手术。本研究结果显示,小切口组在术中出血、术后胃肠功能恢复时间、住院时间及并发症方面均有优势(P<0.05)。小切口组局限性主要在于腹腔冲洗较困难,耗时较多,某些部位如脾脏周围冲洗有一点难度,冲洗的彻底性不如开腹手术。
总之,腹腔镜辅助小切口手术治疗老年十二指肠溃疡穿孔具有易于操作、适应证广、创伤小、术后并发症少、恢复快等优点,在基层医院具有推广价值。
1 朱 波.小切口治疗老年胃十二指肠溃疡穿孔疗效观察.中国实用医药,2013,31(8):42-43.
2 魏翔宇,孙 军,张 杰.腹腔镜与开腹修补术治疗胃十二指肠溃疡穿孔效果的对照.青岛医药卫生,2011,43(4):259-260.
3 Ssnsbria A,Villegas MI,Morales Uribe CH.Laparoscopic repair for perforated peptic ulcer disease.Cochrane Database Syst Rev,2013,2:CD004778.
4 Bonin EA,Moran E,Gostout CJ,et al.Natural orifice transluminal endoscopic surgery for patients with perforated peptic ulcer.Surg Endosc,2012,26(6):1534-1538.
5 张舒龙,朱 勇.腹腔镜胃十二指肠溃疡穿孔修补术临床疗效分析.蚌埠医学院学报,2014,39(1):83-85.
6 Jamieson GG.Current status of indications for surgery in peptic ulcer disease.World J Surg,2000,24(3):256-258.
7 Ohman C,Imhof M,Roher HD.Trends in peptic ulcer bleeding and surgical treatment.World J Surg,2000,24(3):284-293.
8 王建锋,刘卫怀.不同手术方法治疗胃十二指肠溃疡穿孔的疗效比较研究.现代中西医结合杂志,2013,51(28):37-39.
9 陈孝平,汪建平.外科学.第8版.北京:人民卫生出版社,2014.355-356.
10 蒋叶平,张学利,沈 叶,等.老年胃十二指肠溃疡腹腔镜与开腹手术的疗效比较.南昌大学学报(医学版),2013,53(10):66-68.
11 吴志明,沈华强,娄建平,等.腹腔镜在急腹症的临床应用.中国微创外科杂志,2005,5(7):577-588.
12 Lunevicius R,Morkevicius M.Management strategies, early results, benefits, and risk factors of laparoscopic repair of perforated peptic ulcer.World J Surg,2005,29(10):1299-1310.
13 Evasovich MR,Clark TC,Horattas MC,et al.Does pneumoperitoneum during laparoscopy increase bacterial translocation?Surg Endosc,1996,1:1176-1179.
14 胡 斌,邓 剑,傅正才,等.腹腔镜辅助下直肠癌根治术(附58例报告).岭南现代临床外科,2013,13(4):332-334.
(修回日期:2016-01-25)
(责任编辑:王惠群)
Comparison Between Laparoscopy Assisted Small Incision Surgery and Laparotomy for Perforated Gastroduodenal Ulcer in Elderly Patients
XiongWeimin,DengJian,DingZhiping,etal.
FirstSurgicalDepartment,BoluoPeople’sHospital,Boluo516100,China
DengJian,E-mail: 18003098010@163.com
Objective To evaluate the application value of laparoscopy assisted small incision surgery for perforated gastroduodenal ulcer in elderly patients(≥60 years old). Methods A total of 96 elderly patients with perforated gastroduodenal ulcer from January 2012 to December 2014 in our hospital, including 48 cases of laparoscopic assisted small incision repair and 48 cases of laparotomy, were retrospectively analyzed. No statistical significances were noted in the age, gender, time and size of perforation and preoperative complications between the two groups. The operative time, intraoperative blood loss, postoperative flatus time, hospital stay and postoperative complications were compared between the two groups. Results In the small incision group, incision lengthening was required in 4 patients. The intraoperative blood loss, postoperative flatus time, hospital stay and postoperative complications in the small incision group were significantly less than those in the laparotomy group [(25.3±11.2) ml vs. (59.1±17.8) ml,t=-10.747,P=0.000; (25.0±4.9) h vs. (30.0±6.0) h,t=-4.437,P=0.000; (7.3±3.2) d vs. (10.6±4.7) d,t=-3.894,P=0.000; 13.6% (6/44) vs. 37.5% (18/48),χ2=6.780,P=0.009]. However, the operative time in the small incision group was significantly longer than that in the laparotomy group [(56.3±9.4) min vs. (50.4±12.7) min,t=2.525,P=0.013]. Conclusion Laparoscopy assisted mall incision surgery for perforated gastroduodenal ulcer shows superiorities such as easy performance, minimal trauma, rapid recovery, and less postoperative complications, being an ideal surgery method in elderly patients.
Peptic ulcer; Laparoscopic surgery; Small incision; Elderly patients
B
1009-6604(2016)06-0570-04
10.3969/j.issn.1009-6604.2016.06.026
2015-10-12)
*通讯作者,E-mail:18003098010@163.com
