住院2型糖尿病患者体重指数与代谢指标及慢性并发症关系
2016-12-26官常荣朱英标季美霞陈日秋
官常荣 朱英标 季美霞 陈日秋
住院2型糖尿病患者体重指数与代谢指标及慢性并发症关系
官常荣 朱英标 季美霞 陈日秋
目的 探讨住院2型糖尿病患者BMI与代谢指标及慢性并发症的关系。方法 将508例2型糖尿病患者根据BMI不同分为肥胖组(BMI≥25kg/m2)206例及非肥胖组(BMI<25kg/m2)302例。测量并比较两组患者的身高、腰围、臀围、体重、血压(收缩压、舒张压),并计算BMI、腰围身高比值、腰臀比以及相关实验室检查[TC、TG、LDL-C、HDL-C、空腹血糖(FBG)、餐后2h血糖、糖化血红蛋白(HbA1c)、空腹胰岛素(FIN)、血尿酸(SUA)、肝酶(ALT、AST、ALP、GGT)],同时比较两组患者慢性并发症发生情况。采用Pearson相关分析BMI与上述各指标的关系,采用逐步多元回归法分析BMI的最相关影响因素。结果 肥胖组BMI、腰围身高比值、腰臀比、收缩压、舒张压均高于非肥胖组,两组比较差异均有统计学意义(均P<0.05)。同时,肥胖组患者FBG、HbA1c、TG、ALT、AST、GGT、SUA、FIN、IRI亦高于非肥胖组,差异均有统计学意义(均P<0.05)。Pearson相关进行分析显示,BMI与腰围身高比值、腰臀比、收缩压、舒张压、FBG、HbA1c、TG、ALT、AST、GGT、SUA、FIN及IRI呈正相关。逐步多元回归法分析显示,IRI、SUA、舒张压、ALT为最相关影响因素。肥胖组冠心病、糖尿病肾脏病变、高血压发病率及脂肪肝患病率与非肥胖组比较,差异均有统计学意义(均P<0.05)。结论 BMI越高的2型糖尿病患者的胰岛素抵抗越明显,其FBG、TG、SUA水平越高,更易出现高血压、脂肪肝、冠心病、肾脏病变。2型糖尿病患者积极控制体重,积极纠正血糖、血脂、SUA水平,有利于降低罹患高血压、脂肪肝、冠心病、糖尿病肾脏病变风险。
2型糖尿病 体重指数 肥胖 高血压
糖尿病是一种严重危害人类健康的常见慢性病,是由遗传和环境因素互相作用引起的以糖代谢紊乱为主要表现的临床综合征。大多数2型糖尿病患者表现为肥胖体型,且腹型肥胖多见,我国40岁以上2型糖尿病患者中体重超标>10%者占66.7%[1]。也有少部分患者为非肥胖体型,表现体重正常,甚至低体重。本研究根据不同BMI,将2型糖尿病患者进行分组比较,探讨不同BMI与糖尿病患者的代谢状态及慢性并发症发生的关系。
1 对象和方法
1.1 对象 选取2013年1月至2015年1月在我院内分泌科住院的2型糖尿病患者508例,均符合世界卫生组织1999年糖尿病诊断标准,同时根据1999年亚太地区肥胖症诊断标准,以BMI≥25kg/m2为肥胖组(206例)和BMI<25kg/m2为非肥胖组(302例)。肥胖组男103例,女103例,年龄22~86(57.76±12.38)岁。非肥胖组男149例,女153例,年龄21~87(59.09± 13.08)岁。排除伴有糖尿病酮症及酮症酸中毒,严重心肝肾疾病,急慢性感染,存在有影响动脉血管的结缔组织疾病,足部溃疡及坏疽的患者。本研究获得我院伦理委员会批准。两组患者性别、年龄比较差异无统计学意义(均P>0.05)。
1.2 方法
1.2.1 基本资料采集 采集两组患者病史(现病史、既往史、2型糖尿病家族史、服药史等),测量两组患者身高、腰围、臀围、体重、血压(收缩压、舒张压)。腰围以直立位正常呼吸时腰部肋下缘与髂骨上缘间中点处水平测量,臀围以直立位正常呼吸时耻骨联合水平测量臀部最大周径,分别测量3次再取平均值。基于上述测量项目,计算并比较两组患者BMI、腰围身高比值及腰臀比。
1.2.2 实验室及其他辅助检查 所有入选对象分别采集空腹静脉血,测定TC、TG、LDL-C、HDL-C、空腹血糖(FBG)、餐后2h血糖(2hPG)、糖化血红蛋白(HbA1c)、空腹胰岛素(FIN)、血尿酸(SUA)、肝酶(ALT、AST、ALP、GGT)、尿微量白蛋白、24h尿蛋白定量等生化指标。并根据稳态模型评估(HOMA-IR)法[2],将胰岛素抵抗指数(IRI)作为胰岛素敏感性评价指标 [IRI=空腹血糖(mmol/L)×空腹胰岛素水平(mU/L)÷22.5]。两组患者同时均进行肝脏B超、心电图、头颅CT或MRI、肌电图、眼底照相或眼底荧光造影等检查。血糖测定采用氧化酶法,HbA1c采用高效液相色谱法检测(Gosoh公司HLC-723G8型全自动HbA1c分析仪),血脂及尿微量白蛋白使用au5400测定(美国Beckman coulterau5400全自动生化分析系统)。
1.2.3 慢性并发症诊断 糖尿病慢性并发症的诊断主要依据病史、体检及辅助检查。(1)糖尿病视网膜病变:依据眼底照相或眼底荧光造影,Ⅰ~Ⅲ期(微血管瘤,同时伴硬性渗出,伴棉絮状软性渗出)为背景性视网膜病变,Ⅳ~Ⅵ期(新生血管形成,玻璃体出血,机化物增生,继发性视网膜脱离,失明)为增殖性视网膜病变。(2)糖尿病肾脏病变:微量白蛋白尿(尿白蛋白30~300mg/24h)和临床白蛋白尿(尿蛋白定量>0.5g/24h)。(3)糖尿病神经病变:感觉神经病变、运动神经病变、自主神经病变。典型的临床症状(疼痛、麻木、感觉过敏、感觉缺失、糖尿病所致的肢体瘫痪、出汗异常、腹泻与便秘交替等)和(或)肌电图提示有感觉、运动神经的传导减慢。(4)高血压:指收缩压≥140mmHg和(或)舒张压≥90 mmHg;(5)冠心病:心绞痛、心肌梗死及经心血管专科医师诊断为冠心病。(6)脑血管疾病:主要指脑梗死,并有脑部CT或MRI扫描证实。(7)下肢血管病变:经下肢血管彩色多普勒超声,符合以下任一一项[3]:①动脉内膜厚度≥1mm;②内膜不厚但回声增强;③斑块(单发、多发、弥漫);④狭窄。
1.3 统计学处理 应用SPSS16.0统计软件,计量资料以表示,非正态分布的进行对数转换后再作统计分析,两组比较采用独立样本t检验。计数资料采用χ2检验。BMI与变量之间的关系采用Pearson相关进行分析,并进行多元线性逐步回归分析评价变量间的影响大小。
2 结果
2.1 两组患者一般资料比较 见表1。
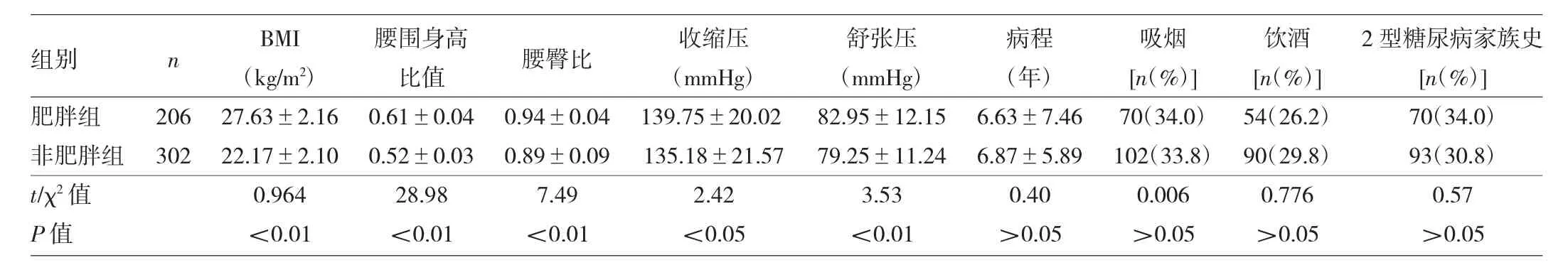
表1 两组患者一般资料比较
由表1可见,肥胖组BMI、腰围身高比值、腰臀比、收缩压、舒张压均高于非肥胖组,两组比较差异均有统计学意义(均P<0.05),两组病程、吸烟率、饮酒率、糖尿病家族史比较,差异均无统计学意义(均P>0.05)。
2.2 两组患者实验室检查结果比较 见表2。
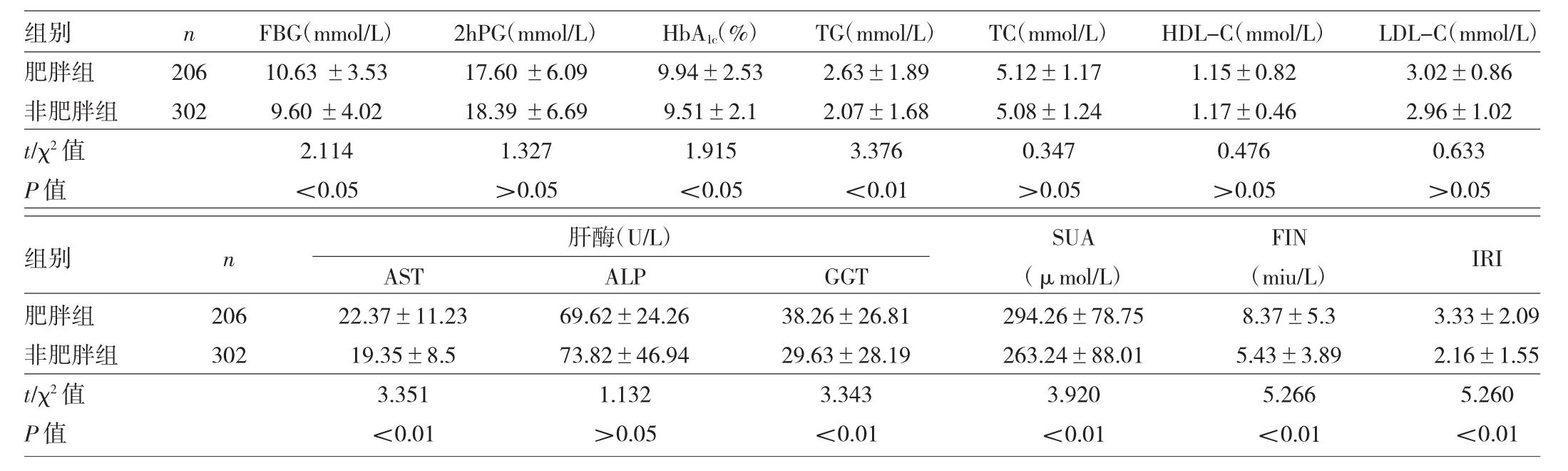
表2 两组患者实验室检查结果比较
由表2可见,肥胖组患者FBG、HbA1c、TG、ALT、AST、GGT、SUA、FIN、IRI均高于非肥胖组,差异均有统计学意义(均P<0.05)。两组患者2hPG、TC、LDL-C、HDL-C、ALP比较,差异均无统计学意义(P>0.05)。
2.3 BMI与变量的相关性分析 见表3。
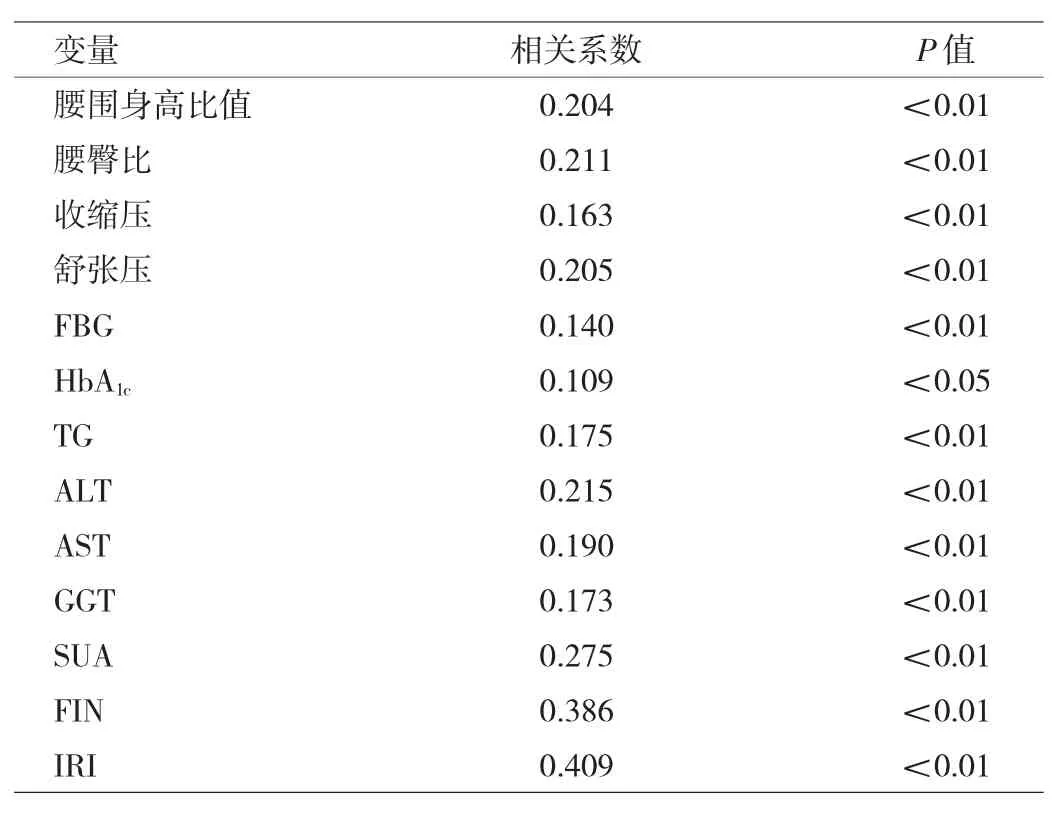
表3 BMI与变量的相关性
由表3可见,相关结果显示,BMI与腰围身高比值、腰臀比、收缩压、舒张压、FBG、HbA1c、TG、ALT、AST、GGT、SUA、FIN及IRI呈正相关(P<0.05)。
2.4 BMI与变量间的回归分析 以BMI为因变量,各组中上述变量(腰围身高比、腰臀比、收缩压、舒张压、FBG、HbA1c、TG、ALT、AST、GGT、SUA、FIN、IRI) 为自变量,发现IRI、SUA、舒张压、ALT为最相关影响因素(表4)。

表4 BMI与变量间的回归分析
2.5 两组糖尿病慢性并发症及脂肪肝患病率比较 见表5。
由表5可见,肥胖组患者冠心病、肾脏病变、高血压及脂肪肝患病率均高于非肥胖组,两组比较差异均有统计学意义(均P<0.05)。

表5 两组糖尿病慢性并发症及脂肪肝患病率比较[例(%)]
3 讨论
我国糖尿病患病率逐年上升,且呈快速增长的趋势,截至2008年,我国20岁以上的成年人糖尿病患病率为9.7%,中国成人糖尿病总数达9 240万[4]。糖尿病已经成为继肿瘤、心血管病变之后第三大严重威胁人类健康的慢性非传染性疾病。糖尿病患者人数众多,个体差异大,了解他们的代谢状态并给予合理的个体化治疗方案非常重要。
BMI与机体健康状况密切相关,是衡量人体胖瘦程度的有效指标。本研究结果表明,与非肥胖组比较,肥胖组患者腰围身高比值、腰臀比、收缩压及舒张压均大于或高于非肥胖组。肥胖组患者心血管患病风险高,更容易罹患高血压、冠心病。其原因可能在于,肥胖的2型糖尿病患者中由于胰岛素抵抗更明显,导致Na+-K+-ATP酶活性降低,使细胞膜Na+梯度降低,Na+-Ca2+交换减少,导致细胞内Ca2+增加,参与Ca2+对血压改变的调节;细胞内Na+增加,血管顺应性降低,外周阻力增加,血压升高[5]。持久的高血压使动脉内膜纤维组织和弹力纤维增生,管腔变窄,并损伤内膜,有利于脂质在大、中动脉内膜的沉积而发生动脉粥样硬化[6]。
我们同时还发现,肥胖组患者同时伴有肝酶升高,以ALT、AST、GGT升高为主,且脂肪肝患病率较非肥胖组高,差异均有统计学意义。另有研究认为非酒精性脂肪肝与肥胖、糖尿病等代谢综合征密切相关,并认为非酒精性脂肪肝是代谢综合征在肝脏的一种病理表现,肥胖者多存在胰岛素抵抗,脂肪肝患者胰岛素抵抗与肝脏脂肪累积起关键作用,而肝脏脂肪变性又加重了胰岛素抵抗,故认为非酒精性脂肪肝是指与胰岛素抵抗、遗传易感性密切相关的获得性代谢应激性肝病[7]。俞小忠等[8]研究发现,脂肪的蓄积程度与肝细胞受损指标ALT、AST、GGT值具有高度的相关性,过量的脂肪(外源性或内源性)在体内积聚是脂肪性肝病的激发因素。
肥胖组患者TG及SUA水平高于非肥胖组,且SUA与BMI呈显著正相关(P<0.05)。其原因可能在于,肥胖的2型糖尿病患者多存在内脏脂肪堆积,内脏脂肪具有较强的脂肪生成与脂解作用产生大量的游离脂肪酸,后者通过门静脉被肝脏摄取,在肝脏酰基辅酶A合成酶的作用下合成过多的LDL-C,导致高三酰甘油血症,这会导致甘油醛-3-磷酸脱氢酶活性降低和3-磷酸甘油醛脱氢酶代谢延迟,使NADP-NADPH介导的由5-磷酸核糖向磷酸核酸焦磷酸PRPP进行的从头合成系统亢进,导致TG的合成及SUA产生亢进[9]。
我们的研究显示,和非肥胖组相比肥胖组中糖尿病肾病的发生率明显增加,糖尿病视网膜病变和糖尿病周围神经病变发生率差异无统计学意义,提示尽管同样是糖尿病微血管病变,但其发生机制并不相同。动物实验表明单纯低热量喂养可明显改善糖尿病肾病大鼠的肾脏损害,而血压和血脂以及血糖水平改善并不明显,同时反应氧化应激水平的指标也明显降低,提示肥胖可能增加了肾脏局部的氧化应激也促进了糖尿病肾病的发生[10]。
综上所述,BMI升高导致2型糖尿病患者多种代谢紊乱加重,心血管疾病的危险性增加。在临床治疗中减轻肥胖患者体重获得理想的BMI,可以避免加重胰岛素抵抗,提高机体对胰岛素的敏感性,对糖尿病患者有重要的临床意义。
[1] 项坤三,贾伟平,陆俊茜.中国上海地区40岁以上成人中肥胖与代谢综合征的关系[J].中华内科杂志,2000,39(4):224.
[2] Amador N,Espinoza G,Guiza J M,et al.Comparison of HOMAIR with the minimal model for measuring insulin sensitivity in polycystic ovary syndrome[J].Rev de Invest Clin,2001,53(5):407-412.
[3] 许天蕴,赵秀娥,朱鹏.2型糖尿病下肢血管病变相关因素分析[J].临床内科杂志,2005,10,22(10):697-699.
[4] Yang W Y,Liu J M,Weng J P,et al.Prevalance of diabets among men and women in China[J].N EnglJ Med,2010,362:1090-1101.
[5] 洪静,李南方,邵亮,等.体重指数与高血压患者脂肪肝的关系[J].新疆医学,2007,37(4):4-6.
[6] 金文敏,荣玉栋,刘玉芳.老年糖尿病患者下肢血管病变相关因素的研究[J].河北医药,2006,28(8):698-699.
[7] Duvnjak M,LerotiC I,BarsiCN,et al.Pathogenesis and management issues for non-alcoholicfatty liver disease[J].World J Gastroenterol,2007,13(34):4539-50.
[8] 俞小忠,夏燕,董敏,等.脂肪肝患者体重指数与胰岛素抵抗及肝酶关系研究[J].医学研究所学报,2011,24(8):843-846.
[9] 周新雨,刘艺昀,倪银星,等.高尿酸血症与腹型肥胖的关系[J].国际内分泌代谢杂志,2010,30(增刊):61-63.
[10] Nangaku M,Izuhara Y,Usuda N,et al.In a type 2 diabetic nephropathy rat model,the improvement of obesity by a low calorie diet reduces oxidative/carbony l stress and prevents diabetic nephropathy[J].Nephrol Dial Transplant,2005,20(12): 2661-2669.
Associations of body mass index with metabolic status and chronic complications in type 2 diabetic patients
GUAN Changrong,ZHU Yingbiao,JI Meixia,et al.Department of Endocrinology,Lishui People's Hospital,Lishui 323000,China
【 Abstract】 Objective To investigate the association of body mass index(BMI)with metabolic status and chronic complications in type 2 diabetic patients. Methods Total 508 patients with type 2 diabetes were enrolled in the study,including 206 cases with overweight/obesity(BMI≥25kg/m2)and 302 cases without overweight/obesity(BMI<25kg/m2).The height,weight, blood pressure,FBG,PBG2h,BMI,TG,TC,LDL-C,HDL-C,SBP,DBP,HbA1c,serum uric acid,fasting insulin,liver enzymes (ALT,AST,ALP,GGT),urinary albumin were measured.The BMI,WHtR and WHR were calculated.Metabolic indicators and the incidence of the chronic complication were observed. Results There were significant differences in BMI,WHtR,WHR,SBP, DBP,FBG,HbA1c,TG,ALT,AST,GGT,serum uric acid,fasting insulin and insulin sensitivity index between two groups(P<0.05); while there were no significant differences in sex,course of disease,smoking,alcohol drinking,family history,PBG2h,TC, LDL-C,HDL-C and ALP between two groups(P>0.05).Pearson correlation analysis showed that BMI was positively correlated with WHtR,WHR,SBP,DBP,FBG,HbA1c,TG,ALT,AST,GGT,serum uric acid,fasting insulin and insulin sensitivity index. Stepwise multiple regression analysis showed that BMI was most relevant factor for insulin sensitivity index,serum uric acid,DBP and ALT.Compared with non-overweight/obesity group,the prevalence rates of coronary heart disease,diabetes nephropathy, hypertension and fatty liver were significantly increased in overweight/obesity group. Conclusion Overweight and obesity are closely related to insulin resistance,blood sugar,triglycerides and uric acid levels,prevalence of high blood pressure,fatty liver, coronary heart disease and diabetic nephropathy in diabetic patients.
T2DM BMI Obesity Hypertension
2015-06-13)
(本文编辑:杨丽)
丽水市科技计划项目(2012ZC042,2013JYZB44)
323000 丽水市人民医院内分泌科(官常荣、季美霞、陈日秋),神经内科(朱英标)
陈日秋,E-mail:zjlscrq321@126.com
