原发性肝癌骨转移患者预后相关影响因素分析
2016-12-17倪怀坤
陈 矗,倪怀坤
原发性肝癌骨转移患者预后相关影响因素分析
陈 矗1,倪怀坤2
目的 分析原发性肝癌(primaryhepaticcarcinoma,PHC)骨转移患者预后相关影响因素。方法 回顾性分析福建省立医院收治的112例PHC骨转移患者行外照射治疗的临床效果,对PHC骨转移的疼痛进行分级,分别记录1、2、3年生存率,及放疗后疼痛改善情况,对性别、骨转移病灶、肝内病灶、骨转移时AFP水平、r-GT水平、骨转移是否伴有骨旁软组织或其他脏器转移,以及肝内灶是否手术治疗和肝内灶控制情况等影响PHC骨转移患者远期生存率的相关因素进行分析。运用Kaplan-Meier法进行生存分析,单因素分析采用Logrank法,多因素分析采用Cox回归模型。结果 112例PHC骨转移部位多见于腰椎(25.89%)、骶髂骨(19.64%)和胸肋骨(17.86%);肝癌确诊后3年生存率为15.18%,骨转移确诊后3年生存率为9.82%;肝内病灶数量、骨转移诊断时r-GT水平、骨转移是否伴其他脏器(组织)转移、肝内灶是否行手术治疗以及肝内病灶控制情况均为影响PHC骨转移患者3年生存率的独立危险因素(P<0.05),其余因素与生存率无明显相关。结论 外照射治疗可明显改善PHC骨转移患者疼痛症状,但远期生存率较低,肝内病灶数量、骨转移诊断时r-GT水平、骨转移是否伴其他脏器(组织)转移、肝内灶是否行手术治疗,以及肝内病灶控制情况均为影响患者远期生存率独立危险因素。
原发性肝癌;骨转移;生存率;影响因素
原发性肝癌(primary hepatic carcinoma,PHC)为临床常见恶性肿瘤,发病率和病死率较高。目前,PHC发病机制尚未明确,多数专家认为与肝硬化、病毒性肝炎,以及黄曲霉素等化学致癌物质有关[1]。PHC骨转移发生率约为8%,外照射为该病的主要治疗手段,但多数患者预后不良[2]。为研究影响PHC骨转移的相关预后影响因素,笔者回顾性分析,对行外照射治疗的112例PHC骨转移患者的临床资料。
1 对象与方法
1.1 对象 随机抽取2006-02至2014-02福建省立医院收治的112例PHC骨转移患者的临床资料。纳入标准:(1)符合《2010年美国肝病研究学会肝癌诊治指南》[3]中PHC相关诊断标准;(2)经放射性核素全身骨扫描[4]、MRI、CT或X线检查结合病理组织学检查、临床症状,以及AFP、r-GT等实验室指标确诊为原发灶骨转移;(3)接受外照射治疗且临床资料完整。排除标准:(1)合并其他部位恶性肿瘤者;(2)合并其他严重器质性病变者;(3)预计生存期不超过3个月者;(4)不能配合完成本研究者。其中男94例,女18例;年龄28~79岁,平均(52.26±8.89)岁;单发骨转移51例,多发骨转移61例;其中36例伴骨旁软组织转移;31例伴 AFP≤20 ng/ml,81例AFP>20 ng/ml;40例r-GT≤75 U/L,72例r-GT>75 U/L。患者确诊为PHC骨转移后生存时间为15 d~60个月,平均(6.16±2.33)个月。
1.2 方法 目前,治疗原发性肝癌仍是肝部分切除外科手术为首选方法和最有效措施[5]。手术指征以早期肝癌为主,最佳者仅<5 cm的单一病灶,尤其肝功能良好、无远处转移、无血管侵犯的局灶肝癌,但达此标准者仅5%~10%[6]。临床上术前应对肝功能储备进行评价,通常采用Child-Pugh分级评价肝实质功能,采用CT和(或)MRI以了解余肝体积,PHC伴肝硬化极量切除肝体积2/3,无伴肝硬化常切除肝体积1/2。如果合并肝硬化,肝功能失代偿Child-Pugh C级,且符合移植条件的,应首选肝移植。对于不能手术切除伴有远处转移的PHC,放射介入疗法作为非手术治疗中首选方法[7]。
1.2.1 肝癌原发灶治疗 112例经临床诊断后视实际情况行手术治疗(肝肿瘤肝叶切除术)57例,行全身化疗12例,行介入治疗86例,行肝内放疗14例。其中60例接受单项治疗,52例接受2项或2项以上治疗。
1.2.2 骨转移灶外照射治疗 112例均采用常规性分割外照射治疗,直线加速器选择6 MV或15 MV X线,照射剂量设定为30~60 Gy,2 Gy/次,5次/周。照射部位以患者全身骨扫描片和MRI或CT影像使用模拟定位机定位,主要为患者疼痛部位[8]。
1.3 临床评价标准 骨转移时肝内原发灶已控制的诊断标准:(1)术后CT、MRI或B超示肝内无病灶;(2)介入治疗后病灶区内碘油沉积良好, 经CT 、MRI或B 超检查无肝内新转移灶。肝功能分级按国际标准的Child-Pugh分级。骨转移时伴有其他脏器转移者的诊断以CT 、MRI 或B 超的诊断为标准。
1.4 疼痛缓解的评价标准 按世界卫生组织疼痛程度分级法(VRS)分为4级,0级:无痛;1级(轻度):疼痛可耐受,不影响睡眠, 可正常生活; 2级(中度):疼痛明显, 睡眠受干扰, 需用一般性止痛、镇静、安眠药;3级(重度):疼痛剧烈, 伴有自主神经功能紊乱, 睡眠严重受干扰, 需用麻醉性药物。疼痛缓解的评价标准:(1)完全缓解: 疼痛消失(即达到0级)且维持6个月以上或持续至患者死亡;(2)部分缓解: 疼痛下降一个级别,从3级减轻至2级或从2级减轻至1级;(3)未缓解:疼痛未改善。总有效率=(完全缓解+部分缓解)/总病例数[9]。
1.5 统计学处理 采用SPSS 19.0统计软件进行统计分析,计数资料以百分率表示,用χ2检验,生存率用Kaplan-Meier 法计算,单因素分析采用Logrank法,多因素分析采用Cox法计算,P<0.05为差异有统计学意义。
2 结 果
2.1 PHC骨转移部位 112例PHC骨转移部位多见于腰椎25.89%(29/112)、骶髂骨19.64%(22/112)和胸肋骨17.86%(20/112);其余包括:胸椎16.07%(18/112),四肢骨9.82%(11/112),颈椎6.25%(7/112),肩胛骨2.68%(3/112),颅骨1.79%(2/112)。
2.2 外照射治疗后疼痛缓解情况 本组112例患者均获得3年以上随访,外照射治疗效果:40例完全缓解,72例部分缓解,总有效率为100%,个别患者外照射治疗后最早在48 h可出现疼痛减轻效果,最晚治疗结束后可出现疼痛减轻,多数患者在治疗10~20 d后疼痛明显减轻。
2.3 生存情况 从肝癌确诊后开始计算的1、2、3年生存率和从骨转移确诊后开始计算的1、2、3年生存率均呈下降趋势(表1)。
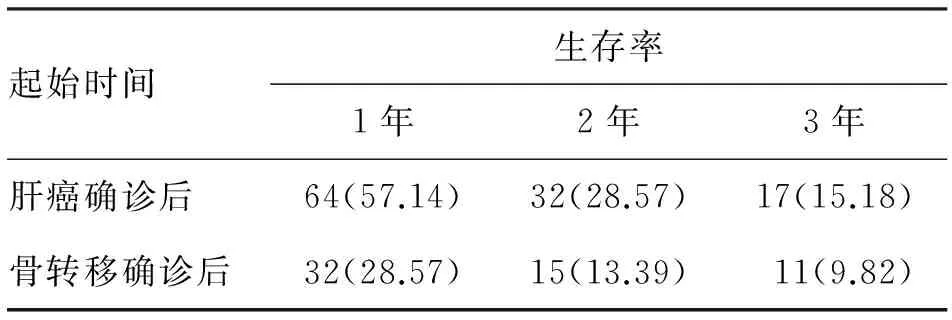
表1 原发性肝癌骨转移不同起始时间生存率 (n;%)
2.4 影响PHC骨转移患者远期生存率的因素分析 肝内病灶数量、骨转移诊断时r-GT水平、骨转移是否伴其他脏器(组织)转移、肝内灶是否行手术治疗,以及肝内病灶控制情况均为影响PHC骨转移患者3年生存率的独立危险因素(P<0.05,表2、表3)。

表2 PHC骨转移患者预后各因素与生存率的关系 (n;%)
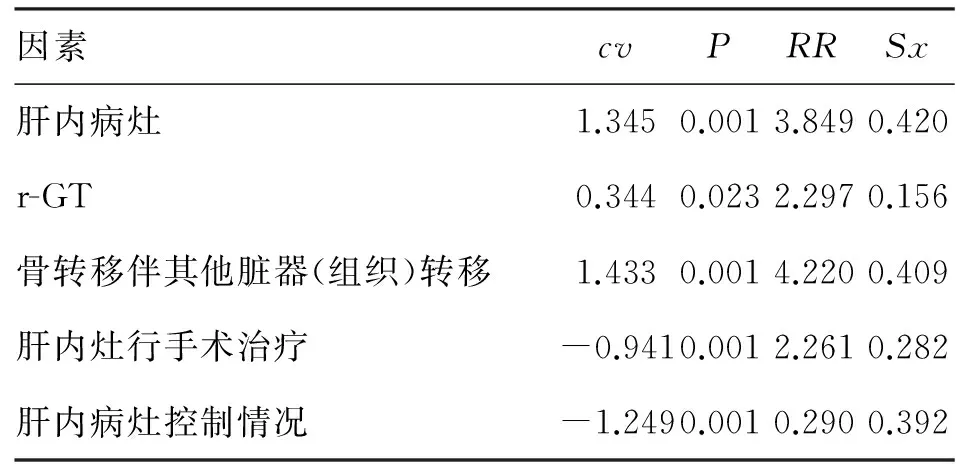
表3 PHC骨转移患者远期生存率的多因素Cox分析
注:cv.变异系数;RR.相对危险度;Sx.标准误
3 讨 论
临床研究表明,PHC骨转移主要发生于椎体,以腰椎、胸椎、骶髂骨为常见部位,患者多为多发性骨转移[10]。目前,PHC骨转移的治疗方法主要包括手术、放疗、介入治疗等,外照射治疗是目前公认的疗效确切且不良反应较小的治疗方式[11]。它可有效改善PHC骨转移患者疼痛症状,个别患者于第1次放疗开始后2 d内即出现缓解效果,多数患者止痛效果持久,疼痛缓解率超过80%[12]。本研究结果显示,112例患者外照射治疗后40例疼痛完全缓解,72例部分缓解,总有效率高达100%,与上述研究报道相符。但需要注意的是外照射对骨转移疼痛有显著疗效,但属于姑息性减症治疗,其目的在于减轻病痛而提高生存质量,并不能有效降低PHC骨转移患者病死率,患者远期预后效果较差[13]。本研究结果显示,112例患者肝癌确诊后3年生存率为15.18%,骨转移确诊后3年生存率为9.82%。
PHC骨转移发病和预后影响因素复杂,大量国外文献报道指出肝内肿瘤控制情况、肝功能、肝内病灶数以及骨转移时出现的其他脏器转移等均为影响患者远期生存率的重要危险因素[14],因此患者2、3年生存率较低。Pan 等[15]指出,PHC骨转移患者主要死亡原因是肝内肿瘤不能得到有效控制而导致肝功能逐渐衰竭和肝外脏器转移,而约20%的患者死于两种因素同时兼有。因此,及时采取有效治疗措施控制肝内肿瘤,降低骨转移发生率对延长患者生存期具有重要意义。本研究中肝内病灶得到控制的患者3年生存率显著高于未控制者(P<0.05),与Chua 等[16]的研究报道相符,而肝内灶采取手术治疗的患者3年生存率显著高于未采取手术治疗者(P<0.05),提示根治性切除为PHC的优选治疗方案。本研究中单发骨转移患者与多发骨转移患者3年生存率无统计学差异,分析原因主要为外照射为姑息性治疗手段,在延长生存期方面无明显效果[17]。骨转移诊断时r-GT水平低于75 U/L者3年生存率显著低于高于75 U/L者,提示r-GT可作为反映PHC骨转移预后的理想指标,而AFP水平存在差异者在单因素和多因素分析中均P>0.05,则其不为影响PHC骨转移预后的相关危险因素或独立危险因素[18]。另外,本研究结果还显示骨转移是否伴其他脏器(组织)转移也是影响PHC骨转移预后的独立危险因素,因此临床医师需重视对PHC患者重要脏器(组织)的保护。
总之,外照射治疗可明显改善PHC骨转移患者疼痛症状,但远期生存率较低,肝内病灶数量、骨转移诊断时r-GT水平、骨转移是否伴其他脏器(组织)转移、肝内灶是否行手术治疗以及肝内病灶控制情况均为影响患者远期生存率的独立危险因素。
[1] 应希慧, 纪建松,涂建飞,等. 原发性肝癌合并骨转移45例临床分析[J]. 中华全科医学, 2014,12(8):1346-1347.
[2] 刘 蒙, 董卫国. 原发性肝癌非手术治疗的研究进展[J]. 世界华人消化杂志,2009,17(12):1224-1228.
[3] 金 生. 2010年美国肝病研究学会肝癌诊治指南要点介绍[J]. 实用肝脏病杂志,2011,14(3):227-240.
[4] 肖亚景, 苏 敏, 杨 健, 等. 肝癌骨转移的特点及核素骨显像的价值[J]. 放射学实践,2004, 19(9):682-684.
[5] 陈孝年.原发性肝癌外科治疗方法的选择[J].中国肝脏病杂志,2001,9(3):134-136.
[6] Ahn J,Flamm S L.Hepatocelluar carcinomal[J].Dis Mon,2004,50:556-573.
[7] 中国抗癌协会专业委员会.原发性肝癌规范化诊治的专家共识[J].临床肝胆病杂志,2009,25(2):83-92.
[8] Hayashi S, Tanaka H, Hoshi H. Palliative external-beam radiotherapy for bone metastases from hepatocellular carcinoma[J]. World J Hepatol, 2014,6(12):923-929.
[9] 中华人民共和国卫生部. 原发性肝癌诊疗规范(2011年版) [J]. 临床肿瘤学杂志,2011, 16(10):929-946.
[10] Ruiz-Morales J M, Dorantes-Heredia R, Chable-Montero F,etal. Bone metastases as the initial presentation of hepatocellular carcinoma. Two case reports and a literature review[J]. Ann Hepatol, 2014,13(6):838-842.
[11] 邱谢武, 于聪慧. 肝癌干细胞与肝癌复发转移的研究进展[J]. 世界华人消化杂志, 2011,19(17):1802-1807.
[12] Takahama J, Taoka T, Marugami N,etal. Hepatocellular carcinoma of the iliac bone with unknown primary[J]. Skeletal Radiol, 2010,39(7):721-724.
[13] Nemetz U, Tomazic P V, Walch C,etal. Pyramidal apex metastasis as primary manifestation of hepatocellular carcinoma[J]. Otol Neurotol, 2013,34(4):e30-e31.
[14] 常中飞, 王茂强, 刘凤永, 等. 原发性肝细胞肝癌骨转移的临床及预后分析[J]. 中华临床医师杂志(电子版), 2013,7(15):6988-6992.
[15] Pan Z, Yang G, Yuan T,etal. Leptomeningeal metastasis from hepatocellular carcinoma with other unusual metastases: a case report[J]. BMC Cancer, 2014,14:399.
[16] Chua T C, Morris D L. Exploring the role of resection of extrahepatic metastases from hepatocellular carcinoma[J]. Surg Oncol, 2012,21(2):95-101.
[17] Xia F, Wu L, Lau W Y,etal. Positive lymph node metastasis has a marked impact on the long-term survival of patients with hepatocellular carcinoma with extrahepatic metastasis[J]. PLoS One, 2014,9(4):e95889.
[18] Kim S, Chun M, Wang H,etal. Bone metastasis from primary hepatocellular carcinoma: characteristics of soft tissue formation[J]. Cancer Res Treat, 2007,39(3):104-108.
(2016-07-21收稿 2016-10-17修回)
(责任编辑 梁秋野)
Analysis of prognosis of primary hepatic carcinoma patients with bone metastasis
CHEN Chu1and NI Huaikun2.1.Fuzhou Medical Team, Chinese People’s Armed Police Force, Fuzhou 350001,China;2.Department of General Surgery, Fujian Provincial Hospital,Fuzhou 350001,China
Objective To analyze factors that affect prognosis of patients of primary liver cancer (primary hepatic carcinoma PHC) with bone metastasis. Methods A retrospective analysis was made of the clinical effect of external irradiation among 112 cases of PHC with bone metastasis treated at Fujian Provincial Hospital. The pain caused by PHC with bone metastasis was graded. The 1, 2, and 3-year survival rate and the intensity of pain after radiation therapy were recorded. Such related factors as the gender of patients, liver lesions, bone metastasis, AFP levels, r-GT levels and control of lesions in the liver were analyzed using Kaplan-Meier method. The Logrank method was used for univariate analysis while the Cox regression model was used for multivariate analysis. Results Among the112 cases of PHC, 25.89% of the cases of bone metastasis were detected in lumbar, 19.64% in the sacro-iliac joint and 17.86% in the chest and ribs. The 3-year survival rate after the diagnosis of liver cancer was 15.18%, and thatof bone metastasis was 9.82%. The number of lesions, levels of bone metastasis in the liver, transfer of bone metastasis to other organs (tissues) were risk factors (P<0.05)that had some effect on the 3-year survival rate of patients of PHC with bone metastasis. The remaining factors were not significantly correlated with the survival rate. Conclusions The external radiation therapy can significantly alleviate the pain of patients of PHC with bone metastasis, but lower long-term survival rates, number of lesions in the liver, r-GT levels , bone metastases with other organs (tissues), foci in the liver and control of liver lesions affect the long-term survival rate of patients.
primary liver cancer; bone metastasis; survival; influencing factors
陈 矗,本科学历,医师。
1.350001,武警福州支队卫生队;2.350001,福建省立医院外科
R73-31
