妊娠期补铁对妊娠糖尿病发病率影响的meta分析
2016-12-13杨永凤
李 琳 马 静 杨永凤
1.宁夏回族自治区人民医院(银川,750021);2.中国人民解放军第五医院;3.宁夏回族自治区银川市第二人民医院
·专题研究·
妊娠期补铁对妊娠糖尿病发病率影响的meta分析
李 琳1马 静2杨永凤3
1.宁夏回族自治区人民医院(银川,750021);2.中国人民解放军第五医院;3.宁夏回族自治区银川市第二人民医院
目的:用meta分析方法探讨妊娠期补铁对妊娠糖尿病发病率的影响。方法:计算机检索Cochrane Library(1980-2015)、PubMed(1980-2015)、Web of Knowledge(1980-2015)、CBMdisc(1980-2015)、中国知网(1980-2015)、万方(1980-2015)、维普(1980-2015)并结合手工检索相关杂志,收集国内外有关妊娠期补铁对妊娠糖尿病发病率影响的随机对照试验(RCT)。对于检索到的文献由两位研究者独立地按照纳入排除标准进行资料提取及方法学质量评价,并采用RevMan 5.2软件对妊娠糖尿病发病率进行meta分析,GRADE系统进行证据质量评价和等级推荐。结果:共检索到315篇文献,排除非随机对照试验、干预措施不符合纳入标准、失访情况不明确、重复发表的研究,共纳入2项RCT,累计调查人数1824例,其中补铁干预组921例,常规对照组903例。meta分析显示与常规对照组相比,补铁干预组妊娠糖尿病的发生率无差异(RR=0.95,95%CI:0.68~1.33,P=0.77)。基于GRADE系统的证据推荐等级评价结果显示妊娠糖尿病发生率证据质量为高级。结论:非贫血孕妇妊娠期间补铁不会引起妊娠糖尿病发病率的增加,但仍需更多大规模高质量的随机对照研究进一步确认。
妊娠期糖尿病;补铁;meta分析
在妊娠期间孕妇对于铁的需求增加,普通的铁储备量不足以满足孕妇的需求,因此人们普遍认为妊娠期补铁,不但可以使妊娠期患缺铁性贫血的风险降低,还可以避免因缺铁导致的母婴伤害[1]。然而,近期的研究发现,妊娠期口服补充铁剂可以使母体血清铁蛋白(SF)升高,而高浓度的血清铁蛋白对妊娠结局有潜在的不利影响,并可以增加妊娠糖尿病(GDM)发生的风险[2]。因此妊娠期是否有必要补铁成为极具争议的话题。为了明确妊娠期补铁与妊娠糖尿病发生的关系,避免单个研究样本量相对较小、研究结论不一致等情况,本研究采用meta分析的方法将具有相同研究目的的随机对照试验(RCT)结果进行定量综合评价,为妊娠期预防性补铁提供循证医学依据。
1 研究方法
1.1 文献检索
通过计算机检索 Cochrane Library、Pub-Med、Web of Knowledge、CBM、中国知网、万方及维普期刊数据库获得相关文献,检索语言包括中、英文。检索词包括“gestational”,“gestation”,“pregnancy”,“gravidity”,“iron”,“ferrum”,“Fe”,“Gestational diabetes mellitus”,“GDM”等以及相关的中文检索词。所有检索均采用主题词与自由词相结合的方式,根据具体数据库进行微调,并追查已纳入文献和相关参考文献。同时,通过手工检索相关杂志发现可能纳入的文献。检索文献发表时间为1980年1月~2015年1月。
1.2 文献的纳入和排除标准
纳入标准:①研究类型为RCT;②研究对象为妊娠妇女;③研究设计分组中至少包含补充铁剂的干预组和服用安慰剂的对照组;④基线的数值与数值变动的相关描述完整;⑤结局指标必须包括妊娠糖尿病发病率。排除标准:①研究对象包含糖尿病合并妊娠者;②重复发表;③样本量过少,研究设计存在明显不足质量不高的文献。
1.3 文献筛选和资料提取
对于检索到的文献由两位研究者独立阅读题目和摘要,剔除重复、明显不符合纳入标准的文献,然后对初筛的文章逐一阅读全文选出纳入的文献,分别对符合标准的文献进行资料提取,内容包括作者、国家、随机分配到每组的人数、纳入对象选择、干预方式。采集后交叉核对,如遇分歧通过协商或由第三位研究者帮助解决,对于缺少的内容通过联系文献的通讯作者进行补充。
1.4 文献质量评价
纳入研究的质量评价使用Cochrane 偏倚风险评估工具,分别由两位研究者独立完成后交叉核对,并由第三位研究者辅助评价。评价指标包括:①随机分配方法;②分配方案是否隐藏;③盲法具体措施(是否对临床试验参与者或结局指标测量者设盲);④结果数据是否完整;⑤是否选择性报道结果;⑥是否有其他偏倚来源。针对每一项研究结果,对上述6条做出“低度偏倚”、“高度偏倚”和“不清楚”(缺乏相关信息或偏倚情况不确定)的判断。
1.5 统计分析
采用 RevMan 5.2 软件进行统计分析,计数资料采用相对危险度(RR)及其 95%CI为疗效分析统计量。异质性检验采用卡方检验,当各研究结果不存在异质性时(I2>50%,P>0.10),采用固定效应模型进行分析;如各研究结果间存在异质性,分析异质性产生的原因,若无临床异质性,采用随机效应模型进行分析,若有临床异质性可根据其来源做敏感性分析。采用 GRADEpro3.6 软件进行系统的质量评级和制图[3],并有两位研究者根据证据质量结合研究主题得出推荐等级,第三位研究者辅助解决遇到的分歧。
2 结果
2.1 纳入研究及质量评价
初检出相关文献315篇,剔除重复文献31篇,排除不符合纳入标准的文献,最终纳入文献2篇[4-5],发表时间分别为2008年和2011年,研究国家为中国香港和伊朗。研究的样本为1042人和782人,干预人群均为非贫血妊娠妇女,干预方式均为干预组每日口服补充铁元素,对照组服用安慰剂,均为RCT,结果见表1。纳入的两篇文献中干预组血清铁均明显高于对照组,均显示随机抽样并进行了基线特征描述,其中Chan 2008使用随机数字列表,且对分配隐藏方案进行了描述。2项研究均指出对结果的评估采用双盲法,且数据报告完整,无选择性报告。Chan 2008在研究过程中因对照组部分参与者血红蛋白Hb<80g/L,干预组Hb>140g/L而被停止继续参与试验,但继续试验的人群两组数量均衡未发现偏倚;Elaheh 2011无数据缺失。2项研究均指出两组人群基线无差异性并在研究中考虑了膳食结构、糖尿病高危因素对于结果的影响,其中膳食调查与管理结果均表明,在妊娠期间两组基线营养状况相似,干预期间摄入成分相似,有效避免了其它偏倚来源。
2.2 妊娠糖尿病发病率的meta分析
2项研究共纳入1824例研究对象。进行异质性检验(I2=0%,P=0.61)显示研究结果间不存在统计学异质性;采用固定效应模型进行meta分析,结果显示与常规对照组相比,补铁干预组未增加妊娠糖尿病的发生率(RR=0.95,95%CI:0.68~1.33,P=0.77)。见图1。纳入文献<9篇,不足以评定发表偏倚。
2.3 GRADE系统证据评价
由GRADE系统的证据质量评价得出,关键结局指标:妊娠糖尿病发生率证据质量为“高级”。 见图2。

表1 纳入文献研究的调查对象基本特征

图1 干预组与对照组妊娠糖尿病发生率的meta分析
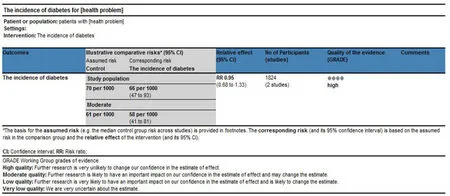
图2 两篇文献资料GRADE系统证据评价结果
3 讨论
1998年,国际营养性贫血咨询小组、WHO以及联合国儿童基金会共同提出防治缺铁性贫血(IDA)的方案: ①对于贫血发生率<40%的地区,妊娠期每日补充60 mg铁元素并持续6个月;②对于贫血发生率>40%的地区除妊娠期6个月外,还需在产后继续补铁3个月。 这使人们普遍认为妊娠期补铁可以避免因缺铁导致妊娠不良结局,倾向于妊娠期补铁防治妊娠期贫血的发生。然而有越来越多的研究表明铁作为一种过渡性金属和强促氧化剂,母体的储存铁水平升高可能会影响糖代谢增加GDM的发病风险。其可能的机制为:①铁蛋白—炎症反应,高水平的血清铁蛋白与C反应蛋白是发生2型糖尿病的独立危险因子,而具有高水平铁蛋白和C反应蛋白的妇女发展为 GDM的风险也相应增高,可能与妊娠妇女体内低水平的炎症状态有关[6]。②铁—氧化应激反应,妊娠期间,铁大量的存在于胎盘中,可促进自由基的产生[7],同时氧自由基又可进一步在游离铁的作用下,启动一系列的自由基连锁反应,引起包括胰岛细胞在内的细胞组织损伤,继而导致胰岛素分泌不足[8],可能增加孕妇发生GDM的风险。③补铁—肥胖机制,预防性补铁的孕妇在妊娠末期的体重指数和腰围明显高于未补铁孕妇[9],而肥胖会增加胰岛素抵抗是发生糖尿病的中心环节,可能增加发生GDM的风险。
然而,随着研究的深入出现了一些反对的声音:有一些流行病调查研究认为C反应蛋白等炎症因子与铁蛋白并无高度相关性,炎症反应机制并不能完全解释铁蛋白与GDM的发病机制[8],且在校正母体肥胖指标后,铁蛋白与GDM的相关性也降低[6],说明高浓度的血清铁蛋白对GDM发病风险的影响受母体脂肪量和肥胖的影响,不能单独成为GDM的高危因素。同时,在本研究阅读文献时发现研究铁储存量和妊娠糖尿病关系的方法主要是以病例对照研究和横断面调查研究为主[10-13],对于因果的判定很难阐述清楚,因此较高的血清铁蛋白水平有可能反映的是GDM所致的结果而不是GDM产生的原因。
由此可见,妊娠期适宜的铁储存对母婴的健康十分重要,但在无明确健康人群妊娠期是该常规预防性还是选择性补铁的状况下,我们还需更多高质量的RCT研究来探明妊娠期补铁和妊娠糖尿病之间的因果关系并对可能的机制做更深入的研究。
[1] Pavord S, Myers B, Robinson S, et al. UK guidelines on the management of iron deficiency in pregnancy[J]. Br J Haematol,2012,156(5):588-600.
[2] Ziaei S, Norrozi M, Faghihzadeh S, et al. A randomised placebo-controlled trial to determine the effect of iron supplementation on pregnancy outcome in pregnant women with haemoglobin > or = 13.2 g/dl[J]. BJOG,2007,114(6):684-688.
[3] Howard B,Mark M,Holger SJ,等. GRADE指南Ⅲ.证据质量分级[J]. 中国循证医学杂志,2011,11(4):451-455.
[4] Chan KK, Chan BC, Lam KF, et al. Iron supplement in pregnancy and development of gestational diabetes-a randomised placebo-controlled trial[J]. BJOG,2009,116(6):789-798.
[5] Elaheh O,Manizhen SM,Simin T, et al. The effect of supplemental iron elimination on pregnancy outcome[J]. Pak J Med Sci, 2011. 27(3): 641-645.
[6] Chen X, Scholl TO, Stein TP. Association of elevated serum ferritin levels and the risk of gestational diabetes mellitus in pregnant women: The Camden study[J]. Diabetes Care,2006,29(5):1077-1082.
[7] Afkhami-Ardekani M, Rashidi M. Iron status in women with and without gestational diabetes mellitus[J]. Diabetes Complications,2009,23(3):194-198.
[8] Rajpathak SN, Crandall JP, Wylie-Rosett J, et al. The role of iron in type 2 diabetes in humans[J]. Biochim Biophys Acta,2009,1790(7):671-681.
[9] Bo S, Menato G, Villois P, et al. Iron supplementation and gestational diabetes in midpregnancy[J]. Am J Obstet Gynecol,2009,201(2):151-158.
[10] 贺木兰. 铁代谢水平与妊娠期糖尿病关系的研究[D]. 复旦大学,2011:20-22.
[11] 施丹丹,蔡东联. 妊娠期糖尿病患者体内铁负荷状态及氧化应激水平的研究[J]. 氨基酸和生物资源,2012,34(3):59-62.
[12] 仲文玉,田爱玲,李华. 铁代谢水平与妊娠期糖尿病关系研究[J]. 中国妇幼保健,2013,28(23):3748-3750.
[13] 王娜. 妊娠中期孕妇血清铁蛋白与妊娠期糖尿病发病的相关性研究[D]. 大连医科大学,2013:3-5.
[责任编辑:王丽娜]
A meta analysis of effect of iron supplement during pregnancy on gestational diabetes mellitus
LI Lin1, MA Jing2, YANG Yongfeng3
1.NingxiaPeople'sHospital,Yinchuan750021; 2.TheFifthHospitalofPeople'sLiberationArmy; 3.NingxiaYinchuanSecondPeople'sHospital
Objective: To explore the effect of iron supplement during pregnancy on gestational diabetes mellitus (GDM). Method: Medical databases including Cochrane Library, Pub Med, Web of Science, Chinese Biological Medicine disk (CBM), China National Knowledge Internet (CNKI), Wanfang and VIP were searched from 1980 to 2015 by computer. And some related journals were hand searched. According to the inclusion and exclusion criteria, randomized controlled trials (RCTs) about iron supplement effected on GDM were included, and data of the included RCT were extracted, and the methodological quality was evaluated by two researchers independently. Meta analysis was conducted by RevMan5.2 software and the evidence qualities and recommendation levels were determined according to the GRADE System. Result: 315 articles were retrieved and evaluated. Among them, articles were excluded, which was about non randomized controlled trials, trials without correct interventions, no followed-up situation distinctly , and published repeated. Only two articles with total of 1824 cases (921 cases treated with iron supplement and 920 cases treated with placebo) were included for Meta analysis. There was no significant difference of incidence of GDM in the iron supplement group and placebo group(RR=0.95,95%CI:0.68-1.33,P=0.77). And based on the GRADE system, the evidence level was high. Conclusion: The result suggests that iron supplement during the pregnancy will not increase the risk of GDM. Further researches should be conducted to prove more evidences.
Gestational diabetes;Iron supplement;Meta analysis
2015-07-27
2015-09-14
10.3969/j.issn.1004-8189.2016.09
