RCOG血栓风险评估模型在产妇静脉血栓栓塞症中的预防价值
2016-12-09刘彩云刘娇兰华海红
刘彩云,刘娇兰,华海红
RCOG血栓风险评估模型在产妇静脉血栓栓塞症中的预防价值
刘彩云,刘娇兰,华海红
目的:探究英国皇家妇产科医师学会(RCOG)发布的血栓风险评估模型对产妇静脉血栓栓塞症的预防价值。方法:收集2015年5月—2016年6月在广东省东莞市长安医院产科分娩的产妇2 089名,随机分为对照组和研究组。对照组产妇予以常规护理方法预防静脉血栓栓塞症;研究组产妇采用RCOG血栓风险评估模型进行分级,并采取相应的干预措施。比较2组患者产前、产后血浆D-二聚体变化情况以及静脉血栓栓塞症发生情况。结果:2组产妇产前D-二聚体水平差异无统计学意义(P>0.05)。研究组产后D-二聚体水平及D-二聚体阳性率均低于对照组,差异有统计学意义(P<0.05)。研究组产后D-二聚体较产前升高者的比例明显低于对照组,差异有统计学意义(P<0.05)。随访6周内研究组中无产妇产后发生静脉血栓栓塞症,而对照组有4名产妇发生静脉血栓栓塞症,且RCOG分级均处于高危或以上级别,研究组的静脉血栓栓塞症发生率比对照组低,但差异无统计学意义(P>0.05)。结论:采用RCOG血栓风险评估模型对产妇进行血栓风险分级并予以相应预防性治疗能够有效降低产妇产后D-二聚体水平,减少静脉血栓栓塞症的发生风险,具有一定的临床预测和预防价值。
RCOG血栓风险评估模型;模型,统计学;静脉血栓栓塞;孕妇;产后期
(J Int Reprod Health/Fam Plan,2016,35:473-475)
静脉血栓栓塞症(venous thromboembolism,VTE)是孕产妇最重要的死亡原因之一[1]。由于孕产妇的血液处于高凝状态,较易发生静脉血栓栓塞,产后的发生率更高[2]。有报道指出,我国孕产妇VTE的发病率为0.72%[3]。对于高危产妇,预防性予以抗凝药物是降低产妇VTE的有效方法。但如何评估产妇血栓风险,对产妇进行合理的风险分组和相应的预防治疗,目前我国尚无明确的指南或模型。本研究旨在探讨由英国皇家妇产科医师学会(Royal College of Obstetricians and Gynaecologists,RCOG)发布的血栓风险评估模型在产妇VTE中的预测价值,报道如下。
1 资料与方法
1.1一般资料本研究纳入2015年5月—2016年6月在东莞市长安医院(我院)产科入院分娩的产妇共2 089名。所有产妇入院时均对其进行血栓预防知识的宣教,并按照血栓护理常规进行护理,待产妇分娩后,随机分为研究组和对照组,其中研究组1 078名,对照组1 011名。2组产妇的年龄、分娩方式等一般资料比较,差异均无统计学意义(P>0.05),具有可比性,见表1。本研究经我院伦理审查委员会审查通过,且所有产妇入组前均签署知情同意书。
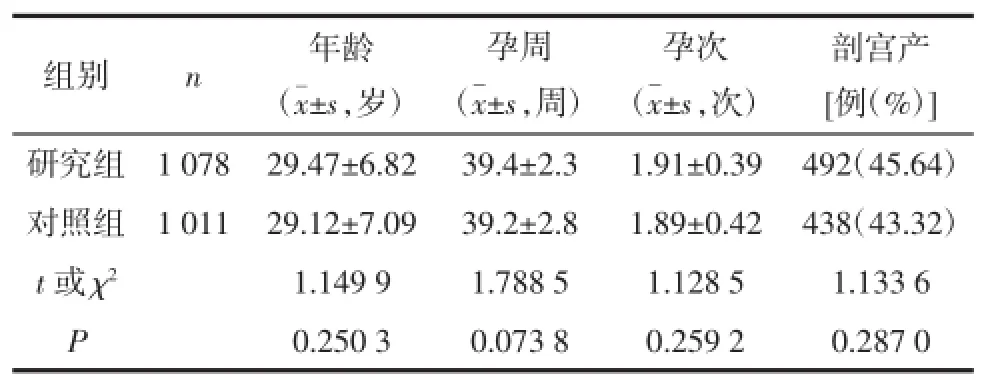
表1 2组产妇一般资料比较
1.2治疗方法所有患者入院后均接受了预防VTE的宣教,并督促产妇主动预防VTE。对照组产妇采取常规护理方法预防静脉血栓栓塞性疾病。包括①鼓励产妇多补充水分;②输液时尽量使用上肢静脉,以防补液中的葡萄糖和某些药物刺激静脉壁,诱发血栓形成;③鼓励产妇尽早下床并进行适量运动等。但不采取其他干预措施。研究组产妇入院后使用RCOG血栓风险评估模型对产妇进行高危因素的评估和分层[4]。低危组产妇予以常规护理;中危及以上组,与患者及其家属沟通,签署抗凝同意书,使用低分子肝素抗凝(4 100 IU,皮下注射,每日1次,连续使用至少1周;对于极高危者,至少使用6周),同时使用气压治疗仪预防血栓。
1.3VTE筛查流程所有产妇入院时抽取静脉血化验血浆D-二聚体,若D-二聚体≥500 μg/L为阳性,D-二聚体<500 μg/L为阴性。产后48~72 h复查D-二聚体,若为阴性或产后D-二聚体较产前明显下降,不考虑产后VTE可能。若产后D-二聚体较产前呈上升趋势或有临床症状者,考虑VTE可能,行双下肢彩色多普勒超声检查,必要时复查,酌情行螺旋CT、磁共振成像(MRI)或静脉造影等影像学检查确诊。
1.4观察指标所有患者出院后随访6周,观察患者产前、产后D-二聚体变化情况,比较产妇VTE发生情况。
1.5统计学方法采用SPSS 22.0软件录入数据及进行统计学分析。定量资料采用均数±标准差(x±s)表示,组间比较采用两独立样本均数的t检验,同组内产前、产后D-二聚体水平比较采用配对t检验;定性资料采用例数(百分比)表示,组间比较采用卡方检验。所有检验以P<0.05为差异有统计学意义。
2 结果
2.12组产妇RCOG分级情况对照组产妇在统计分析中也根据RCOG血栓风险评估模型予以分级,共83例产妇处于中危组及以上;而研究组在入组时的风险评估中,有78例产妇处于中危组及以上,接受了相关的抗凝治疗。两组产妇的RCOG分级差异无统计学意义(χ2=1.132 2,P=0.769 3)。见表2。

表2 2组患者RCOG分级情况(例)
2.22组产妇产前、产后D-二聚体水平比较2组患者产前入院时的血清D-二聚体水平和D-二聚体阳性率比较,差异无统计学意义(P>0.05)。2组产妇在分娩后48~72 h复查D-二聚体,研究组D-二聚体水平显著低于对照组,差异有统计学意义(P<0.0001);且2组D-二聚体水平均较产前显著降低,差异有统计学意义(t分别为14.351 2和21.485 7,均P<0.000 1);对照组产后D-二聚体阳性率显著高于研究组,差异有统计学意义(P<0.000 1)。见表3。
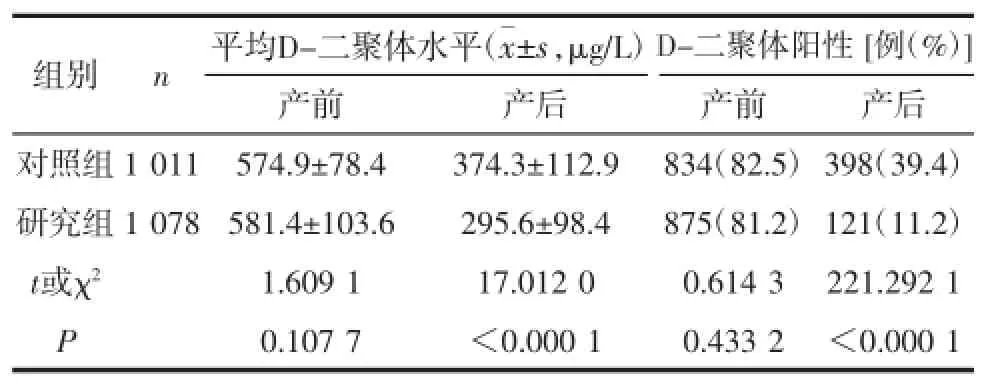
表3 2组产妇产前、产后D-二聚体水平比较
2.32组产妇产后随访情况对照组产妇产后D-二聚体水平较产前升高率高于研究组,2组间差异有统计学意义(χ2=20.409 1,P<0.000 1)。对这些VTE疑似产妇进行双下肢彩色多普勒超声检查,发现对照组中有4名产妇确实存在VTE,而这4名产妇事后根据RCOG血栓风险评估模型进行风险评级,发现有3名产妇处于极高危组,1名产妇处于高危组。而研究组中未发现VTE,研究组VTE发生率明显低于对照组,但差异无统计学意义(χ2=23.454 2,P=0.117 0)。见表4。

表4 2组产妇产后随访情况比较[例(%)]
3 讨论
VTE是一种临床上较为常见的血管疾病,主要包括深静脉栓塞(deep vein thrombosis,DVT)和肺栓塞(pulmonary embolus)[5]。临床上常发生于血液处于高凝状态的患者,如孕产妇、癌症患者或长期缺乏活动(长期住院、长程航班中等)的患者[6]。大部分DVT患者早期缺乏明显的临床症状,一旦发病可能会出现患侧大腿肿胀、疼痛、发热以及皮肤颜色改变等症状[7]。在静脉内形成的血凝块一旦脱落,可能随着血流在身体内游走,若血凝块在肺部停留堵塞肺部血管,即可造成肺栓塞,若血凝块堵塞脑部血管即可造成缺血性脑卒中等[8]。
孕妇妊娠期的血液都处在高凝状态,因此VTE的发生率较一般人群更高,约为0.06%~0.17%,而肺栓塞是孕产妇死亡的最主要原因[9]。据统计,约有2/3的DVT发生于产前,但43%~60%与妊娠相关的肺栓塞发生于分娩后4~6周[10]。因此,早期预防静脉血栓的形成非常重要。但目前,我国还没有建立统一规范的产妇血栓风险评估模型及防治指南,而国际上对于产妇血栓风险的评估,主要有Well Score、St. Andre和RCOG等风险评估模型[11]。
RCOG在2004年公布了第1部针对孕产妇的《妊娠、分娩及阴道分娩后血栓的预防》[12],并在2009年修订了第2版,指定了面向孕产妇人群的VTE风险评估模型[4]。2014年,梁伟璋等[13]运用回顾性调查的方法比较了Wells模型和RCOG模型在孕产妇DVT中的预测价值,认为2种风险评估模型对孕产妇下肢DVT均具有较为准确的预测能力。
本研究运用前瞻性研究方法,将纳入研究的产妇随机分为对照组和研究组,探讨RCOG血栓风险评估模型对产妇VTE的预测价值及预防作用。结果显示根据RCOG血栓风险评估模型分层后予以相应抗凝预防治疗后,研究组产妇产后的D-二聚体水平和D-二聚体阳性率均显著低于接受常规治疗的对照组(P<0.05)。而在对患者的产后6周随访中,与产前基础D-二聚体水平相比,研究组中只有6例产妇产后D-二聚体水平有所升高,显著低于对照组(P<0.05)。对照组有4例产妇发生了VTE,而研究组中没有产妇发生VTE,但2组VTE发生率的差异无统计学意义(P>0.05)。本研究表明,根据RCOG血栓风险评估模型对产妇进行分层管理能够有效降低产妇产后D-二聚体水平,减少产后VTE的发生。对照组中发生VTE的4名产妇在RCOG分级中也处于高危及以上级别,这也证明RCOG血栓风险评估模型具有较高的敏感度和特异度,能够较好地预测或排除DVT病例[14]。因此,运用RCOG血栓评估模型对产妇进行血栓风险分层并予以相应预防措施,在预防产妇静脉血栓栓塞中具有重要的临床价值,值得进一步推广。
[1]孙晋洁,翁卫群.静脉血栓栓塞的危险因素及预防护理进展[J].实用临床医药杂志,2014,18(4):110-112.
[2]王燕,徐红兵.孕产妇静脉血栓栓塞症的诊治[J].现代医药卫生,2016,32(9):1352-1355.
[3]王月姣,张素萍.妊娠合并静脉血栓栓塞性疾病临床研究[J].中国妇幼保健,2014,29(13):1994-1996.
[4]Royal College of Obstetricians and Gynaecologists.Reducing the risk of thrombosis and embolism during pregnancy and the puerperium(Green-top Guideline No.37a)[EB/OL].London:RCOG,2009[2015-04-13].https://www.rcog.org.uk/globalassets/ documents/guidelines/gtp-37a.pdf.
[5]赵纪春,吴洲鹏.静脉血栓栓塞症治疗进展[J].中国实用外科杂志,2015,35(12):1348-1351.
[6]乔安花,沈谢冬,刘晓涵,等.静脉血栓栓塞症的临床特点及危险因素分析[J].护理研究,2015,10(29):3672-3673.
[7]王小荣,仇永贵,赵建美,等.静脉血栓栓塞症风险评估及防范措施[J].中国卫生质量管理,2015,22(1):32-34.
[8]赵梦华,石建平.静脉血栓栓塞症治疗的研究进展[J].中国心血管病研究,2014,12(10):953-955.
[9]李炫,黄美凌,梁丽霞.围生期下肢静脉血栓栓塞症的临床分析和护理[J].护士进修杂志,2016,31(4):340-341.
[10]刘芮汐,漆洪波.产褥期静脉血栓栓塞性疾病的诊断与处理[J].中华产科急救电子杂志,2014,3(2):37-41.
[11]赵英娜,刘华平.静脉血栓栓塞个体风险评估工具研究进展[J].中国护理管理,2016,16(4):442-447.
[12]RoyalCollegeofObstetriciansandGynaecologists. Thromboprophylaxis during pregnancy,labour and after vaginal delivery.Green-top Guideline No.37[EB/OL].London:RCOG,2004[2008-10-10].https://www.rcog.org.uk/resources/Public/pdf/ Thromboprophyl axis.no037.pdf
[13]梁伟璋,黄启涛,钟梅,等.两种风险评估模型在孕产妇下肢深静脉血栓形成中预测价值的比较[J].现代妇产科进展,2014,23(8):593-597.
[14]张丽兴,谢增霞,刘彩云,等.RCOG血栓风险评估模型在产妇下肢静脉血栓栓塞症中的预测价值研究[J].中国医学创新,2016,13(12):25-27.
[本文编辑王昕]
Application of RCOG Thrombosis Risk Assessment Model in the Prevention of Maternity Venous Thromboembolism
LIU Cai-yun,LIU Jiao-lan,HUA Hai-hong.
Department of Obstetrics and Gynecology, Dongguan City Chang′an Hospital,523843 Dongguan,Guangdong Province,China
LIU Cai-yun,E-mail:liucaiyun911@163.com
Objective:To explore the application of the RCOG(Royal College of Obstetricians and Gynaecologists)model of thrombosis risk assessment in the prevention of maternity venous thromboembolism(VTE). Methods:A total of 2 089 puerperas delivered in our hospital were included from May 2015 to June 2016.They were randomly divided into the control group and the observation group.Puerperas in the control group were treated by traditional nursing to prevent VTE.Based on the RCOG model,those puerperas in the observation group were classified and treated by corresponding intervention.The levels of prenatal and postnatal blood D-dimer in two groups,and the morbidity of VTE,were compared.Results:There was not significant difference in the level of prenatal blood D-dimer between two groups(P>0.05).The level and the positive rate of postnatal D-dimer in the observation group were significantly lower than those in the control group(P<0.05).The ratio of puerperas with the increased postnatal D-dimer level in the observation group was much lower than that in the control group(P<0.05).No puerpera in the observation group had VTE during the 6-week follow-up period,while 4 puerperas with the high VTE risk in the control groups had VTE,who were classified into the high risk or highest risk group following RCOG assessment model.The morbidity of VTE in the control group was higher than it in the observation group,but the difference was not significant(P>0.05).Conclusions:The RCOG model of thrombosis risk assessment was effective in the classification of puerperas VTE risk,the decreased D-dimer level,and the prevention of VTE by corresponding intervention.
RCOG thrombosis risk assessment model;Models,statistical;Venous thromboembolism;Pregnant women;Postpartum period
2015年东莞市医疗卫生科技计划一般项目(2015105101238)
523843广东省东莞市长安医院妇产科
刘彩云,E-mail:liucaiyun911@163.com
(2016-08-12)
