恶性肿瘤腹腔淋巴结转移三维适形放疗的临床疗效观察
2016-12-05徐文静刘德干翟晨彤
徐文静,刘德干,翟晨彤,解 军
(兴化市人民医院肿瘤科,江苏 泰州 225700)
恶性肿瘤腹腔淋巴结转移三维适形放疗的临床疗效观察
徐文静,刘德干,翟晨彤,解 军
(兴化市人民医院肿瘤科,江苏 泰州 225700)
目的 观察三维适形放疗(3DCRT)治疗恶性肿瘤腹腔淋巴结转移的疗效及毒副反应。方法 入组56例恶性肿瘤腹腔淋巴结转移患者接受3DCRT,原发灶也接受了根治性手术、根治性放疗或化疗。近期疗效按WHO实体肿瘤疗效标准评价,毒副反应按RTOG标准评价。结果 治疗后KPS评分中位数提高15.4分。治疗结束后3个月,原发灶总有效率为80.4%(45/56)。近期疗效与淋巴结转移灶体积有关,病灶体积越小,效果越好。1、2、3 a生存率分别为57.1%(32/56)、30.4%(17/56)和7.1%(4/56)。I、Ⅱ度胃肠道反应发生率为55.4%(31/56)。结论 3DCRT用于恶性肿瘤腹腔淋巴结转移有较好的疗效、毒副反应较轻。
恶性肿瘤;腹腔淋巴结转移;三维适形放疗
腹腔淋巴结转移癌患者进行对症支持治疗、全身化疗等,肿瘤缓解期短、缓解率低且毒副反应较重。而有些患者则由于自身的一般状况及基础疾病,很少能耐受规律的全身化疗。采用三维适形放疗(three-dimensional conformal radiotherapy,3DCRT)治疗我院恶性肿瘤腹腔淋巴结转移患者56例,现将结果报道如下。
1 资料与方法
1.1 一般资料 入组我院2010年11月至2014年8月收治的恶性肿瘤腹腔淋巴结转移患者56例,其中男33例,女23例;中位年龄68.5(43~82) 岁;所有患者原发肿瘤部位明确,曾接受根治性手术、放疗或化疗;55例(98.2%)原发肿瘤有病理学证实,鳞癌20例(36.4%)、腺癌35例(63.6%)。原发肿瘤中,位于贲门或胃部26例(46.4%)、食管10例(17.9%)、宫颈8例(14.3%)、结直肠5例(8.9%)、胰腺5例(8.9%)、胆囊1例(1.8%)、前列腺1例(1.8%)。腹腔淋巴结转移均经超声及CT或PET-CT检查确诊。腹腔转移淋巴结数目多于3个者25例(44.6%)。腹腔转移淋巴结位于贲门胃周19例(33.9%)、下腔静脉及腹主动脉周围20例(35.7%)、盆腔7例(12.5%)、髂总动脉周围6例(10.7%)、肝门区3例(5.4%)、胰周1例(1.8%)。腹腔转移淋巴结中位体积48.4(2.0~457.7) cm3。合并胰腺转移1例(1.8%)、脑转移1例(1.8%)、腰大肌转移2例(3.6%)、骨转移4例(7.1%)、纵隔及锁骨上淋巴结转移7例(12.5%)。单纯放疗组33例,放、化疗组23例。
1.2 3DCRT方法 患者仰卧位,双手上举交叉抱肘,应用热塑体模固定。行CT模拟定位扫描,层厚为5 mm,肿瘤病灶上下端至少各扫10层。扫描图像通过网络系统传输至拓能三维计划系统。由副主任医师以上医生逐层勾画大体肿瘤体积(GTV)、临床靶体积(CTV)、计划靶体积(PTV)以及肿瘤周围重要脏器及结构,PTV为CTV外放1.0 cm,并与物理师一起根据剂量体积直方图(DVH)设计出优化的治疗方案。90%的等剂量曲线包括PTV并以该等剂量线作为处方剂量,PTV内部剂量差异小于±5%。给出肿瘤治疗剂量要求及重要器官剂量限值,处方剂量30.0~60.8 Gy,中位值50.4 Gy,1.8~2.0 Gy/次,5次/周。周围重要脏器受照量不超过其耐受剂量,肝脏60%体积≤30 Gy,双肾33%体积≤15~25 Gy,胃≤50 Gy,小肠50%体积<20~30 Gy,脊髓≤40 Gy,膀胱50%体积≤50 Gy,股骨头5%体积≤50 Gy。照射野中位体积224.0(76.9~732.2) cm3。采用6 MV X线西门子直线加速器实施治疗。
1.3 疗效及毒副反应评定标准 放疗期间观察并记录患者症状的变化,定期检查血常规及肝、肾功能,治疗结束后3个月按WHO实体肿瘤疗效评价标准进行近期疗效评价,按RTOG标准评价正常组织的毒副反应。
1.4 随访 从3DCRT治疗的第1天开始计算随访时间,末次为2014年11月,随访率100%。总结1、2和3 a局部控制率、生存率,并分析死亡原因。
1.5 统计学处理 采用SPSS 19.0进行统计学分析,生存分析应用Kaplan-Meier法,用COX风险比例模型进行多因素分析,检验水准α=0.05。
2 结果
2.1 生活质量改善情况 应用KPS评分标准评定一般状况,治疗前评分50~70分,中位数为55.1分,治疗后评分60~90分,中位数为70.5分,中位数提高15.4分。
2.2 症状改善情况 1)腹痛:治疗前43例(76.8%)患者有不同程度的腹痛、腹胀,在放疗第3~4次后症状开始减轻,治疗结束时腹痛、腹胀消失或减轻者40例,占93.0%;2)腰背痛:治疗前有6例(10.7%)患者有不同程度的腰背痛,在放疗第5~6次后症状开始减轻,治疗结束时腰背痛消失或减轻者6例,占100.0%;3)下肢水肿:治疗前有3例(5.4%)患者有轻中度指凹性下肢水肿,治疗结束时下肢水肿减轻者3例,占100.0%。
2.3 近期疗效 治疗结束后3个月,原发灶CR 19例,PR 26例,总有效率为80.4%(45/56)。病灶≤48.4 cm3组28例患者中,CR 13例,PR 12例,NC 3例,PD 0例;病灶>48.4 cm3组28例患者中,CR 6例,PR 14例,NC 4例,PD 4例,2组比较差异有统计学意义(P<0.05)。20例鳞癌患者中,CR 4例,PR 12例,NC 4例,PD 0例; 35例腺癌患者中,CR 15例,PR 14例,NC 3例,PD 3例,2组比较差异均无统计学意义(P>0.05)。原发肿瘤为贲门或胃部者总有效25例、无效1例,其有效率高于原发瘤为前列腺、胰腺和胆囊者(P<0.05),但与原发瘤为食管、结直肠和宫颈者比较差异无统计学意义(P>0.05)。放疗剂量≤50.4 Gy组29例患者中,CR 9例,PR 13例,NC 6例,PD 1例;放疗剂量>50.4 Gy组27例患者中,CR 10例,PR 13例,NC 1例,PD 3例,2组比较差异无统计学意义(P>0.05)。单纯放疗组33例患者中,CR 11例,PR 17例,NC 4例,PD 1例;放、化疗组23例患者中,CR 8例,PR 9例,NC 3例,PD 3例,2组比较差异无统计学意义(P>0.05)。
2.4 生存期 全部患者中位生存期为24.4个月,1、2和3 a生存率分别为57.1%、30.4%和7.1%。见图1。

图1 所有患者总生存曲线
2.5 放射反应 1)骨髓抑制:Ⅰ、Ⅱ度者26例,以白细胞减少和贫血征象为主;2)胃肠道反应:Ⅰ、Ⅱ度者31例,无Ⅲ、Ⅳ度。长期观察未发现肝、肾功能损伤。见表1。
2.6 影响预后的因素 生存分析显示对预后有影响的因素包括性别、原发瘤部位和合并其他部位转移(P均<0.05)。COX多因素分析结果显示合并其他部位转移是影响患者预后的独立因素。见表2、3,图2。

表1 56例恶性肿瘤腹腔淋巴结转移患者主要毒副反应影响因素因素 n(%)
2.7 死亡原因 本组26例在末次随访时间内死亡,其中14例死于再次远处转移、9例死于原发瘤复发、2例死于腹腔转移淋巴结未控或复发、1例与肿瘤无关。
3 讨论
3DCRT治疗恶性肿瘤腹腔淋巴结转移具有如下优点:1)CT增强后淋巴结转移灶明显强化、境界清楚、适形度好,放射损伤明显低于常规放疗;2)CT显示淋巴结转移灶大多为圆形,有利于三维适形靶区设计;3)对化疗敏感的病灶可能对3DCRT敏感、疗效好;4)化疗后残留的单发小病灶,3DCRT可达到根治性放疗的目的。腹腔淋巴结转移癌患者行3DCRT治疗,能明显减轻不适症状,提高生活质量、延长生存时间,同时能进一步保护周围正常组织[1]。
国内研究[2-4]报道,腹腔淋巴结转移癌患者放疗后腹痛缓解率可达80.0%~90.6%。本研究56例患者治疗后腹痛、腹胀症状缓解率为93.0%,腰背部放射痛缓解率为100.0%,下肢水肿缓解率为100.0%,在患者能耐受的治疗基础上有效提高了生活质量。
研究[5-6]显示恶性肿瘤腹腔淋巴结转移行3DCRT治疗后,局部总有效率为83.7%~92.9%,1、2、3 a生存率分别为54.0%~59.6%、21.0%~23.1%、7.0%~9.6%。国外研究[7-8]表明,精确放疗可提高腹腔淋巴结转移灶局部控制率、提高患者生活质量。本研究应用3DCRT治疗56例恶性肿瘤腹腔淋巴结转移患者,总有效率为80.4%(45/56),中位生存期为24.4个月,1、2、3 a生存率分别为57.1%、30.4%、7.1%。近期疗效和1、3 a生存率相近,而2 a生存率略高,可能是由于本组多为不伴其他部位远处转移患者。本研究中,病灶体积小者、近期疗效较好。因此容易发生腹腔淋巴结转移的原发瘤在首程治疗后,需定期检查腹部B超、CT等。发现腹腔淋巴结转移越早,治疗越及时,才可能获得更好的局部控制率。而鳞癌与腺癌的近期疗效相近,可能与姑息治疗照射剂量偏低、腺癌的分化程度低和病例数较少等因素有关。肿瘤起源部位可能影响治疗疗效,原发瘤为贲门+胃部者的近期局部有效率高达96.2%。有研究[9]显示,来源于胃癌的腹腔淋巴结转移灶对放疗敏感、剂量50 Gy即可缓解临床症状、延长总生存期。本研究结果显示,增加局部放疗剂量有提高近期疗效的趋势、但毒副反应明显增加,故尚需探讨适宜的放疗剂量。而放、化疗并不能提高近期疗效,可能与在综合治疗中,将放疗剂量降低,以保证患者能顺利完成治疗有关,因此,选择综合治疗时,既要保证局部放疗剂量,又要选择患者耐受性良好的化疗药物。张新良等[10]采用同步口服卡培他滨治疗腹腔淋巴结转移灶,可进一步提高近期疗效,而放疗毒副反应未见明显增加。

表2 56例恶性肿瘤腹腔淋巴结转移患者预后的单因素分析

表3 56例恶性肿瘤腹腔淋巴结转移患者预后的COX多因素分析
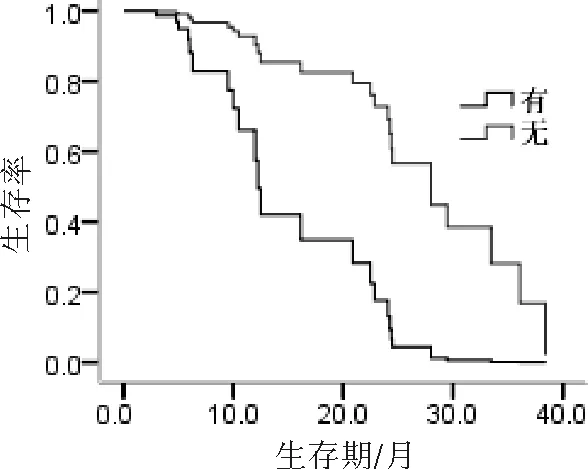
图2 有无合并其他部位转移患者生存曲线
苏景伟等[11]报道,对腹腔淋巴结转移患者预后影响的因素包括原发瘤部位、病理类型、有无合并其他部位转移、转移瘤体积和放疗剂量。本研究中影响预后的因素包括原发瘤部位、合并其他部位转移和性别。原发瘤位于贲门+胃、结直肠、宫颈的中位生存期及1、2 a生存率高于其他原发瘤者。这可能是由于进展期胃癌多为低分化腺癌、对放射线较敏感;而老年腺癌患者发生播散的风险较低也可能是相关原因。而结直肠癌、宫颈癌本身预后较好,患者常能带瘤长期生存。有无合并其他部位转移是影响本研究患者预后的因素,无其他部位转移者中位生存期,1、2、3 a生存率均高于伴有其他部位转移者。而性别也是影响预后的因素,女性患者中位生存期,1、2、3 a生存率均高于男性,可能因宫颈肿瘤预后较好。
多因素分析显示,合并其他部位转移是影响预后的独立因素,提示病期较晚、一般状况较差的患者,对治疗的耐受性较差,以及为了使危险器官的受量明显减少、重要脏器功能得以维持等考虑,这类患者的治疗强度酌情降低,可能是影响预后的原因。
本组患者的骨髓抑制和胃肠道反应均为Ⅰ、Ⅱ度,均可顺利完成治疗;剂量高和放、化疗者毒副反应发生率相对较高。本组治疗后,KPS评分中位数提高15.4,大多数患者的生活质量都有不同程度提高。在死亡患者中,由本次治疗引起者仅占7.7%(2/26),由再次远处转移引起者占53.8%(14/26),由原发瘤复发引起者占34.6%(9/26),表明再次远处转移和原发瘤复发是患者死亡的主要原因。
3DCRT治疗恶性肿瘤腹腔淋巴结转移,不但可提高肿瘤局控率、改善症状、提高生活质量,同时还可保护周围正常组织。但腹腔淋巴结转移癌3DCRT靶区界定、治疗剂量以及综合治疗等方面尚需进一步研究。
[1] Perez CA,Michalski JM,Purdy JA,et al.Three-dimensional conformal therapy or standard irradiation in localized carcinoma of prostate: preliminary results of a nonrandomized comparison[J].Int J Radiat Oncol Biol Phys,2000,47(3):629-637.
[2] 蒋勤娟,王达飞,陈胜东,等.三维适形放射治疗腹腔淋巴结转移癌23例临床观察[J].中国现代医生,2009,47(27):49-50.
[3] 王炳平.三维适形放疗治疗腹腔淋巴结转移癌临床观察[J].山东医药,2007,47(1):69.
[4] 钱杨,王健,曾昭冲,等.消化道肿瘤腹腔转移淋巴结适形放射治疗的价值[J].中国肿瘤,2009,18(9):776-778.
[5] 于龙珍,朱海文,柏会明,等.三维适形放射治疗腹腔淋巴结转移癌43例疗效分析[J].中华肿瘤防治杂志,2006,13(24):1902-1904.
[6] 牛道立,胡惠玲,盛臻,等.腹腔淋巴结转移癌三维适形放射治疗疗效分析[J].中国癌症杂志,2005,15(1):39-45.
[7] Bignardi M,Navarria P,Mancosu P,et al.Clinical outcome of hypofractionated stereotactic radiotherapy for abdominal lymph node metastases[J].Int J Radiat Oncol Biol Phys,2011,81(3):831-638.
[8] Bonomo P,Cipressi S,Saieva C,et al.Clinical outcome of stereotactic body radiotherapy for abdominal lymph node metastases[J].Tumori,2013,99(5):611-616.
[9] Sun J,Sun YH,Zeng ZC,et al.Consideration of the role of radiotherapy for abdominal lymph node metastases in patients with recurrent gastric cancer[J].Int J Radiat Oncol Biol Phys,2010,77(2):384-391.
[10]张新良,王晓萍,丁巍,等.消化道肿瘤腹腔淋巴结转移3D-CRT治疗的临床观察[J].中华肿瘤防治杂志,2011,18(13):1039-1042.
[11]苏景伟,祝淑钗,刘志坤,等.老年腹腔淋巴结转移癌患者97例三维适形放疗的疗效[J].中国老年学杂志,2012,32(19):4151-4153.
Clinical Observation of Three-dimensional Conformal Radiotherapy for Metastasis of Abdominal Lymph Node
Xu Wenjing,Liu Degan,Zhai Chentong,Xie Jun
(DepartmentofOncology,thePeople’sHospitalofXinghua,Taizhou225700,China)
Objective To evaluate the efficacy of three-dimensional conformal radiotherapy(3DCRT) for metastasis of abdominal lymph node.Methods The 56 patients with metastasis of abdominal lymph node were treated with 3DCRT.These patients had received radical therapy for their primary tumors.The efficacy and toxicities were evaluated according to WHO and RTOG criterion system.Results The median KPS score was raised 15.4 score.Three months after irradiation,the total response rate were d 80.4%(45/56).The short-term efficacy was related to the lymph node volume,the smaller the volume,the better the response.The 1-,2- and 3-year survival rates were 57.1%(32/56),30.4%(17/56) and 7.1%(4/56),respectively.The incidence of gastrointestinal toxicities in Grade Ⅰ and Ⅱ were 55.4%(31/56).Conclusion 3DCRT can be considered as an effective and feasible approach for metastasis of abdominal lymph node,the toxicities were observed.
malignant tumor; metastasis of abdominal lymph node; three-dimensional conformal radiotherapy
泰州市科技发展计划项目(编号:泰科[2012]153号)
徐文静(1981-),女,硕士,主治医师,主要从事肿瘤临床工作。E-mail:2007xuwenjing@163.com
刘德干(1963-),男,主任医师,主要从事恶性肿瘤的放疗工作。E-mail:ldgxh88@163.com
10.3969/j.issn.1673-5412.2016.05.009
R730.6;R730.55
B
1673-5412(2016)05-0400-05
2015-06-22)
