右室流出道间隔部起搏QRS时限对原有心功能不全患者影响的比较
2016-11-28蔡金明林国立吴国盛
蔡金明+林国立+吴国盛
【摘要】 目的:探讨右心室流出道(right ventricular outflow trace,RVOT)间隔部起搏QRS波时限对缓慢型心律失常伴有心功能不全患者心脏收缩功能的影响。方法:选取采用右心室间隔部起搏治疗,心室起搏比例均大于90%,并且术前合并心功能不全的患者52例。按患者起搏时QRS波时限(paced QRS duration,pQRSd)分为两组,QRS波时限<180 ms的为A组(n=26),起搏时QRS波时限≥180 ms的为B组(n=26)。测量并比较起搏器植入前和术后3个月两个不同时期的血浆N端-B型脑钠肽原(NT-pro-BNP)、左室收缩末内径(LVESD)、左室舒张末内径(LVEDD)、左室射血分数(LVEF)、起搏参数变化。结果:术前两组的NT-pro-BNP值和心脏超声指标比较,差异均无统计学意义(P>0.05);术后3个月B组的NT-pro-BNP、LVEDD、LVESD指标均明显高于A组,B组的LVEF低于A组,差异均有统计学意义(P<0.05);起搏器置入时、术后3个月两组患者起搏阀值、导线阻抗、R波高度等比较,差异均无统计学意义(P>0.05)。结论:对于伴有心功能不全并且需要安装心脏永起搏器的患者,RVOT间隔部起搏QRS波时限和术后心功能密切相关,pQRSd越宽,心功能越差。
【关键词】 心功能不全; 右室流出道; QRS波时限
【Abstract】 Objective:To observe the effects of paced QRS duration(pQRSd) on cardiac function in right ventricular outflow tract(RVOT) pacing patients who have slow arrhythmia requiring permanent pacemaker therapy associated with cardiac dysfunction.Method:52 patients associated with cardiac dysfunction,performed with right ventricular outflow tract paced,and the percentage of ventricular paced were greater than 90%,they were divided into A group(pQRSd<180 ms) and B group(pQRSd≥180 ms).NT-pro-BNP、LVEDD、LVESD、LVEF were analyzed and compared between two groups immediately after operation and 3 months after operation and observed the changes of cardiac function in patients.Result:NT-pro-BNP and cardiac ultrasound index of the two groups before operation were not statistically significant differences(P>0.05).After operation 3 months,the NT-pro-BNP,LVEDD,LVESD indexes of B group were significantly higher than those in A group,and the LVEF group of B was lower than A group,the differences were statistically significant (P<0.05).During pacemaker implantation, 3 months after surgery,two groups of patients with pacing threshold and lead impedance,R wave height,there were no significant differences (P>0.05).Conclusion:Patients with heart failure and need to be fitted with permanent cardiac pacemaker,RVOT interval paced QRS duration and postoperative cardiac function are closely related,pQRSd is wider,the heart function is poorer.
【Key words】 Cardiac dysfunction; Right ventricular outflow trace; Paced QRS duration
First-authors address:The Affiliated Hospital of Putian University,Putian 351100,China
doi:10.3969/j.issn.1674-4985.2016.30.012
安装永久性心脏起搏器是治疗症状性心动过缓的有效方法。研究显示,长期的RVA起搏会引起左心室收缩功能降低[1],对于原有心功能不全的起搏依赖患者的作用尤为明显。RVOT起搏左心室与右心室收缩的同步性较好,更能保证左心室与右心室正常的激动顺序,对心脏收缩功能的影响比右心室心尖部起搏小。研究表明,QRS波时限与左室射血分数呈负相关,QRS波时限延长是患者心力衰竭再入院、心脏性猝死及全因死亡的独立危险因素[2]。但对于RVOT起搏状态下QRS波时限延长与心功能的关系仍未完全明确,相关研究比较少。
血浆N端-B型脑钠肽原(NT-pro-BNP)是由心肌细胞合成的多肽类激素,心室的压力负荷或容量负荷过重都可以引起NT-pro-BNP分泌增多。NT-pro-BNP与左心功能受损严重程度密切相关,而且在心功能受损早期其水平就有明显改变[3]。
对于症状性心动过缓伴有心功能不全并且行RVOT间隔部起搏的患者,本文依据术后pQRSd分组,通过对术前和术后3个月NT-pro-BNP以及超声心动图的比较,评价RVOT间隔部起搏pQRSd对原伴有心功能不全的症状性心动过缓患者左心室收缩功能的影响,现报道如下。
1 资料与方法
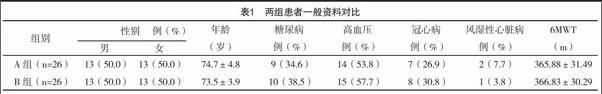
1.1 一般资料 选取2007年1月-2013年1月在本院住院期间因为有症状性心动过缓合并原有心功能不全在本院植入心脏起搏器的患者。适应证:年龄>18岁且≤80岁;符合最新欧洲心律学会/欧洲心脏病学会(EHRA/ESC)起搏器植入的Ⅰ或者Ⅱa类适应证标准[4-5]。排除肾功能不全者、心房颤动者、急性左心衰竭、急性冠脉综合征者,其他各种严重的内外科疾病或肿瘤患者。术后起搏器门诊规律随访,筛选心室起搏比例均大于90%的患者52例,其中男26例(50%),女26例(50%),平均年龄(74.13±4.44)岁;其中伴发高血压者29例(55.8%),冠心病15例(28.8%),糖尿病19例(36.5%),风湿性心脏病3例(5.8%)。在起搏植入前及术后3个月分别测试患者心电图标准Ⅱ导联QRS波时限、NT-pro-BNP水平,并同时进行心脏超声检查。按植入起搏器后即刻pQRSd分为A组(pQRSd<180 ms)26例和B组(pQRSd≥180 ms)
26例。两组患者的性别、年龄、糖尿病、高血压病、冠心病、风湿性心脏病以及术前心功能(采用6 min步行试验评价)等构成比例方面比较,差异均无统计学意义(P>0.05),具有可比性,见表1。本组研究获得本院伦理委员会批准,患者知情同意。
1.2 研究方法
1.2.1 术前准备 (1)入院时由经验丰富的医师采用6 min步行试验评价心功能状况。(2)所有入组患者均接受包括β受体阻滞剂、ACEI、ARB以及醛固酮受体拮抗剂等药物在内的标准抗心衰治疗。(3)两组患者术前均检查标准12导联心电图和超声心动图,术前均签署手术知情同意书[6-7]。
1.2.2 电极植入 RVOT间隔部起搏采用潘涛等[8]RVOT间隔部位起搏定位标准;在X线左前斜45°(LAO45°)和RAO30°投照下电极固定于右室流出道间隔部。术后立即为所有患者监测右心室电极起搏参数并记录起搏心电图。植入双腔起搏器的患者将心房电极固定于右心耳处[9]。
1.3 观察指标
1.3.1 pQRSd测量 pQRSd定义为从起搏信号起点到同一导联QRS波群终点的时限。在常规体表心电图中选择pQRSd最宽的导联,连续测量3个起搏QRS波时限后取平均值作为最终pQRSd[10],由本院心电图室专人完成。
1.3.2 NT-pro-BNP水平检测 所有研究对象均于清晨空腹静脉采血5 mL后送检验科,在0.5 h内采用NT-pro-BNP检测试剂、定标液和质控品测定NT-pro-BNP水平[11]。检测采用Getein1600全自动荧光免疫定量分析仪。由本院检验科专人完成。
1.3.3 心脏彩超检查 采用美国GE-Vivid 7型超声仪,取标准胸骨旁左心室长轴切面,测量VESD、LVEDD)和LVEF。操作均由本院彩超室专人完成。
1.3.4 其他指标 对两组患者起搏器置入时、术后3个月的起搏阀值、导线阻抗、R波高度等参数进行测定。
1.4 统计学处理 使用SPSS 13.0统计软件包处理数据,计量资料用(x±s)表示,比较采用t检验;计数资料以率(%)表示,比较采用 字2检验,P<0.05为差异有统计学意义。
2 结果
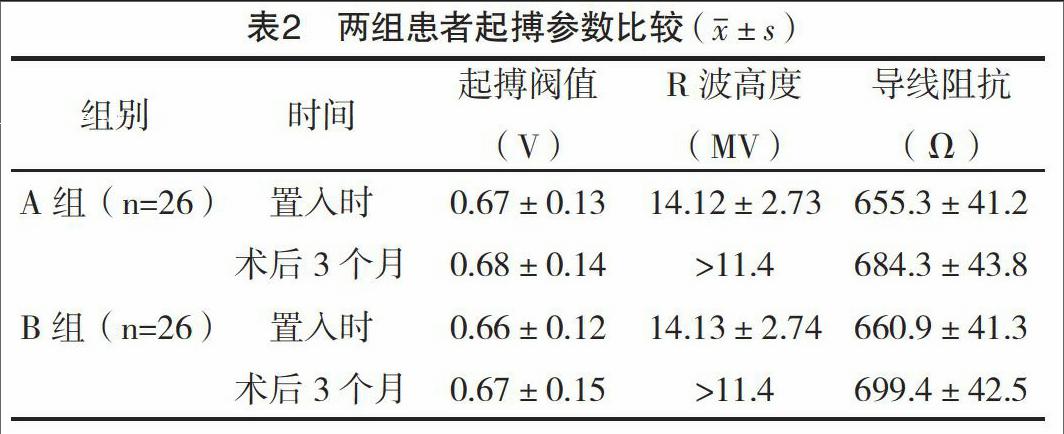
2.1 起搏器置入时、术后3个月起搏相关参数比较 两组患者的起搏阀值、导线阻抗、R波高度等比较,差异均无统计学意义(P>0.05),见表2。
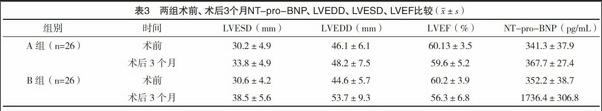
2.2 两组术前、术后3个月NT-pro-BNP、LVEDD、LVESD、LVEF比较 术前两组的NT-pro-BNP值和心脏超声指标比较,差异均无统计学意义(P>0.05);术后3个月B组的NT-pro-BNP、LVEDD、LVESD指标均明显高于A组,B组的LVEF低于A组,差异均有统计学意义(P<0.05),见表3。
3 讨论
目前认为以心房为基础的起搏是最好的起搏模式,能减少房颤和心力衰竭的发生。双腔起搏器应该避免不必要的右心室起搏,但如果心室起搏是必须的,则要改变起搏电极所在的部位,也就是起搏器应尽可能近似地模拟心脏自身的传导系统的功能[12]。
右室心尖部起搏使左心室和右心室激动从心尖部逆行向心底部传布,改变了左心室和右心室收缩方向和收缩顺序,并且左、右心室间收缩及舒张协调性丧失,导致心肌机械重构和电重构,引起心腔扩大,从而影响心脏泵血功能[13-14],这种影响在心功能不全患者更加显著[15]。RVA起搏导致的心电图QRS波时限变宽所反映的心室内传导阻滞与心功能下降有关,同时也与心功能不全患者的死亡率明显相关[16]。
右心室流出道间隔部更靠近希氏束,RVOT间隔部起搏接近同步地激动左心室肌与右心室肌,可产生类似正常的心脏激动顺序,更符合生理性起搏的要求[17]。RVOT间隔部起搏缩短了左、右心室除极时间差,改善了左心室与右心室收缩的同步性,同时消除了起搏器激动与正常心脏激动之间的矛盾性运动,从而减少了二尖瓣反流,减少了起搏对血流动力学和心功能的不利影响。对于伴有心功能不全的患者来说,RVOT间隔部起搏更能保护心功能。但对于RVOT起搏状态下pQRSd延长与心功能的关系的研究比较少。
体表心电图QRS波时限代表着心室激动的同步性,右心室起搏患者pQRSd与左心收缩功能具有良好的相关性,其可能的机制有:(1)高比例右室起搏致使心脏传导紊乱、收缩不协调,引起心脏组织重构和电重构,最终引起心功能下降;(2)在右室起搏情况下,右室起搏电极刺激右室心尖部或右室间隔部,右心室比左心室提早激动,左、右心室收缩不同步,左室射血分数减低;(3)由于右室起搏电极通过三尖瓣致使不同程度三尖瓣返流,导致右心室容量负荷增加,肺循环血容量增加,从而导致左室结构及功能的改变[18-19]。Mithilesh等[20]的研究表明,体表心电图QRS波时限延长是心电不同步及左室收缩功能不全的重要标志。Miyoshi等[21]发现,右室心尖部起搏患者的pQRSd与左心室扩大和心脏收缩功能降低相关,并认为pQRSd≥190 ms可以作为预测左心室功能受损的阈值。
本研究发现,术后3个月随访相对稳定,未出现严重不良事件,虽两组患者起搏阀值、导线阻抗、R波高度等比较,差异均无统计学意义(P>0.05),但RVOT间隔部起搏术后3个月,B组患者的血浆NT-pro-BNP水平、LVEDD均明显高于A组(P<0.05),B组患者的LVEF较A组明显降低(P<0.05)。说明RVOT间隔部起搏患者的心功能与其pQRSd显著相关,同时提示pQRSd增宽可以作为预测心功能的恶化因子。对于心功能不全的患者来说,RVOT间隔部起搏手术中优选pQRSd比较窄的部位固定心室起搏电极,有利于减缓原来合并心功能不全需要起搏器治疗患者心功能的进一步恶化。
参考文献
[1] Rosenqvist M,Lsaaz K,Botvinick E H,et al.Relative importance of activation sequence compared to atrioventricular synchrony in left ventricular function[J].Am J Cardiol,1991,67(2):148-156.
[2] Hummel S L,Skorcz S,Koelling T M.Prolonged electrocardiogram QRS duration independently predicts long-term mortality in patients hospitalized for heart failure with preserved systolic function[J].J Card Fail,2009,15(7):553-560.
[3]杨靖,胡琼.氨基末端钠尿肽(NT-pro-BNP)的最新进展和临床应用[J].医学检验与临床,2011,22(1):76-77.
[4] Brignole M,Auricchio A,Baron-Esquivias G,et al.2013 ESC guidelines on cardiac pacing and cardiac resynchronization therapy:the task force on cardiac pacing and resynchronization therapy of the European Society of Cardiology (ESC).Developed in collaboration with the European Heart Rhjrthm Association(EHRA)[J].Europace:European pacing, arrhythmias, and cardiac electrophysiology {journal of the working groups on cardiac pacings arrhythmias and cardiac cellular electrophysiology of the European Society of Cardiology,2013,15:1070-1118.
[5]邢智,刘志强,何鹏义,等.DDD模式下右心室心尖部起搏与右心室流出道间隔部起搏的临床对比研究[J].中华临床医师杂志(电子版),2014,14(11):1984-1988.
[6]陈小卫,黄志文,田丽红,等.比较右室流出道间隔部和中位室间隔部起搏参数及其对心功能的影响[J].中国医学前沿杂志(电子版),2014,9(12):40-43.
[7]田杰,卢建刚,曾秋蓉,等.右心室心尖部和右心室流出道间隔部起搏对老年患者心功能的影响[J].中华老年心脑血管病杂志,2013,15(11):1208-1209.
[8]潘涛,江洪,杨波,等.左室流出道不同部位起搏体表心电图的形态特征研究[J].中国心脏起搏与心电生理杂志,2002,16(5):338-340.
[9]周根青.QRS波时限延长与心功能不全[J].中国心脏起搏与心电生理杂志,2011,25(3):266-269.
[10]帕尔哈提·吐尔逊,祖丽皮亚·米吉提,姜述斌,等.右心室流出道间隔部起搏对左心室功能的影响[J].中华老年心脑血管病杂志,2011,13(6):515-518.
[11]刘彤,程宇彤,Forfia Paul,等.肺动脉高压右心室流出道血流频谱与右心功能的关系[J].心肺血管病杂志,2011,30(2):129-132,139.
[12]蔡金明,刘文捷,吴国盛,等.右室流出道间隔部起搏和右心室心尖部起搏对心电图QRS宽度影响的比较[J].福建医药杂志,2012,34(3):9-11.
[13]覃兴航,周国庆,黄志东,等.右室流出道间隔部与心尖部起搏的急性血流动力学对比研究[J].广西医科大学学报,2012,29(4):565-566.
[14]郭诗伟,华伟,张澍.右心室间隔部起搏的血流动力学研究[J].中国介入心脏病学杂志,2005,13(2):81-83.
[15] Lewicka-Nowak E,Dabrowska-Kugacka A,Tybura S,et al.
Right ventricular apex versus right ventricular outflow tract pacing: prspective,randomised,long-term clinical and echocardiographic evaluation[J].Kardiol Pol,2006,64(10):1082-1091.
[16] Tse H F,Yu C,Wong K K,et al.Functional abnormalities in patients with permanent right ventricular pacing the effects of sites of electrical stimulation[J].J Am Coil Cardiol,2002,40(8):1451-1458.
[17]李萍,石泉,程晓曙,等.右室流出道间隔部和心尖部起搏对心功能和重构的影响[J].中国心脏起搏与心电生理杂志,2011,25(1):31-33.
[18]蓝荣芳,徐伟,吉文庆,等.右室流出道间隔部起搏与右室心尖部起搏对心室同步化的影响[J].实用医学杂志,2011,27(20):3696-3698.
[19]盛富强,贺茂荣,费萍燕,等.右室流出道间隔部与右室心尖部起搏对老年病态窦房结综合征患者左室功能影响的对比研究[J].中国全科医学,2014,12(20):2396-2398,2402.
[20] Mithilesh K,Kuruvilla C,Ashwini B,et al.Prolonged QRS duration(QRS≥170 ms)and left axis deviation in the presence of left bundle branch block:a marker of poor left ventricular systolic function[J].Am Heart J,2001,142(5):756-760.
[21] Miyoshi F,Kobayashi Y,Itou H,et al.Prolonged paced QRS dura-tion as a predictor for congestive heart failure in patients with right ventricular apical pacing[J].Pacing Clin Electrophysiol,2005,28(11):1182-1188.
(收稿日期:2016-06-16) (本文编辑:郎威)
