黄体酮治疗早期先兆流产的临床效果研究
2016-11-28奚旭霞陈新华陈学勤张燕翔
奚旭霞+陈新华+陈学勤+张燕翔

【摘要】 目的:探讨补充黄体酮对血清孕酮和β-hCG水平不同的早期先兆流产患者妊娠结局影响。方法:选取2015年2月-2016年1月本院收治的有1次以上自然流产史或先兆流产症状的妊娠患者278例作为研究对象,根据首次就诊孕酮水平不同将其分为四组,其中第Ⅳ组(孕酮≥80 nmol/L)作为对照,其他三组均给予补充黄体酮治疗。采用放射免疫分析法进行血β-hCG检测,采用电化学发光法技术进行孕酮检测。结果:治疗前各组间β-hCG和孕酮比较差异均有统计学意义(P<0.01);治疗后第Ⅱ组和第Ⅲ组无胚停患者血清β-hCG和孕酮含量均明显提高;第Ⅰ组、第Ⅱ组和第Ⅳ组孕妇流产率和足月分娩率比较差异均有统计学意义(P<0.05),但第Ⅲ组和第Ⅳ组比较差异无统计学意义(P>0.05)。结论:联合监测妊娠早期血β-hCG和孕酮水平可增强预测孕早期先兆流产的准确性,给予补充黄体酮有效提高了保胎治疗的成功率,是一种值得临床积极推广的诊治方法。
【关键词】 先兆流产; β-hCG; 孕酮; 临床诊治
【Abstract】 Objective:To investigate the effect of pregnancy outcome about supplementation progesterone in patients with different serum progesterone and β-hCG levels for early threatened abortion.Method:From February 2015 to January 2016,278 cases of one natural abortion at least or early threatened abortions pregnant women in our hospital were selected as the research objects,they were divided into four groups according to the different progesterone levels for the first time,Ⅳ group(progesterone≥80 nmol/L) as control group,the other three groups were given supplemental progesterone treatment.Blood β-hCG were detected by radioimmunoassay method,progesterone were detected by electrochemical luminescence method.Result:Before treatment,there were significant differences among all groups in comparison of β-hCG and progesterone(P<0.05).The levels of serum β-hCG and progesterone were significantly increased after treatment in Ⅱ group and Ⅲ group .There were significant differences in abortion rate and term birth rate between I group,Ⅱ group and Ⅳ group(P<0.05),but there was no significant difference between Ⅲ group and Ⅳ group(P>0.05).Conclusion:Combined monitoring the levels of β-hCG and progesterone can increase the predictive accuracy of early threatened abortion, supplementary progesterone can effectively improve the success of fetus protection,is worthy of clinical popularization diagnostic and therapeutic method.
【Key words】 Threatened abortion; β-human chorionic gonadotropin; Progesterone; Clinical diagnosis and treatment
First-authors address:The First Peoples Hospital of Wuhu City,Wuhu 241000,China
doi:10.3969/j.issn.1674-4985.2016.30.009
早期先兆流产一般是指妊娠12周前,孕妇因阴道的少量流血继而出现阵发性的下腹痛或者腰痛。盆腔检查过程中可能出现宫口未开,胎膜完整,无妊娠物排出,子宫大小与孕周相符的现象[1]。早期流产的病因很多,如胚胎染色体异常、母体全身性疾病、生殖器官发育异常、免疫及创伤、内分泌异常等因素导致病理妊娠黄体功能不全等。其中,15%~30%早期先兆流产是内分泌因素造成的[2]。绝大多数先兆流产患者均是出现了下腹痛、阴道流血等显著症状后才到医院诊治,极易延误病情,如若不能及时发现并加以治疗,随之可能使症状加重导致流产。目前,一般利用超声影像学检测和胎心搏动等指标预测早期先兆流产,但诊断准确率较低,对患者保胎治疗的意义不明显。
黄体酮(又名孕酮)和人绒毛膜促性腺激素(β-hCG)对维持孕妇的正常妊娠和先兆流产妊娠中的预后评估具有重要的临床意义[3-5]。黄体酮是由卵巢黄体分泌的一种天然孕激素,对早期先兆流产患者保胎治疗具有积极作用[6]。诸多学者开展了利用补充黄体酮预防和治疗早期先兆流产的相关研究工作[7-10]。本研究通过回顾性选取本院符合纳入标准的278例孕妇作为研究对象,对比患者血清β-hCG及孕酮的检测情况,给予黄体酮治疗,探讨其对保胎治疗的临床指导意义,以期为提高先兆流产早期诊断率及有效评估先兆流产的预后提供科学理论依据,现报道如下。
1 资料与方法
1.1 一般资料 回顾性分析2015年2月-2016年1月本院收治的有1次以上自然流产史或有先兆流产症状的妊娠患者278例,年龄22~38岁,中位年龄28.5岁;初次就诊孕5~8.5周,平均6.75周,均无吸烟史。纳入标准:(1)具有1次以上自然流产史或停经后少量阴道流血或B超发现蜕膜下出血等先兆流产者;(2)无子宫畸形、子宫肌瘤或者宫颈松弛等子宫异常;(3)无内外科合并症;(4)无不孕不育抗体异常和染色体异常;(5)检测无弓形虫、风疹病毒、单纯疱疹感染;(6)患者知情同意。根据首次就诊孕酮水平不同将其分为四组,第Ⅰ组26例(孕酮值≤30 nmol/L),第Ⅱ组83例(孕酮值
31~50 nmol/L),第Ⅲ组87例(孕酮值51~80 nmol/L),
第Ⅳ组82例(孕酮值≥80 nmol/L)。各组患者年龄与停经月份比较差异均无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1 孕周确定 B超测孕囊与末次月经相差不大的按末次月经确定孕周;月经不规则者根据B超检测孕囊等方法联合确定孕周。
1.2.2 临床指标监测 从孕妇初次就诊开始监测,以后每周监测血β-hCG及孕酮水平,孕10周以后只监测孕酮水平直至孕12周,当发现血β-hCG及孕酮下降,及时复查B超了解胚胎是否存活。初次就诊开始行B超检查,自发现心管搏动后每4周复查B超1次,直至孕11~13+6周行胎儿颈项透明层(NT)检查。
1.2.3 治疗方案 应第Ⅰ组患者要求保胎,同时向孕妇及家属说明保胎的成功性很低,如B超提示孕囊发育不正常,则无保胎价值,建议终止妊娠。嘱四组孕妇均卧床休息,避免劳累和剧烈运动,禁性生活,保持精神放松并口服维生素E 100 mg/d及叶酸0.4 mg/d。第Ⅰ、Ⅱ、Ⅲ组患者给予黄体酮口服100 mg/次,2 次/d,黄体酮40 mg/次,肌内注射,1 次/d。无胚停患者每周根据检测血β-hCG及孕酮水平,当孕酮值≥80 nmol/L时调整用药量,至孕12周后监测孕酮情况下将黄体酮渐减量,孕13周±2 d停止;考虑第Ⅳ组为非内分泌异常所致的先兆流产,可不予黄体酮治疗,将其作为对照组,每周进行血β-hCG及孕酮水平检测。
1.3 统计学处理 使用SPSS 19.0软件对所得数据进行统计学分析,计量资料以(x±s)表示,比较采用t检验,计数资料以率(%)表示,多组间比较采用 字2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 四组患者治疗前后血清β-hCG含量比较 治疗前各组间β-hCG含量比较差异均有统计学意义(P<0.01);治疗1周后,第Ⅰ组血清β-hCG基本无变化(P>0.05),孕10周无胚停患者仅1例,样本量过少导致无法进行统计检验;第Ⅱ组和第Ⅲ组经过治疗1周和孕10周阶段的血清β-hCG含量与治疗前比较差异均有统计学意义(P<0.05);第Ⅲ组与第Ⅳ组血清β-hCG比较差异无统计学意义(P>0.05);第Ⅱ组和第Ⅲ组患者进行保胎治疗至孕10周,血清β-hCG含量均得到明显提高,但与第Ⅳ组比较差异均无统计学意义(P>0.05),见表1。
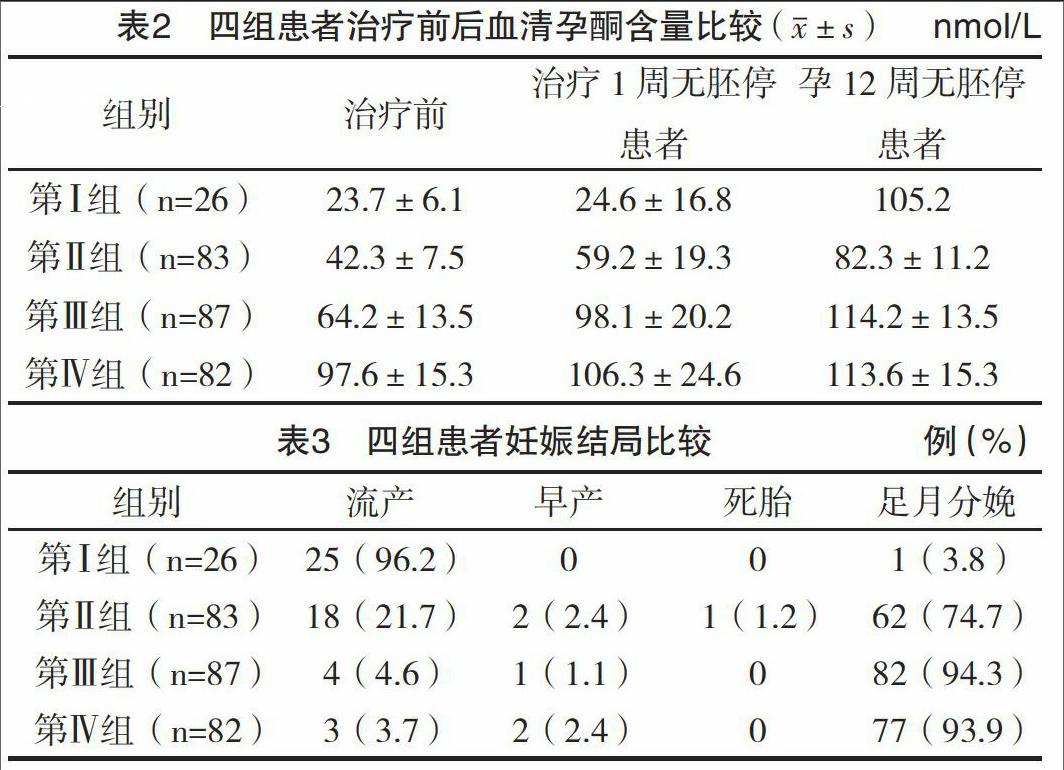
2.2 四组患者治疗前后血清孕酮含量比较 治疗前各组间孕酮含量比较差异均有统计学意义(P<0.01);治疗1周后,第Ⅰ组血清孕酮基本无变化(P>0.05);第Ⅱ组和第Ⅲ组血清孕酮较治疗前比较差异均有统计学意义(P<0.05);第Ⅲ组与第Ⅳ组血清孕酮比较差异无统计学意义(P>0.05);第Ⅱ组和第Ⅲ组患者进行保胎治疗至孕12周,血清孕酮含量均得到明显提高,但与第Ⅳ组比较差异均无统计学意义(P>0.05),见表2。
2.3 四组患者妊娠结局比较 第Ⅰ组患者经积极保胎治疗后,25例出现阴道流血增多,超声提示胎囊形态异常,无胎心胎芽而行清宫术,足月分娩率为3.8%(1/26);第Ⅱ组患者足月分娩率为74.7%(62/83);第Ⅲ组患者足月分娩率为94.3%(82/87);第Ⅳ组患者足月分娩率为93.9%(77/82)。第Ⅰ组、第Ⅱ组和第Ⅳ组孕妇流产率和足月分娩率比较差异均有统计学意义(P<0.05),而第Ⅲ组和第Ⅳ组比较差异无统计学意义(P>0.05),见表3。
3 讨论
先兆流产是常见的产科疾病之一,在妊娠早期约30%的妇女经历了阴道流血和/或下腹痛,10%~20%的宫内妊娠发生自然流产[11]。临床上先兆流产的治疗原则是积极保胎,由于先兆流产发病原因复杂,并不是所有患者都能发展为良好妊娠结局,给患者带来生理和心理上的损害。近年来,诸多学者围绕预测和降低早期先兆流产率进行了大量研究,积极探索先兆流产早期诊断和妊娠结局相关的辅助指标[12-14]。利用检测人绒毛膜促性腺激素(β-hCG)及孕酮指标来预测和评估早期先兆流产是目前热点课题。据研究显示,β-hCG是妇女受孕后由合体滋养层细胞分泌的一种糖蛋白激素,刺激月经黄体发育成妊娠黄体,孕早期孕酮产自妊娠黄体。孕妇停经后第5~8周,是胚胎与黄体功能处于交替更换时期,此阶段若滋养细胞的活性下降,则可能导致妊娠黄体发育不良,激素释放水平降低,孕妇体内的β-hCG及孕酮水平异常下降,且无法维持妊娠期的稳定,出现先兆流产的迹象[15-16]。孕酮能通过使免疫系统转向产生辅助细胞(Th2)反应维持胚胎的生存,如不及时调整和补充孕激素,容易导致胚胎出现胚胎发育停止、先兆流产等异常情况[17]。有研究表明,血清中的β-hCG与孕酮含量之间具有关联性,孕妇的β-hCG及孕酮指标与胚胎着床存活率是息息相关的[16,18]。妊娠早期,β-hCG可促进孕酮的分泌,而孕酮又可促进胚胎在子宫内正常成长和健康发育。随着妇女孕周的增加,血液中的β-hCG及孕酮含量逐渐升高,促进胎盘形成和绒毛的发育,延长黄体寿命,达到不断分泌雌激素以维持妊娠的作用。本研究可见,给予第Ⅱ组、第Ⅲ组补充黄体酮发现,随着孕妇孕周增加,体内β-hCG及孕酮含量均同步升高,进而可以维持正常妊娠。
黄体酮是目前最常用的黄体支持药物[19]。朱莉[20]研究认为,黄体酮是一种天然孕激素,是治疗黄体功能障碍所导致的早期先兆流产病症的经典用药。因此,笔者探究血清β-hCG及孕酮的检测对妊娠结局预测准确性的同时,根据孕妇个体情况给予黄体酮进行治疗。本研究显示,孕酮值为≤30 nmol/L的保胎成功率很低,仅3.8%;予以补充黄体酮有效提高了孕酮值为31~80 nmol/L孕妇的足月分娩率,分别达到74.7%和94.3%。监测β-hCG和孕酮对早期先兆流产有较好的预测价值,同时给予补充黄体酮,对降低早期先兆流产率,改善其妊娠结局具有重要的临床意义,此结论与过去一些学者的研究结果相一致。
综上所述,联合监测妊娠早期血β-hCG及孕酮的浓度可增强预测孕早期先兆流产的准确性,及时发现妊娠黄体分泌不足,根据孕妇个体情况给予黄体酮进行治疗,减少早期先兆流产的发生率,降低由激素原因引起的流产,有效提高了保胎治疗的成功率,为保胎治疗提供了一定的指导价值,是一种值得临床积极推广的诊治方法。
参考文献
[1]廖新梅.检测血β-hCG及孕酮对保胎治疗的指导[J].中国医学创新,2015,12(33):67-70.
[2]董源芬,张云.血清孕酮、雌二醇在早孕先兆流产的临床应用[J].中国优生与遗传杂志,2016,24(6):63.
[3]白素芳,刘云婷,张伟芬,等.血清β-HCG联合孕酮在异位妊娠早期诊断中的应用[J].长春中医药大学学报,2015,8(6):1277-1278.
[4]贺娟.血清E2、P、β-HCG 与妊娠早期孕妇先兆流产的相关性分析[J].中国优生与遗传杂志,2016,24(7):55-57.
[5]赵杨,闻安民,梁洁玲,等.血β-HCG、孕酮、雌二醇和B 超检查预测宫内妊娠早期阴道流血结局[J].中山大学学报(医学科学版),2015,36(1):108-113.
[6]李姣红,余悦满,刘润改.黄体酮注射液Z径路肌内注射法的应用效果[J].解放军护理杂志,2014,31(5):31-33.
[7]王敏娜.黄体酮治疗早期先兆流产76例临床分析[J].中国医学创新,2015,12(22):17-18.
[8]王荣,邹立波.黄体酮阴道凝胶联合地屈孕酮治疗不明原因早期复发性流产疗效观察[J].中国妇幼保健,2016,31(12):2518-2520.
[9]张俊丽,阮祥燕.孕激素与早期妊娠预防及治疗[J].首都医科大学学报,2013,34(4):494-495.
[10]邹红艳,李维麟,王细林,等.黄体酮阴道缓释凝胶在多周期IVF/ICSI-ET黄体支持中的应用价值[J].实用妇产科杂志,2013,29(4):312-315.
[11] Verhaegen J,Gallos I D,van Mello N M,et al.Accuracy of single progesterone test to predict early pregnancy outcome in women with pain or bleeding: meta-analysis of cohort studies[J].BMJ,2012,345(274):e6077.
[12]杨艳,蔺雪晴,黄楠,等.EMAb、血清β-hCG及黄体酮联合预测早孕先兆流产结局[J].检验医学与临床,2012,9(15):1844.
[13]蒋小平,陆晓兰,姚文颖,等.CA125、β-hCG、孕酮对早期先兆流产结局的预测[J].中国临床医学,2013,20(2):1891.
[14]陈海燕,刘江泽,胡小韦,等.子宫螺旋动脉血流参数结合血清抑制素A 在先兆流产中的应用价值[J].右江医学,2013,41(3):346.
[15]杜顺珍,杨勇.血清HCG和孕酮水平监测在早期先兆流产中的临床应用[J].河北医药,2014,32(4):552-554.
[16]樊晓然.血清β-hCG及孕酮检测在先兆流产的临床应用[J].实用临床医药杂志,2014,18(3):113-115.
[17] Shah D,Nagarajan N.Luteal insufficiency in first trimester[J].Indian J Endocrinol Metab,2013,17(1):44-49.
[18]任翠云,李婉.阴道超声结合血清β-hCG、孕酮测定对诊断早期输卵管妊娠的价值[J].中国妇幼健康研究,2015,53(2):381-382.
[19]季晓微,洪燕,赵晓明,等.黄体酮阴道缓释凝胶在IVF/ICSI-ET周期作为黄体支持的临床结局[J].生殖与避孕,2014,34(5):363-367.
[20]朱莉.保胎灵片与益玛欣黄体酮胶囊治疗先兆流产的疗效对比[J].中国药业,2013,22(12):133-134.
(收稿日期:2016-08-23) (本文编辑:李颖)
