颈椎前路融合术后邻近节段退变的临床研究
2016-11-24潘爱星杨晋才海涌周立金陈小龙
潘爱星 杨晋才 海涌 周立金 陈小龙
. 脊柱外科 Spine surgery .
颈椎前路融合术后邻近节段退变的临床研究
潘爱星杨晋才海涌周立金陈小龙
目的研究颈椎前路融合术后邻近节段退变 ( adjacent segment degeneration,ASD ) 的发生率及其对临床疗效的影响。方法对 2008 年 5 月至 2013 年 5 月,于我院行颈椎前路融合术治疗颈椎病的 60 例患者进行临床及影像学评价,其中男 32 例,女 28 例;年龄 41~77 岁,平均 ( 57.25±8.52 ) 岁;单节段融合10 例,双节段融合 26 例,3 节段融合 20 例,4 节段融合 4 例。所有患者在术前及末次随访时进行疼痛视觉模拟评分 ( visual analogue scale,VAS )、日本骨科学会 ( Japanese Orthopaedic Association,JOA ) 及颈椎功能障碍指数 ( neck disability index,NDI )。在颈椎 X 线上测量颈椎前凸角、邻近节段椎间隙高度、邻近节段骨赘大小;在颈椎 MRI 上测量邻近节段椎管矢状径及评估邻近节段椎间盘 Miyazaki 退变分级。统计并分析随访时ASD 的发生率及其对临床疗效的影响。结果本组随访 2~7 年,平均 ( 3.93±1.76 ) 年。末次随访时颈椎前凸角较术前有明显改善 ( P<0.05 );上位邻近节段椎间隙高度较术前无明显变化 ( P>0.05 ),下位邻近节段椎间隙高度较术前明显减小 ( P<0.05 );上、下邻近节段骨赘较术前有明显增大 ( P<0.05 );上、下邻近节段椎管最大矢状径较术前有明显减小 ( P<0.05 );上、下邻近节段椎间盘 Miyazaki 分级均有明显退变表现。按 ASD诊断标准,ASD 的发生率为 50.0% ( 30 / 60 ),其中单纯上位邻近节段发生 ASD 18 例 ( 30.0% ),单纯下位邻近节段发生 ASD 8 例 ( 13.3% ),上、下邻近节段均发生 ASD 4 例 ( 6.7% )。融合节段上位 ASD 发生率高于下位ASD 发生率,两者差异有统计学意义 ( P<0.05 )。短节段融合组 ( 单、双节段 ) ASD 发生率 55.5% ( 20 / 36 ) 与长节段融合组 ( 3~4 节段 ) ASD 发生率 41.7% ( 10 / 24 ) 相比,两者差异无统计学意义 ( P>0.05 )。结论颈椎前路融合术使 ASD 加速,ASD 多发生于上位邻近节段,短节段融合患者与长节段融合患者 ASD 发生无明显差异。
颈椎;颈椎病;脊柱融合术;邻近节段退变
颈椎病是常见的脊柱退行性疾病。自 20 世纪 50年代 Cloward 等[1]首次介绍了颈椎前路减压融合术( anterior cervical discectomy and fusion,ACDF ) 起,颈椎融合术便一直被广泛使用,成为外科治疗颈椎疾患的标准术式。但是,颈椎融合术后邻近节段椎间盘应力增加,导致的邻近节段退变 ( adjacent segment degeneration,ASD ) 越来越引起人们的关注。既往文献报道颈椎融合术后长期随访 ASD 发生率在 6.0%~73.2% 不等[2-4]。2008 年 5 月至 2013 年 5 月,我院行ACDF 治疗 60 例颈椎病患者,对其进行长期随访研究,探讨融合术后 ASD 的发病率及其相关特点。
资料与方法
一、入组与排除标准
1. 入组标准:( 1 ) 明确诊断为颈椎病患者;( 2 )行前路融合术;( 3 ) 临床随访 2 年及以上且获得完整影像学资料 ( 含术前及随访颈椎 MRI ) 患者;( 4 )患者对本研究知情同意。
2. 排除标准:( 1 ) 诊断为外伤或肿瘤患者;( 2 )临床随访时间不足 2 年或影像学资料不完整者;( 3 )行动态内固定手术患者;( 4 ) 合并其它系统性疾病无法完成临床评估的患者。
二、一般资料
本组 60 例,其中男 32 例,女 28 例;年龄 41~77 岁,平均 ( 57.25±8.52 ) 岁;单节段融合 10 例,双节段融合 26 例,3 节段融合 20 例,4 节段融合4 例。
三、影像学测量与评价
患者术前、术后及末次随访均行颈椎正、侧位X 线检查,同时术前及末次随访行颈椎 MRI 检查。在 PACS 影像阅读系统内测量 X 线侧位片上的颈椎曲度、邻近节段椎间隙高度、邻近节段骨赘大小;在颈椎 MRI 上评估邻近节段椎间盘退变分级及测量邻近节段椎管最大矢状径值的变化。
对比患者术前、术后早期及末次随访时的影像学表现。参考既往文献,ASD 的影像学诊断标准为对比末次随访及术前 X 线片与 MRI,若出现以下情况之一即可诊断:( 1 ) 邻近节段椎间隙下降>2 mm;( 2 ) 骨赘增加>2 mm;( 3 ) MRI 上邻近节段椎间盘突出压迫硬膜>2 mm 或椎管矢状径减小 2 mm[5]。
四、临床评估
采用疼痛视觉模拟评分 ( visual analogue scale,VAS ) 和日本骨科协会 ( Japanese Orthopaedic Association,JOA ) 评分、颈椎功能障碍指数 ( neck disability index,NDI ) 评估患者术前及末次随访时的症状改善程度。
五、统计学处理
所有数据使用 SPSS 18.0 软件进行统计学分析。所得数据用±s 表示,术前、术后及随访的计量数据进行 t 检验或秩和检验,对计量资料进行 χ2检验。P<0.05 为差异有统计学意义。
结 果
一、颈椎前凸角
本组随访时间 2~7 年,平均 ( 3.93±1.76 ) 年。末次随访时颈椎前凸角较术前有明显改善,差异有统计学意义 ( P<0.05 )。按照融合节段的数量分为单节段组、双节段组、3 节段组和 4 节段组,各组之间进行秩和检验,结果显示各组之间对颈椎前凸角的恢复差异无统计学意义 ( P>0.05 ) ( 表1,图 1 )。
二、ASD
上位邻近节段椎间隙高度较术前无明显变化( P>0.05 ),下位邻近节段椎间隙高度较术前明显减小,差异有统计学意义 ( P<0.05 );上、下邻近节段骨赘较术前有明显增大,差异有统计学意义 ( P<0.05 );上、下邻近节段椎管最大矢状径较术前有明显减小,差异有统计学意义 ( P<0.05 ) ( 表2 )。在椎间盘退变 Miyazaki 分级方面,上、下邻近节段椎间盘均有明显退变表现 ( 表3、4 )。
按照 ASD 影像诊断标准,颈椎前路融合术后长期随访 ASD 的发生率为 50.0% ( 30 / 60 ),其中单纯上位 ASD 发生率为 30.0% ( 18 / 60 ),单纯下位 ASD发生率为 13.3% ( 8 / 60 ),上、下邻近节段均发生ASD 的发病率为 6.7% ( 4 / 60 )。融合节段上位 ASD发生率较下位 ASD 发生率较高,差异有统计学意义( P<0.05 )。
表1 术前及末次随访时颈椎前凸的变化 (± s,° )Tab.1 The changes of the cervical lordosis preoperatively and at the final follow-up (± s, ° )
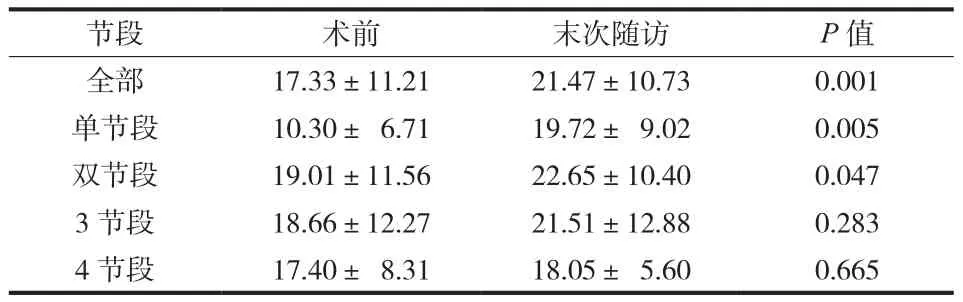
表1 术前及末次随访时颈椎前凸的变化 (± s,° )Tab.1 The changes of the cervical lordosis preoperatively and at the final follow-up (± s, ° )
节段 术前 末次随访 P 值全部 17.33±11.21 21.47±10.73 0.001单节段 10.30± 6.71 19.72± 9.02 0.005双节段 19.01±11.56 22.65±10.40 0.047 3 节段 18.66±12.27 21.51±12.88 0.283 4 节段 17.40± 8.31 18.05± 5.60 0.665
表2 颈椎前路融合术后邻近节段影像学对比 (± s,mm )Tab.2 The comparison of radiographic parameters on the adjacent segments after ACF (± s, mm )

表2 颈椎前路融合术后邻近节段影像学对比 (± s,mm )Tab.2 The comparison of radiographic parameters on the adjacent segments after ACF (± s, mm )
项目 节段 术前 末次随访 P 值椎间隙高度 上位邻近节段 7.02±1.17 6.79±1.18 0.000下位邻近节段 6.34±1.54 5.95±1.40 0.000骨赘大小 上位邻近节段 1.58±1.34 3.83±1.68 0.000下位邻近节段 3.01±2.15 4.73±2.56 0.000椎管矢状径 上位邻近节段 8.92±0.99 8.48±1.16 0.000下位邻近节段 10.14±1.75 9.66±1.73 0.000

表3 颈椎前路融合术后上位邻近节段椎间盘 Miyazaki 分级 ( 例 )Tab.3 The intervertebral disc Miyazaki classification of the upper adjacent segments after ACF ( case )

表4 颈椎前路融合术后下位邻近节段椎间盘 Miyazaki 分级 ( 例 )Tab.4 The intervertebral disc Miyazaki classification of the lower adjacent segments after ACF ( case )
表5 ASD 对临床症状改善程度的影响 (± s )Fig.5 The influence of ASD on the improvement of symptoms (± s )
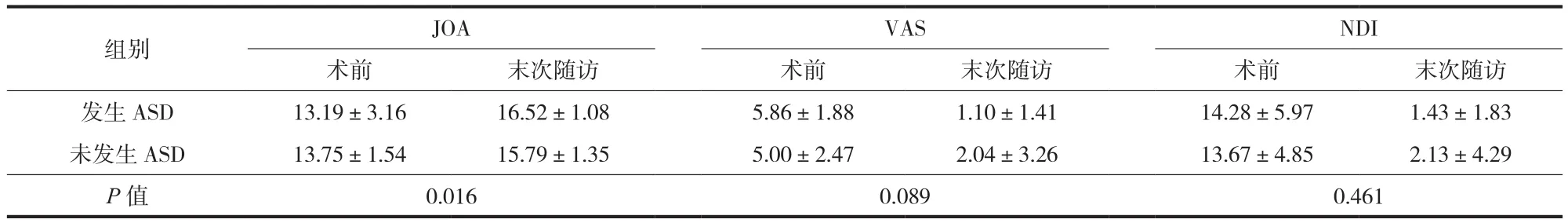
表5 ASD 对临床症状改善程度的影响 (± s )Fig.5 The influence of ASD on the improvement of symptoms (± s )
组别 JOA VAS NDI术前 末次随访 术前 末次随访 术前 末次随访发生 ASD 13.19±3.16 16.52±1.08 5.86±1.88 1.10±1.41 14.28±5.97 1.43±1.83未发生 ASD 13.75±1.54 15.79±1.35 5.00±2.47 2.04±3.26 13.67±4.85 2.13±4.29 P 值 0.016 0.089 0.461
按照融合节段的数量分为短节段组 ( 单节段组和双节段组 )、长节段组 ( 3 节段组和 4 节段组 )。其中单节段组术后发生 ASD 占 80% ( 8 / 10 ),双节段组术后发生 ASD 占 46.2% ( 12 / 26 ),3 节段组术后发生 ASD 占 40% ( 8 / 20 ),4 节段组术后发生ASD 占 50.0% ( 2 / 4 )。短节段融合组 ASD 发生率为55.5% ( 20 / 36 ),与长节段融合组 ASD 发生率 41.7% ( 10 / 24 ) 比较,差异无统计学意义 ( P>0.05 )。
三、临床疗效评估
本组除 1 例术后症状无明显改善,余均获得良好临床疗效。其中 JOA 术前 ( 13.27±2.71 ) 分,末次随访 ( 16.13±1.27 ) 分;VAS 术前 ( 5.40±2.29 ) 分,末次随访 ( 1.53±2.41 ) 分;NDI 术前 ( 13.60±5.96 )分,末次随访 ( 1.77±3.11 ) 分。末次随访较术前临床评分差异均有统计学意义 ( P<0.05 ) ( 图 2 )。
将末次随访是否发生 ASD 分为两组,两组患者在 JOA、VAS 及 NDI 评分方面均获得良好临床症状改善。在 JOA 评分方面,未发生 ASD 组 JOA 评分改善率优于发生 ASD 组,差异有统计学意义 ( P<0.05 );在 VAS 及 NDI 评分改善率方面,两者差异无统计学意义 ( P>0.05 ) ( 表5 )。典型病例见图 3、4。
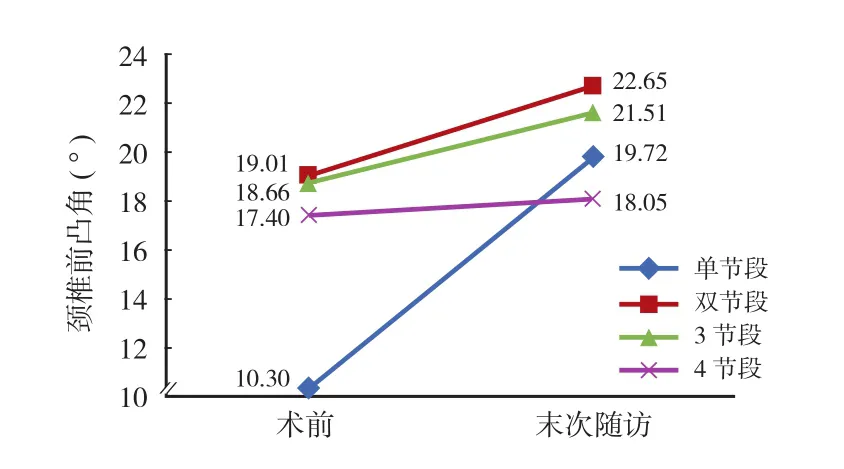
图 1 不同融合节段颈椎前凸角的术前及末次随访变化Fig.1 The changes of the cervical lordosis of different fused segments preoperatively and at the final follow-up
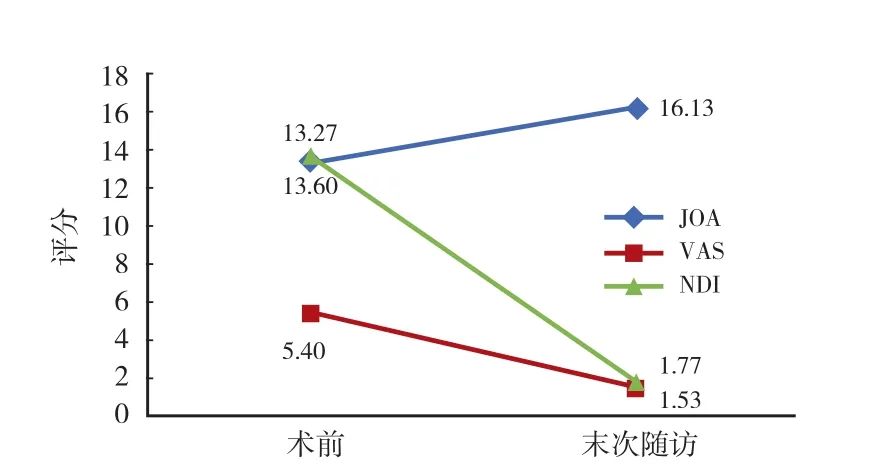
图 2 颈椎融合术前及末次随访时 JOA、VAS、NDI 临床评分变化Fig.2 The changes of JOA, VAS and NDI preoperatively and at the final follow-up after ACF
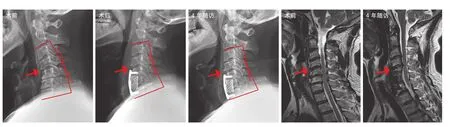
图 3 患者,男,59 岁,诊断为混合型颈椎病。行颈椎前路 C6椎体次全切 + C5~7椎体融合术。术后 4 年可见上位邻近节段C4~5明显退变,椎间盘压迫硬膜囊Fig.3 A male patient who was 59 years old was diagnosed with mixed cervical spondylosis. Anterior cervical corpectomy and fusion from C5to C7was performed 4 years ago. The ASD and dural sac compression could be seen on the upper adjacent segment C4-5at the final follow up

图 4 患者,女,51 岁,诊断为脊髓型颈椎病。行颈椎前路 C5椎体次全切 + C4~6融合术。术后 5 年可见下位邻近节段 C6~7明显退变,椎间盘高度丢失Fig.4 A female patient who was 51 years old was diagnosed with cervical spondylotic myelopathy. Anterior cervical corpectomy and fusion from C4to C6was performed 5 years ago. The ASD and intervertebral disc height decrease could be seen on the lower adjacent segment C6-7at the final follow up
讨 论
一、颈椎前路融合术加速 ASD 发生
关于 ASD 是融合术后导致还是患者的自然病程目前仍有争议。Matsumoto 等[6]对 64 例行 ACDF 的患者和 201 名无症状志愿者进行了平均 12 年的前瞻性对比研究,发现手术组患者 ASD 发生率显著高于对照组。Luo 等[7]对行 ACDF 的患者与颈椎人工间盘置换 ( total disc replacement,TDR ) 的患者进行了系统回顾分析,其中纳入了 1726 例 ( ACDF 837 例,TDR 889 例 ),平均随访时间 24 个月。结果表明:ACDF组术后 ASD 发生率明显高于 TDR 组。说明融合术导致的邻近节段应力增加必然会加速 ASD。关于颈椎前路融合术后 ASD 的发生率,报道从 14%~92%不等[8-9]。本研究对 60 例行 ACDF 的患者进行平均3.93 年的随访表明,ASD 发生率为 50.0% ( 30 / 60 )。
二、ASD 多发生于上位邻近节段
颈椎融合术多位于 C4~6节段,融合术后颈椎活动节段减少,邻近节段的运动载荷自然加大,而颈椎的屈伸及旋转运动由上至下逐渐减小,因此融合术对上位邻近节段应力增加作用更为明显。Kienapfel等[10]对 51 例行颈椎 ACDF 的患者进行 ASD 随访研究,13 例 ASD 发生在上位邻近节段,仅有 2 例出现在下位邻近节段。Bydon 等[11]对 888 例行 ACDF 的患者进行了平均长达 92 个月的随访,研究表明融合术和 ASD 在上位邻近节段发生率明显较高。本研究发生的 30 例 ASD 患者中,单纯上位邻近节段发生 ASD 者占 60.0% ( 18 / 30 ),单纯下位邻近节段发生 ASD 者占 26.7% ( 8 / 30 ),上、下邻近节段均发生ASD 者占 13.3% ( 4 / 30 )。融合节段上位邻近节段的ASD 发生率显著高于下位邻近节段,与既往文献报道结论相符。
三、ASD 与融合节段数量无显著关系
大多数学者认为,融合节段越多,发生 ASD 的风险越大[12-15]。Chung 等[13]对 177 例行颈椎前路融合术患者进行 10 年以上随访研究,结果表明多节段融合患者 ASD 发生率为 32.1%,高于单节段融合ASD 发生率 13.2%。Prasarn 等[16]生物力学研究表明,颈椎单节段融合与双节段融合相比,双节段融合后邻近节段活动度相比单节段融合增加 31.3%。但也有大样本长期随访研究表明,颈椎融合术后ASD 发生与融合节段数量无关[2,11]。
本研究中,单节段组术后 ASD 发生率为 80.0% ( 8 / 10 ),双节段组术后 ASD 发生率为 46.2% ( 12 / 26 ),3 节段组术后 ASD 发生率为 40.0% ( 8 / 20 ),4 节段组术后 ASD 发生率为 50.0% ( 2 / 4 )。短节段( 单、双节段 ) 融合组 ASD 发生率 55.5% ( 20 / 36 )与长节段 ( 3、4 节段 ) 融合组 ASD 发生率 41.7% ( 10 / 24 ) 相比,差异无统计学意义 ( P>0.05 )。尽管如此,从生物力学的角度考虑,在行颈椎前路融合术时仍应尽量减少融合节段,避免邻近节段应力的增加和颈椎活动度的丢失。
四、症状性 ASD
症状性 ASD 是指原有颈椎病症状部分或完全缓解后,再次出现与邻近节段椎间盘突出相对应的神经症状与体征,而在原手术节段没有脊髓受压的表现,也称为邻近节段退行性疾病。Hilibrand 等[15]对409 例行颈椎前路融合手术的患者进行了长期随访,发现邻近节段退行性疾病 5 年随访发生率为 13.6%,10 年随访发生率为 25.6%;Ishihara 等[14]对 112 例颈椎融合术患者行 2 年以上随访,邻近节段退行性疾病发生率为 19%。因随访患者、随访时间不同和目前对邻近节段退行性疾病的诊断标准不统一,邻近节段退行性疾病的发病率不甚一致。本研究对 60 例行颈椎前路融合术的患者进行了长期随访,其中 4 例( 6.7% ) 发生症状性 ASD。
五、总结
颈椎前路融合术后 ASD 的发生是影响手术长期临床疗效的重要原因。颈椎融合手术使邻近节段椎间盘应力和活动度加大,加速了邻近颈椎节段的退变。当然,融合节段的数目、融合部位、术前退变情况以及患者年龄等因素共同影响着 ASD 的发生。虽然在众多文献报道和本研究中,ASD 的发生率较高,但是因 ASD 而需要进行翻修手术的发生率较低。预防颈椎融合术后 ASD 发生的关键在于减少融合节段或使用动态内固定的方式,尽量保留颈椎活动节段,避免邻近节段应力过高。
本研究的不足之处仍不容忽视,研究中纳入例数较少,随访时间不够长,为研究结果的参考价值带来一定的影响。
[1] Cloward RB. The anterior approach for removal of ruptured cervical disks. 1958. J Neurosurg Spine, 2007, 6(5):496-511.
[2] Teramoto T, Ohmori K, Takatsu T, et al. Long-term results of the anterior cervical spondylodesis. Neurosurgery, 1994, 35(1):64-68.
[3] Goffin J, van Loon J, van Calenbergh F, et al. Long-term results after anterior cervical fusion and osteosynthetic stabilization for fractures and/or dislocations of the cervical spine. J Spinal Disord, 1995, 8(6):500-509.
[4] Yue WM, Brodner W, Highland TR. Long-term results after anterior cervical discectomy and fusion with allograft and plating: a 5- to 11-year radiologic and clinical follow-up study. Spine, 2005, 30(19):2138-2144.
[5] 王义生, 邓俊森. 颈椎前路融合术后相邻节段退变的临床观察与分析. 中国矫形外科杂志, 2012, 20(9):786-788.
[6] Matsumoto M, Okada E, Ichihara D, et al. Anterior cervical decompression and fusion accelerates adjacent segment degeneration: comparison with asymptomatic volunteers in a ten-year magnetic resonance imaging follow-up study. Spine, 2010, 35(1):36-43.
[7] Luo J, Gong M, Huang S, et al. Incidence of adjacent segment degeneration in cervical disc arthroplasty versus anterior cervical decompression and fusion meta-analysis of prospective studies. Arch Orthop Trauma Surg, 2015, 135(2):155-160.
[8] Helgeson MD, Bevevino AJ, Hilibrand AS. Update on the evidence for adjacent segment degeneration and disease. Spine J, 2013, 13(3):342-351.
[9] Xia XP, Chen HL, Cheng HB. Prevalence of adjacent segment degeneration after spine surgery: a systematic review and metaanalysis. Spine, 2013, 38(7):597-608.
[10] Kienapfel H, Koller M, Hinder D, et al. Integrated outcome assessment after anterior cervical discectomy and fusion: myelocompression but not adjacent instability affect patientreported quality of life and cervical spine symptoms. Spine, 2004, 29(22):2501-2509.
[11] Bydon M, Xu R, Macki M, et al. Adjacent segment disease after anterior cervical discectomy and fusion in a large series. Neurosurgery, 2014, 74(2):139-146.
[12] Bolesta MJ, Rechtine GR 2nd, Chrin AM. One- and two-level anterior cervical discectomy and fusion: the effect of plate fixation. Spine J, 2002, 2(3):197-203.
[13] Chung JY, Kim SK, Jung ST, et al. Clinical adjacent-segment pathology after anterior cervical discectomy and fusion: results after a minimum of 10-year follow-up. Spine J, 2014, 14(10):2290-2298.
[14] Ishihara H, Kanamori M, Kawaguchi Y, et al. Adjacent segment disease after anterior cervical interbody fusion. Spine J, 2004, 4(6):624-628.
[15] Hilibrand AS, Carlson GD, Palumbo MA, et al. Radiculopathy and myelopathy at segments adjacent to the site of a previous anterior cervical arthrodesis. J Bone Joint Surg Am, 1999, 81(4):519-528.
[16] Prasarn ML, Baria D, Milne E, et al. Adjacent-level biomechanics after single versus multilevel cervical spine fusion. J Neurosurg Spine, 2012, 16(2):172-177.
( 本文编辑:王萌 )
Clinical research on adjacent segment degeneration after anterior cervical fusion
PAN Ai-xing, YANG Jin-cai, HAI Yong, ZHOU Li-jin, CHEN Xiao-long. Beijing Chaoyang Hospital, Capital Medical University, Beijing, 100020, PRC Corresponding author: YANG Jin-cai, Email: jincaiy2008@163.com
Objective To investigate the incidence of adjacent segment degeneration ( ASD ) after anterior cervical fusion ( ACF ) and analyze its influence on the clinical outcomes. Methods From May 2008 to May 2013, a total of 60 patients with cervical spondylosis who underwent ACF were followed up clinically and radiologically, including single-segment fusion ( n = 10 ), double-segment fusion ( n = 26 ), triple-segment fusion ( n = 20 ) and foursegment fusion ( n = 4 ). There were 32 males and 28 females, whose mean age was ( 57.25 ± 8.52 ) years ( range: 41 -77 years ). The visual analogue scale ( VAS ), Japanese Orthopaedic Association scores ( JOAS ) and neck disability index ( NDI ) were used preoperatively and at the final follow-up. On the adjacent levels, the cervical lordosis, intervertebral height and osteophytes on the X-ray films were measured and the sagittal canal diameter and Miyazaki degenerative disc classification on the MRI were assessed. The incidence of ASD and its influence on the clinical outcomes were statistically analyzed during the follow-up. Results The patients were followed up for a mean period of ( 3.93 ± 1.76 ) years ( range: 2 - 7 years ). The cervical lordosis at the final follow-up achieved significant improvement ( P < 0.05 ). The intervertebral height below the fused levels was decreased significantly ( P < 0.05 ), but no obvious changes were found above the fused levels ( P > 0.05 ). The osteophytes were significantly enlarged on the adjacent levels ( P < 0.05 ). The sagittal canal diameter was significantly decreased on the adjacent levels ( P < 0.05 ). According to Miyazaki classification, severe degeneration was noticed in the upper and lower adjacent levels. Based on the diagnostic criteria, ASD developed in 30 of 60 patients ( 50.0% ). The morbidity of cephalic ASD was 30.0%( 18 / 60 ), tail side ASD was 13.3% ( 8 / 60 ) and both sides ASD was 6.7% ( 4 / 60 ). The morbidity of cephalic ASD was higher than tail side ASD, and the differences were statistically significant ( P < 0.05 ). According to the different fused levels, we divided the cases into short segments group ( 1 or 2 segments ) and long segments group ( 3 or 4 segments ). The incidences of ASD in the 2 groups were 55.5% ( 20 / 36 ) and 41.7% ( 10 / 24 ), and the differences weren’t statistically significant ( P > 0.05 ). Conclusions The ACF accelerates the occurrence of ASD. The morbidity of cephalic ASD is relatively higher. The length of fusion has no significant influence on the incidence of ASD.
Cervical vertebrae; Cervical spondylosis; Spinal fusion; Adjacent segment degeneration
10.3969/j.issn.2095-252X.2016.11.002
R681.5, R687.3
100020 北京,首都医科大学附属北京朝阳医院
杨晋才,Email: jincaiy2008@163.com
2016-06-16 )
