主动脉腔内修复术中股动脉穿刺技术与切开技术应用结果的比较分析
2016-11-21李宏伟戴向晨
李宏伟 戴向晨
天津医科大学总医院血管外科, 天津 300052
主动脉腔内修复术中股动脉穿刺技术与切开技术应用结果的比较分析
李宏伟 戴向晨*
天津医科大学总医院血管外科, 天津 300052
目的 比较分析主动脉腔内修复术(endovascular aneurysm repair,EVAR)中股动脉穿刺技术与切开技术的应用结果,评价股动脉穿刺预置缝合技术在主动脉腔内修复术中的近、中期疗效。方法 选取2002年2月至2015年7月天津医科大学总医院行腔内治疗的B型主动脉夹层及肾下型腹主动脉瘤患者618例,其中400例采用股动脉穿刺预置缝合技术,另218例采取股动脉切开技术,对比2组患者的一般情况、伤口处理时间、手术时间、术后住院时间、术后伤口管理时间、伤口相关并发症等,随访14个月。结果 2组患者的性别、年龄、体质指数、心脑血管危险因素、术中出血量以及部分治疗费用无统计学差异(P>0.05),在伤口处理时间、手术时间、术后伤口管理时间、术后住院时间以及手术相关并发症发生率方面,股动脉预置缝合组显著低于股动脉切开组(P<0.05)。结论 采用股动脉穿刺预置缝合技术行主动脉腔内治疗具有微创、安全、省时等优点,可作为主动脉介入治疗的首选术式。
主动脉腔内修复术;预置缝合技术;股动脉切开;B型主动脉夹层;腹主动脉瘤
近年来,随着血管腔内技术的不断发展,以及广大病患对微创技术的青睐,血管腔内治疗已成为治疗B型主动脉夹层及肾下腹主动脉瘤的首选术式[1]。暴露切开双股总动脉建立腔内治疗入路是标准的支架型血管输送器的入路,由此引发的淋巴漏、感染等并发症的发生率也相对较高[2]。20世纪末,有研究报道[3]应用股动脉穿刺预置缝合技术完成腹主动脉瘤的腔内治疗,至今预置缝合技术已经成为国内各大血管中心完成主动脉腔内修复术的首选术式。本文旨在比较预置缝合技术完成主动脉腔内修复术(percutaneou endovascular aortic repair,PEVAR)与股动脉切开技术完成主动脉腔内修复术(open access to endovascular aortic repair,OEVAR)的疗效,现报道如下。
1 资料与方法
1.1一般资料
选取2002年2月至2015年7月于天津医科大学总医院血管外科行主动脉腔内治疗的患者,术前通过彩色超声和CT血管成像(CT angiography,CTA)评估股总动脉情况,排除入路血管严重钙化、夹层、动脉瘤、严重血管变异及严重肥胖者。共入选618例,其中Stanford B型主动脉夹层254例,腹主动脉瘤364例,均为肾下型腹主动脉瘤。按入路方式不同分为2组,其中PEVAR组400例,OEVAR组218例。所选术式均经本院伦理委员会批准,并取得患者知情同意。
1.2主要器材
腹主动脉瘤EVAR术均采用分叉型支架,包括Endurent,Zenith FleX,Ankura,Ageis,ExcluderC3等。
主动脉夹层EVAR术采用产品包括:Ankura,Captivia,E-vita及Zenith TX2,Tag等。所用的血 管缝 合 器(vascular closure device,VCD) 均 为Perclose Proglide。
1.3手术过程
常规消毒后,PEVAR组采用血管预置缝合器技术(preclose technique),即以Seldinger技术穿刺进入股总动脉置入6 Fr导管鞘,留置0.035英寸导丝于股总动脉内,后撤出导管鞘,通过支撑导丝顺序送入2套Proglide缝合器,二者呈一定角度。标准术式完成支架置入,后逐一收紧2套缝合器预留缝线,观察无明显渗血后打结、剪线。穿刺点压迫15 min,再以弹力胶布包扎固定,严格制动8 h以上。OEVAR组采取外科手术方式充分暴露股总动脉,并直视下创建支架入路,术后常规外科缝合股动脉及伤口。
1.4观察指标
血管入路建立成功:PEVAR组指在股总动脉经全穿刺技术建立起主动脉腔内修复通路;OEVAR组指通过股动脉切开建立起主动脉腔内修复通路。腔内治疗成功,包括支架置入预定位置后夹层或主动脉瘤封闭,术中造影确认无内漏或无需要立即处理的内漏,无中转开腹情况。封闭手术入路成功,包括完成预置缝合技术操作或传统外科缝合股总动脉及各层组织成功。Preclose缝合技术成功定义为使Proglide装置完成股动脉缝合,不需要中转外科(单根股动脉使用2~4枚均属技术成功),缝合后存在使用压迫法可以止住的渗血亦算技术成功。术后14个月内并发症比较:股动脉并发症指血管狭窄、血管夹层、假性动脉瘤、急性动脉栓塞;伤口并发症指穿刺或切口部位出现大量出血、皮下血肿、淋巴漏、脂肪液化、伤口感染。其他观察指标包括手术时间、伤口处理时间、术中出血量、术后伤口管理时间、术后住院时间、部分治疗费用。
1.5统计学分析
采用SPSS 19.00软件进行统计分析,计数资料以百分率(%)表示,组间比较采用χ2检验;计量资料以(±s)表示,组间比较采用t检验,以P<0.05为差异有统计学意义。
2 结果
2.1一般资料比较
2组患者性别、年龄、身体质量指数(body mass index,BMI)、心脑血管危险因素比较,见表1。
2.2观察指标比较
PEVAR组穿刺成功率为99.3%(397/400),有3例患者因血管扭曲及病人肥胖原因改行股动脉切开术,OEVAR组血管通路建立成功率为100%。PEVAR组腔内治疗成功率为99.0%(396/400),其中3例中转开腹手术,1例心脏病发作死亡;OEVAR组腔内治疗成功率为98.6%(215/218),2例中转开腹,1例B型夹层患者行杂交手术。2组比较无明显差异(P>0.05)。PEVAR组中,394例Preclose缝合技术操作成功,6例因缝合失败行切开缝合;OEVAR组缝合动脉及各层组织全部成功,2组缝合成功率比较无统计学差异(P>0.05)。两组观察指标比较见表2。两组并发症比较见表3。
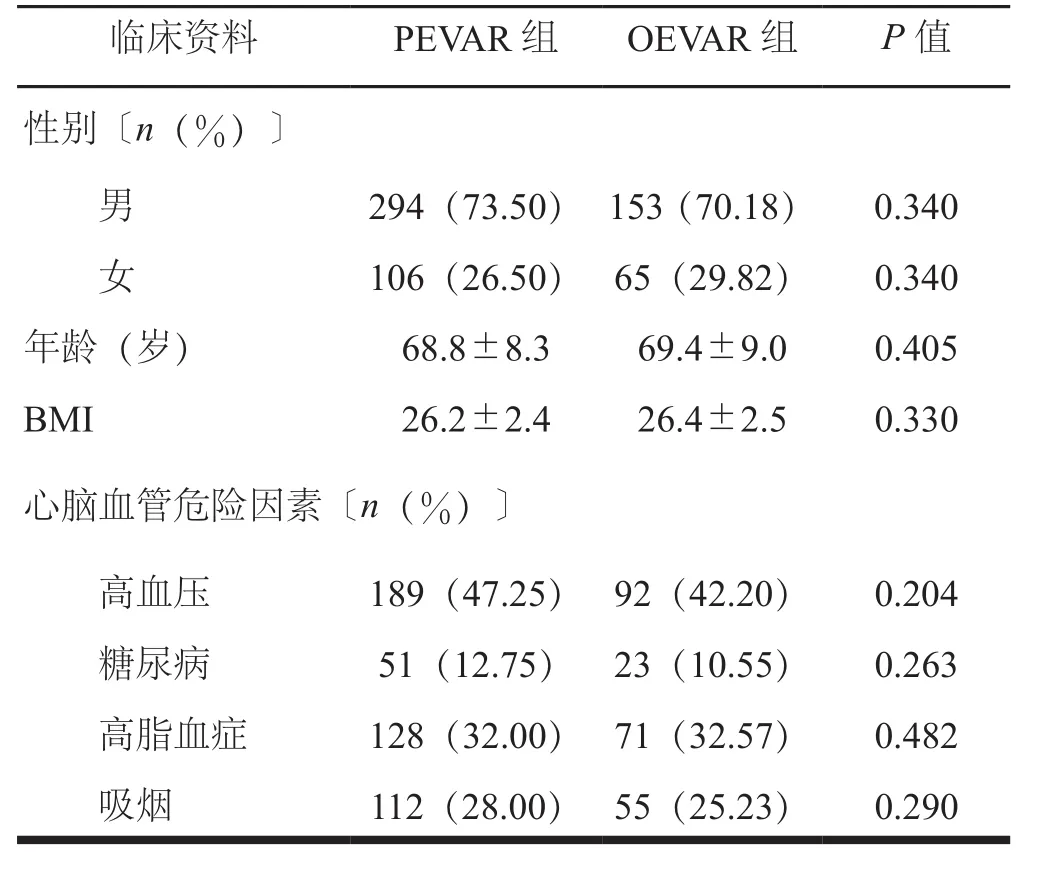
表1 2组患者一般资料比较

表2 2组观察指标比较

表3 2组并发症比较〔n(%)〕
3 讨论
与股动脉切开相比,经预置缝合器技术行主动脉腔内治疗具有手术操作时间短、创伤小、术后伤口管理简单、伤口并发症少、住院周期短、病人恢复快且不增加手术及术后住院费用等特点[4-7]。
应用预置缝合器技术行腔内修复术主要的技术障碍在于受支架输送系统的尺寸限制。有文献报道,输送器鞘管外径与是否需转外科处理有显著相关性[8,9]。但近年来,随着技术革新、手术器械的发展,以及手术医师操作熟练度的提高,预置缝合器技术已成为行主动脉腔内治疗的安全有效的术式。
从本研究可以看出,PEVAR组在穿刺成功率上与OEVER组相比,结果无明显差异(P>0.05),预置缝合器技术的安全性得到证实。除此之外,PEVAR组缩短了手术时间、术中伤口处理时间、术后住院时间,减少了伤口并发症,同时又不增加术中出血及额外手术费用,较股动脉切开方法更显高效。与股动脉切开相比,PEVAR虽然需要2枚,个别患者需要3~4枚Proglide血管缝合器,但是PEVAR患者不需要全麻、不需要麻醉后复苏及护理、无伤口引流装置、不用伤口拆线,综合计算其总体住院费用并没有额外增加,同时增加了病人的舒适度和满意度。PEVAR明显缩短了手术时间及住院时间,增加了手术室及病房床位周转率,提高了医院经济效益。
有研究指出[3,10],Preclose缝合技术的成败在于患者是否肥胖和所选用鞘管直径是否≥24 F。也有研究认为,预置缝合技术成功与否与术者的熟练程度和所选血管的病变程度有关[11,12],对于肥胖患者更应选择预置缝合技术[11]。
本中心预置缝合技术操作成功率为98.5%,符合相关文献报道[7,13],这样高的操作成功率一方面在于筛选病例的严格,另一方面在于手术医师经验的积累。有文献报道,在大约30例病例后,成功率可达到90%以上[14]。本中心采用预置缝合技术操作失败的6例患者中,有4例发生在技术应用开始阶段,其中3例应用3枚缝合器、1例应用4枚缝合器。在这4例患者中有2例患者未出手术室直接切开缝合,另外2例返回病房后穿刺点周围血肿增大,压迫不能有效控制出血,于术后8 h内行切开缝合。由此可见,在通过学习阶段之后,全穿刺技术可作为传统股动脉切开安全有效的替代术式。尽管全穿刺技术成功率很高,但仍然有缝合失败的风险,甚至需要中转手术,这就要求全穿刺手术尽量由有经验的血管外科医师在杂交手术间完成。此外,股动脉钙化也是影响手术成功的重要因素[13,15,16],故而合适的患者选择是全穿刺技术成功的必要条件。
本次的研究显示,与OEVAR组相比,PEVAR组术后近期及中期并发症发生率较低,与以往的报道相符[6,17-19],其中PEVAR组中4例患者术后8~24 h之内并发血肿,对症处理后均痊愈,无1例行开刀处理;另外的4例患者中,并发假性动脉瘤患者行开刀处理,并发动静脉瘘和狭窄再次行介入治疗。本次研究虽未观察远期疗效,但有报道显示远期并发症也相对较低[5,20]。
综上所述,经预置缝合器技术行主动脉腔内修复术具有良好的短中期安全性和有效性,在不增加患者负担的情况下,又可以降低手术相关并发症发生率,在病例符合条件的情况下,完全可以作为股动脉切开的替代术式。
[1]Schermerhorn ML, Bensley RP, Giles KA. Changes in abdominal aortic aneurysm rupture and short-term mortality, 1995-2008: a retrospective observational study[J]. Ann Surg,2012, 256 (4): 651-658.
[2]Murray D, Ghosh J, Khwaja N, et al. Access for endovascular aneurysm repair[J]. J Endovasc Ther, 2006, 13 (6): 754-761.
[3]Watelet J, Gallot JC, Thomas P, et al. Percutaneous repair of aortic aneurysms: a prospective study of suture-mediated closure devices[J]. Eur J Vasc Endovasc Surg, 2006, 32 (3): 261-265.
[4]Lee WA, Brown MP, Nelson PR, et al. Total percutaneous access for endovascular aortic aneurysm repair (“Preclose”technique)[J]. J Vasc Surg, 2007, 45 (6): 1095-1101.
[5]Lee WA, Brown MP, Nelson PR, et al. Midterm outcomes of femoral arteries after percutaneous endovascular aortic repair using the Preclose technique[J]. J Vasc Surg, 2008, 47 (5): 919-923.
[6]Jahnke T, Schäfer JP, Charalambous N, et al. Total percutaneous endovascular aneurysm repair with the dual 6-F Perclose-AT preclosing technique: a case-control study[J]. J Vasc Interv Radiol, 2009, 20 (10): 1292-1298.
[7]Mousa AY, Abuhalimah S, Nanjundappa A, et al. Current update on the status of totally percutaneous aneurysm repair[J]. Vasc Endovascular Surg, 2013, 47 (6): 409-414.
[8]Jaffan AA, Prince EA, Hampson CO, et al. The preclose technique in percutaneous endovascular aortic repair: a systematic literature review and meta-analysis[J]. Cardiovasc Intervent Radiol, 2013, 36 (3): 567-577.
[9]Georgiadis GS, Antoniou GA, Papaioakim M, et al. A metaanalysis of outcome after percutaneous endovascular aortic aneurysm repair using different size sheaths or endograft delivery systems[J]. J Endovasc Ther, 2011, 18 (4): 445-459.
[10]Dosluoglu HH, Cherr GS, Harris LM, et al. Total percutaneous endovascular repair of abdominal aortic aneurysms using Perclose ProGlide closure devices[J]. J Endovasc Ther, 2007,14 (2): 184-188.
[11]Eisenack M, Umscheid T, Tessarek J, et al. Percutaneous endovascular aortic aneurysm repair: a prospective evaluation of safety, efficiency, and risk factors[J]. J Endovasc Ther, 2009, 16 (6): 708-713.
[12]Bent CL, Fotiadis N, Renfrew I, et al. Total percutaneous aortic repair: midterm outcomes[J]. Cardiovasc Intervent Radiol,2009, 32 (3): 449-454.
[13]Georgiadis GS, Antoniou GA, Papaioakim M, et al. A metaanalysis of outcome after percutaneous endovascular aortic aneurysm repair using different size sheaths or endograft delivery systems[J]. J Endovasc Ther, 2011, 18 (4): 445-459.
[14]Bechara CF, Barshes NR, Pisimisis G, et al. Predicting the learning curve and failures of total percutaneous endovascular aortic aneurysm repair[J]. J Vasc Surg, 2013, 57 (1): 72-76.
[15]Starnes BW, Andersen CA, Ronsivalle JA, et al. Totally percutaneous aortic aneurysm repair: experience and prudence[J]. J Vasc Surg, 2006, 43 (2): 270-276.
[16]Manunga JM, Gloviczki P, Oderich GS, et al. Femoral artery calcification as a determinant of success for percutaneous access for endovascular abdominal aortic aneurysm repair[J]. J Vasc Surg, 2013, 58 (5): 1208-1212.
[17]Smith ST, Timaran CH, Valentine RJ, et al. Percutaneous access for endovascular abdominal aortic aneurysm repair: can selection criteria be expanded?[J]. Ann Vasc Surg, 2009, 23 (5): 621-626.
[18]Metcalfe MJ, Brownrigg JR, Black SA, et al. Unselected percutaneous access with large vessel closure for endovascular aortic surgery: experience and predictors of technical success[J]. Eur J Vasc Endovasc Surg, 2012, 43 (4): 378-381.
[19]谢方涛,王端,戴向晨. 经皮穿刺与股动脉切开主动脉腔内治疗早期疗效比较[J]. 天津医科大学学报,2015,21(5):423-425.
[20]Nelson PR, Kracjer Z, Kansal N, et al. A multicenter, randomized,controlled trial of totally percutaneous access versus open femoral exposure for endovascular aortic aneurysm repair (the PEVAR trial)[J]. J Vasc Surg, 2014, 59 (5): 1181-1193.
Comparative analysis of the results of endovascular aortic repair between preclose technique and femoral artery incision
LI Hong-wei DAI Xiang-chen*
Department of Vascular Surgery, Tianjin Medical University General Hospital, Tianjin 300052, China
Objective To evaluate the short and medium-term efficacy of endovascular aortic repair (EVAR) by preclose technique and femoral artery incision. Methods 618 patients with type B aorta dissection and infrarenal aorta aneurysm underwent endovascular treatment in Tianjin Medical University General Hospital from February 2002 to July 2015. The patients were divided into PEVAR group (endovascular aortic repair by preclose technique) (n=400) and OEVAR group (endovascular aortic repair by femoral artery incision) (n=218). The general conditions of individuals, suturing time, operation time, postoperative hospital stay, postoperative management time, procedure-related complication were compared between the two groups, follow-up 14 months. Results There was no statistically significant difference(P>0.05) of the following index: age, gender, body mass index, risk factors of cardial-cerebrovascular disease, partial treatment costs, blood loss during the operation, partial treatment costs. Compared with OEVAR group, the suturing time,operation time, postoperative management time, postoperative hospital stay and procedure-related complication rate of PEVAR group were significantly decreased (P<0.05). Conclusions EVAR by preclose technique has the advantages of minimally invasive, safe and time-saving, which could be a preferred operation for endovascular repair.
endovascular aortic repair; preclose technique; surgical femoral incision; Type B aorta dissection; abdominal aortic aneurysm
R543.1+6
A
10.19418/j.cnki.issn2096-0646.2016.05.11
戴向晨,E-mail:13302165917@163.com
