动态颅内压监测高血压脑出血病人的临床价值
2016-11-21车海江
冯 磊,林 涛,车海江,刘 卓
动态颅内压监测高血压脑出血病人的临床价值
冯 磊,林 涛,车海江,刘 卓
目的 评估高血压脑出血病人行动态颅内压(ICP)监测的临床价值。方法 将符合纳入标准的88 例高血压脑出血病人,按随机分组原则,分成ICP监测组(46例)和对照组(42例),主要观察两组病人血肿扩大和继发脑出血事件的发生率,同时用格拉斯哥预后量表得分(GOS)评估病人发病后6个月所有病人的神经功能状况。结果 ICP监测组血肿扩大发生率为 32.6%,低于对照组的38.6%,但差异无统计学意义(P>0.05);继发脑疝的发生率为10.9%,低于对照组的20.5%,差异具有统计学意义(P<0.05);ICP监测组发病后6个月死亡率ICP组为6.5%,低于对照组的9.1%(P<0.05);两组病人神经功能比较差异有统计学意义(P<0.05)。结果 与临床体征和放射性指标比较,动态颅内压监测可能对高血压脑出血病人更敏感,因此能早期预防脑疝形成。
高血压脑出血;颅内压;血肿扩大;脑疝
颅内压监测被广泛用于严重创伤性脑损伤病人的标准治疗,但其用于高血压脑出血病人还没有严格的临床评估[1]。目前,出血性中风是死亡率最高的中风亚型。血肿扩大是早期神经恶化的一种主要原因[2]。因此,在临床工作中对血肿扩大的早期预防和警惕是至关重要的。增加脑出血后颅内压监测与继发血肿扩大、脑疝形成及更糟的神经系统损害密切相关。颅内压的评估可以通过几种方法,包括直接检测和根据临床症状及影像学特点间接评估。传统上,临床症状恶化应提示复查计算机断层扫描(CT扫描)来评估是否需要必要的紧急神经外科干预。然而,这可能是推迟或不够准确观察病人的临床特征。直接颅内压监测允许早期监测压力升高变化,可以指导早期治疗。很少有研究调查颅内压监测与高血压脑出血神经功能恶化之间的关系及颅内压监测对早期血肿扩大或脑疝的预测是否有用[1]。因此,本研究观察连续颅内压监测对血肿扩大的警告和高血压脑出血后发生脑疝的潜在影响。评估高血压脑出血病人行动态颅内压(intracranial-pressure monitoring,ICP)监测的临床价值。
1 资料与方法
1.1 一般资料 将2014年1月—2015年10月在我科住院的高血压脑出血病人88例,随机分为ICP监测组(46例)和对照组(42例),收集病人一般临床资料,包括性别、年龄、血压、发病时间、确诊时间、格拉哥昏迷量表(GOS)评分、出血部位及出血量等。纳入标准:①均由高血压引起的出血;②所有病人均无脑室内出血和脑疝史;③所有病人均在脑出血发病后6 h入院。排除标准:①既往曾有脑血管病史;②口服抗凝药物史;③经螺旋CT扫描和核磁共振技术排除动脉瘤、动静脉畸形、淀粉样出血等。
1.2 研究分组及方法 ICP监测组病人经历了在全身麻醉下植入颅内压监测仪,侧脑室被选为脑室外部排水位置,脑脊液(CSF)从侧脑室的前角排出,信息传入颅内压传感器,因此避免血肿发生[3]。颅内压测量被认为是评估颅内压的“金标准”[4]。两组病人均给予常规临床治疗方法包括止血、降低血压、利尿剂或甘露醇治疗。在前3 d每8 h进行一次神经系统检查,包括瞳孔测试、肢体测试和反射测试,发病24 h后复查CT,只要没有临床恶化症状每24 h进行一次神经系统评估。若颅内压>25 mmHg,立即应用甘露醇或利尿剂,排出脑脊液以降低大脑颅压;否则,利尿剂是每8 h 一次使血浆渗透压保持在280 mmol/L~320 mmol/L。如果颅内压仍>30 mmHg持续15 min或更长时间,那么病人被要求接受CT扫描来评估血肿的进展。对照组甘露醇的剂量是基于神经系统症状和生理测量决定的。
1.3 评价指标 研究开始后的第1个月对主要结果进行评估,即血肿扩大和脑疝的发生率。血肿扩大的诊断:如果病人复查CT出现新的病变或原始病变增加≥25%即为血肿扩大[5]。血肿体积是使用传统的CT测量方法近似计算[6]。脑疝的诊断是大脑意识水平降低及格拉斯哥昏迷量表(GCS)评分3分~8分以下,再加上一侧或两侧瞳孔扩大和对光反射消失[7]。发病后6个月使用格拉斯哥预后量表评估神经功能。
1.4 统计学处理 所有数据采用SPSS17.0统计软件分析,P<0.05差异具有显著性。组间比较用卡方检验或t检验。格拉斯哥预后评估量表评分比较使用Wilcoxon秩和检验。
2 结 果
2.1 一般资料比较 两组病人年龄、性别、入院时GCS评分、从发病到入院的时间、收缩压、血肿的部位、血肿体积比较差异 无统计学意义(P>0.05)。详见表1。
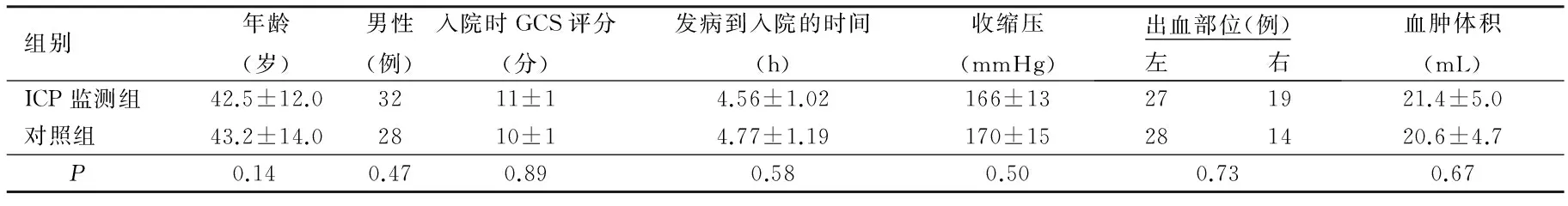
表1 两组一般资料比较
2.2 血肿扩大和继发性脑疝发生率比较 血肿扩大在大多数病人发病后3 d~10 d被发现。血肿扩大的发生率ICP监测组为32.6%,对照组为38.6%,两组比较差异无统计学意义(χ2= 4.717,P= 0.76)。但ICP监测组只有10.9%的病人发生脑疝,对照组20.5%的病人发生脑疝,两组比较差异有统计学意义(P= 0.03)。详见表2。
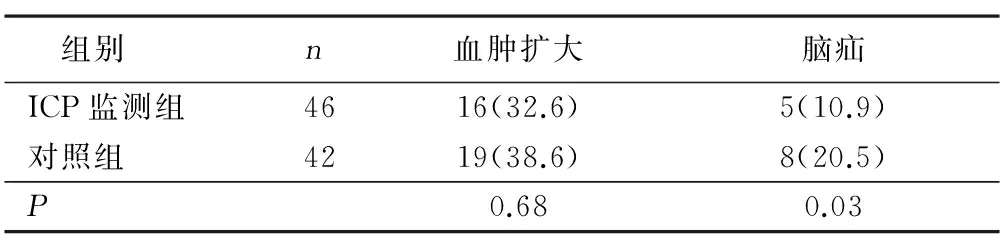
表2 两组血肿扩大和继发性脑疝发生情况 例(%)
2.3 神经功能比较 ICP监测组和对照组6个月的死亡率分别为6.5%和9.1%(P=0.04)。此外,两组GOS评分比较差异有统计学意义(Z=7.133,P=0.03)。详见表3。

表3 ICP监测组和对照组6个月GOS评分比较 例
3 讨 论
本研究中,ICP监测组与对照组相比,发病后1个月内继发脑疝发病率更低。此外,经颅内压监测病人比没有颅内压监测的神经功能要好。这说明在临床实践中,颅内压监测比通过神经系统检查和高血压脑出血病人CT成像更具有优越性。尽管颅内压监测不能直接减少脑疝的发生率,但颅内压监测病人似乎从医务人员那里接受更多的重症护理。此外,比起临床体征所提示和放射检查,根据动态颅内压值可以更准确和更及时调整药物治疗,如脱水、抗高血压、止血控制。
血肿扩大发生在高血压脑出血的早期,随后逐渐出现脑水肿的迹象[8]。颅内血肿扩大和水肿可能减少大脑内容积导致颅内压增加,并进一步导致大脑血流自动调节功能障碍和减少脑灌注[9]。如果没有及时治疗,这可能会导致神经功能严重恶化。因此,早期改良颅内压对增加出血性中风病人是至关重要的。然而,很少有研究报道对颅内压监测和神经系统动态变化及相关的颅内压监测对血肿扩大和继发脑疝之间关系的结果。血压波动、骤然升高等容易导致进一步出血,形成血肿扩大,这也将导致颅内压增加。在这种情况下,颅内压监测允许早期预警这些病理变化。在临床实践中,如果颅内压>30 mmHg,持续至少15 min,病人应立即接受脑脊液引流,紧急的CT扫描检测早期血肿扩大。血肿疏散后,颅内压在大多数病人将减少至<20 mmHg,在高血压脑出血病人临床康复中,颅内压是一个重要的预测因子。
一些研究表明,颅内压监测与增加医源性并发症发生机会有关系,如颅内感染和脑室出血[10],特别是脑室内出血,但本研究没有出现这些情况。此外,本研究是一个单中心研究。颅内压监测脑室内出血病人更有益。未来的研究需要比较颅内压监测与病人脑出血和脑室内出血之间的影响。有许多研究支持使用颅内压监测创伤性脑损伤的病人,但很少有研究可靠地评估其与高血压脑出血病人的关系。
本研究结果显示:ICP监测组病人脑疝的发生率降低。此外,与那些没有颅内压监测的病人相比,ICP监测组有更好的神经功能。虽然我们的研究结果证明,基于颅内压监测能够改善神经恢复的优越性,但仍需要在未来多中心、随机对照研究的长期随访中验证。
[1] Marbacher S,Neuschmelting V,Andereggen L,et al.Early brain injury linearly correlates with reduction in cerebral perfusion pressure during the hyperacute phase of subarachnoid hemorrhage[J].Intensive Care Med Exp,2014 ,2(1):30.
[2] Rowell SE,Barbosa RR,Lennox TC,et al.Moderate elevations in international normalized ratio should not lead to delays in neurosurgical intervention in patients with traumatic brain injury[J].J Trauma Acute Care Surg,2014 ,77(6):846-850.
[3] Zeng JS,Tong WS,Zheng P,et al.Decreased risk of acute kidney injury with intracranial pressure monitoring in patients with moderate or severe brain injury[J].J Neurosurg,2013,119:1228-1232.
[4] Diedler J,Santos E,Poli S,et al.Optimal cerebral perfusion pressure in patients with intracerebral hemorrhage: an observational case series[J].Crit Care,2014,18(2):1014-1022.
[5] Tong WS,Zheng P,Xu JF,et al.Early CT signs of progressive hemorrhagic injury following acute traumatic brain injury[J].Neuroradiology,2011,54:305-309.
[6] Eide PK,Sorteberg A,Bentsen G,et al.Pressure-derived versus pressure wave amplitude-derived indices of cerebrovascular pressure reactivity in relation to early clinical state and 12-month outcome following aneurysmal subarachnoid hemorrhage[J].J Neurosurg,2012 ,116(5):961-971.
[7] Blaha M,Lazar D.Traumatic brain injury and haemorrhagic complications after intracranial pressure monitoring[J].J Neurol Neurosurg Psychiatry,2005,76:147.
[8] Ohwaki K,Yano E,Nagashima H,et al.Blood pressure management in acute intracerebral hemorrhage:relationship between elevated blood pressure and hematoma enlargement[J].Stroke,2004 ,35(6):1364-1367.
[9] Takeuchi S,Nawashiro H,Wada K,et al.Ventriculomegaly after decompressive craniectomy with hematoma evacuation for large hemispheric hypertensive intracerebral hemorrhage[J].Clin Neurol Neurosurg,2013 ,115(3):317-322.
[10] Raabe A,Beck J,Keller M,et al.Relative importance of hypertension compared with hypervolemia for increasing cerebral oxygenation in patients with cerebral vasospasm after subarachnoid hemorrhage[J].J Neurosurg,2005 ,103(6):974-981.
(本文编辑郭怀印)
西电集团医院( 西安 710077),E-mail:fl13577567528@163.com
引用信息:冯磊,林涛,车海江,等.动态颅内压监测高血压脑出血病人的临床价值[J].中西医结合心脑血管病杂志,2016,14(19):2321-2323.
R743 R255.2
B
10.3969/j.issn.1672-1349.2016.19.039
1672-1349(2016)19-2321-03
2016-03-19)
